Ai nên tầm soát ung thư cổ tử cung?
Tầm soát ung thư cổ tử cung là một hạng mục thiết yếu trong quy trình chăm sóc sức khỏe định kỳ cho phụ nữ. Phần lớn các trường hợp ung thư cổ tử cung có nguyên nhân do nhiễm HPV (human papillomavirus). Do đó, mục tiêu chính của tầm soát là xác định các dấu hiệu tiền ung thư do HPV gây ra để có thể điều trị kịp thời, nhằm ngăn ngừa ung thư phát triển. Ngoài ra, nếu phát hiện sớm ung thư cổ tử cung ở giai đoạn đầu, bệnh nhân sẽ có nhiều cơ hội điều trị thành công. Kiểm tra cổ tử cung định kỳ có thể giảm đáng kể cả số ca ung thư cổ tử cung và tử vong.
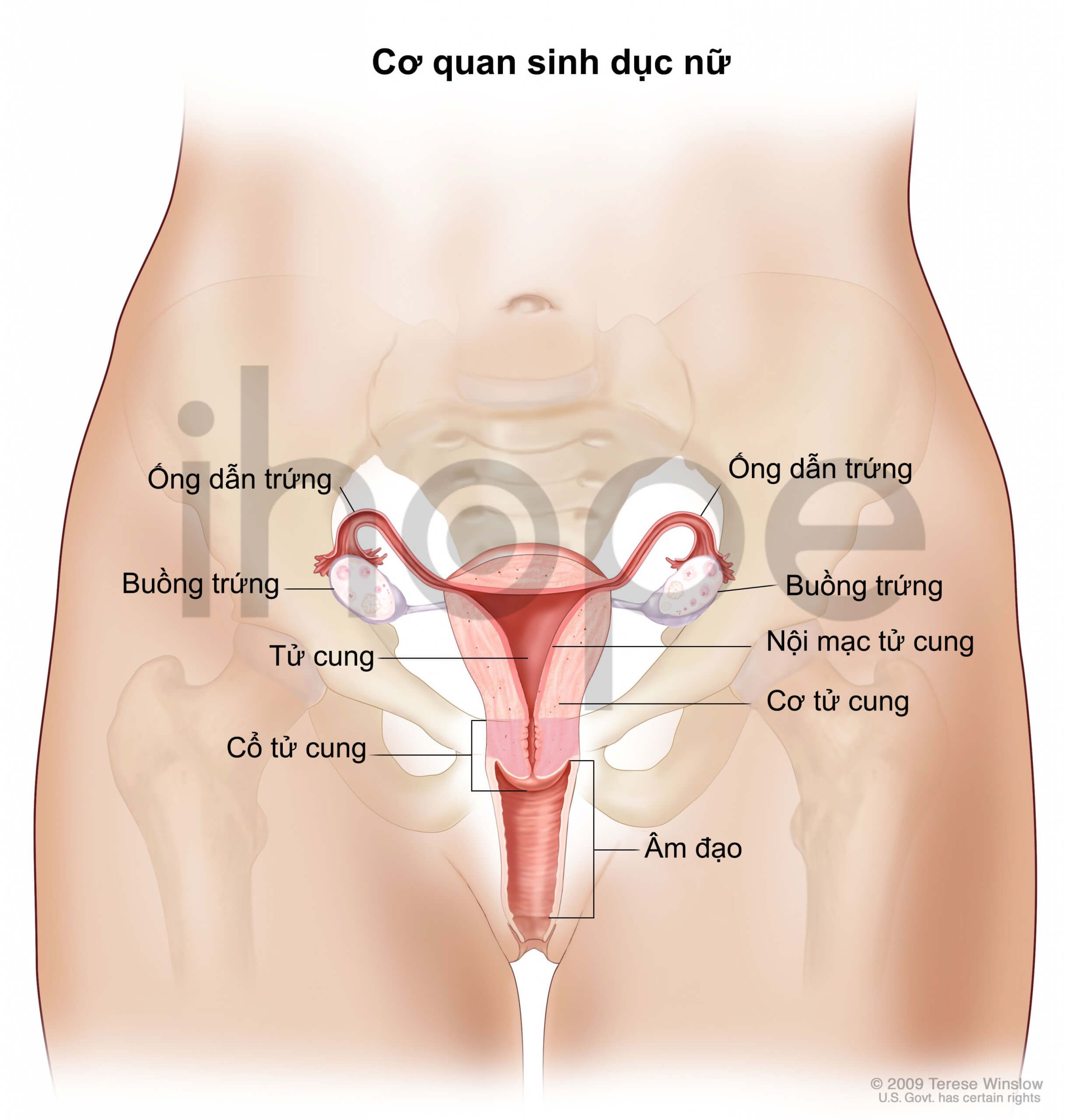
Nguồn: 2009 Terese Winslow
Trong nhiều qua năm, phương pháp tầm soát truyền thống là xét nghiệm Pap hoặc Pap smear dựa trên phân tích tế bào. Phương pháp này đã góp phần giảm tỷ lệ mắc và tử vong do ung thư cổ tử cung tại các quốc gia có nhiều người sàng lọc định kỳ.
Hiện nay, với sự phát triển của xét nghiệm HPV, tầm soát ung thư cổ tử cung có ba cách tiếp cận:
- Xét nghiệm HPV: kiểm tra sự hiện diện của các loại HPV nguy cơ cao trong tế bào cổ tử cung
- Xét nghiệm Pap: kiểm tra dấu hiệu bất thường của tế bào cổ tử cung
- HPV và Pap: kiểm tra đồng thời virus và bất thường tế bào trong cùng 1 mẫu phết
Đối tượng nên tầm soát
Phụ nữ thuộc các nhóm tuổi nên tầm soát như sau:
- Từ 21 đến 29 tuổi nên xét nghiệm Pap ba năm một lần
- Từ 30 đến 65 tuổi nên thực hiện một trong ba phương pháp:
- Xét nghiệm HPV 5 năm một lần
- Xét nghiệm Pap và HPV 5 năm một lần
- Xét nghiệm Pap 3 năm một lần
- Phụ nữ có các yếu tố nguy cơ cần phải tầm soát thường xuyên hơn hoặc tiếp tục tầm soát sau 65 tuổi. Các yếu tố nguy cơ này bao gồm:
- Bị nhiễm virus suy giảm miễn dịch (HIV)
- Bị ức chế miễn dịch
- Đã tiếp xúc với diethylstilbestrol trước khi sinh
- Đã được điều trị tổn thương cổ tử cung tiền ung thư hoặc ung thư cổ tử cung
- Các phụ nữ sau không cần tầm soát ung thư cổ tử cung:
- Dưới 21 tuổi
- Trên 65 tuổi đã khám sàng lọc trước đó và có kết quả bình thường (nguy cơ thấp ung thư cổ tử cung)
- Đã cắt tử cung toàn bộ (phẫu thuật cắt bỏ tử cung và cổ tử cung) và không có tiền sử tổn thương cổ tử cung cấp độ cao
Mặc dù nhiễm HPV cổ tử cung khá phổ biến, nhưng hầu hết các trường hợp nhiễm virus đều tự khỏi trong vòng 1 đến 2 năm nhờ hệ miễn dịch làm việc hiệu quả. Phần lớn các trường hợp nhiễm virus HPV không có bất kì dấu hiệu bất thường nào trên cơ thể, do đó phụ nữ nên tầm soát thường xuyên để có thể phát hiện kịp thời tình trạng nhiễm HPV hoặc tế bào bị biến đổi.
Các bước thực hiện
Xét nghiệm tầm soát ung thư cổ tử cung được thực hiện trung tâm y tế, phòng khám hoặc bệnh viện. Trong qua trình khám, người phụ nữ nằm trên bàn khám, bác sĩ sẽ đưa một dụng cụ gọi là “mỏ vịt” vào âm đạo để có thể nhìn thấy phần trên của âm đạo và cổ tử cung. Sau đó, bác sĩ sử dụng các dụng cụ nạo hoặc bàn chải quét nhẹ lên cổ tử cung để lấy tế bào rồi đặt trong lọ chứa dung dịch bảo quản. Mẫu được gửi đến phòng thí nghiệm để kiểm tra có hay không sự hiện hiện của các loại virus HPV nguy cơ cao và bất thường tế bào cổ tử cung.
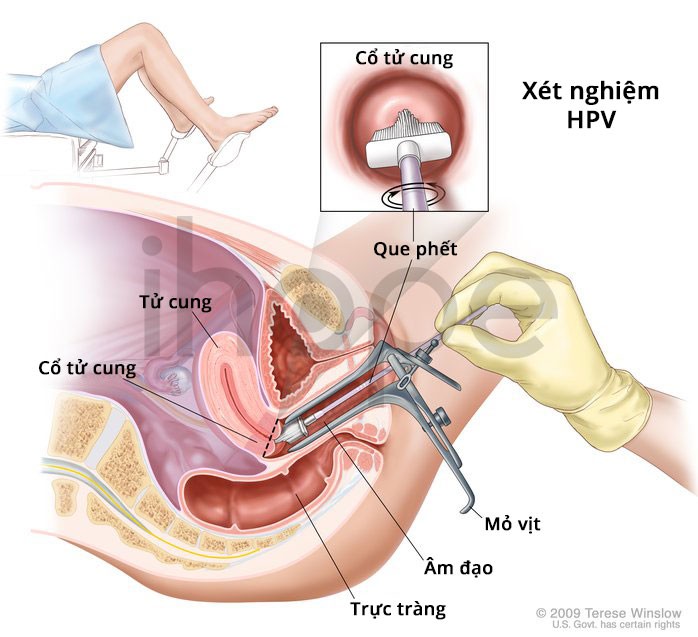
Nguồn: Terese Winslow
Hiệu quả sàng lọc có thể kém đối với phụ nữ béo phì, một phần do khó định vị cổ tử cung và lấy mẫu tế bào.
Kết quả tầm soát ung thư cổ tử cung
Xét nghiệm HPV
Kết quả “dương tính” cho biết tình trạng tế bào cổ tử cung của bệnh nhân bị nhiễm một hoặc nhiều loại HPV nguy cơ cao. Kết quả “âm tính” cho biết không tìm thấy loại HPV nguy cơ cao nào. Một số xét nghiệm HPV dành riêng cho HPV16 và HPV18, những loại gây ra hầu hết trường hợp ung thư cổ tử cung.
Xét nghiệm Pap
Kết quả cho biết tình trạng tế bào cổ tử cung là “bình thường” hoặc “bất thường”.
Hệ thống Bethesda là danh sách các thuật ngữ tiêu chuẩn dùng để mô tả kết quả xét nghiệm Pap. Hệ thống xem xét các bất thường của tế bào vảy và tế bào tuyến.
Các bất thường tế bào vảy được chia thành các loại sau:
- Tế bào vảy không điển hình (Atypical Squamous Cell – ASC): là những bất thường phổ biến nhất trong xét nghiệm Pap
- ASC-US: tế bào vảy không điển hình chưa xác định. Các tế bào xuất hiện không bình thường, nguyên nhân không rõ ràng. Những bất thường có thể do virus HPV gây ra, cũng có thể do những nguyên nhân khác.
- ASC-H: tế bào vảy không điển hình, tổn thương nội biểu mô vảy mức cao. Các tổn thương ASC-H có thể có nguy cơ tiền ung thư cao hơn các tổn thương ASC-US.
- Tổn thương tế bào biểu mô vảy mức thấp(Low-grade Squamous Intraepithelial Lesions – LSIL): bất thường nhẹ do nhiễm HPV. LSIL thường trở lại bình thường khi hệ miễn dịch kiểm soát nhiễm trùng, đặc biệt ở phụ nữ trẻ.
- Tổn thương tế bào biểu mô vảy mức cao (High-grade Squamous Intraepithelial Lesions – HSIL): bất thường nghiêm trọng hơn có khả năng tiến triển thành ung thư cao nếu không được điều trị.
- Ung thư biểu mô tại chỗ (Carcinoma In Situ – CIS): các tế bào bất thường nghiêm trọng giống tế bào ung thư nhưng vẫn nằm trên bề mặt cổ tử cung và chưa xâm lấn sâu hơn hoặc lan ra ngoài cổ tử cung.
- Ung thư tế bào vảy (Squamous Cell Carcinoma – SCC): ung thư cổ tử cung. Các tế bào vảy bất thường đã xâm lấn sâu hơn vào cổ tử cung hoặc vào các mô và cơ quan khác.
Bất thường tế bào tuyến mô tả những thay đổi bất thường xảy ra trong các mô tuyến của cổ tử cung. Hệ thống Bethesda chia những bất thường này thành các loại sau:
- Tế bào tuyến không điển hình (Atypical Glandular Cell – AGC): tế bào tuyến không bình thường, chưa rõ về nguyên nhân gây bất thường.
- Ung thư biểu mô tuyến nội mạc cổ tử cung tại chỗ (Endocervical Adenocarcinoma In Situ – AIS): tế bào bất thường nghiêm trọng nhưng chưa lan ra ngoài mô tuyến của cổ tử cung.
- Ung thư biểu mô tuyến (Adenocarcinoma) không chỉ ung thư ống nội mạc cổ tử cung mà trong một số trường hợp bao gồm cả ung thư nội mạc tử cung, ung thư ngoài tử cung và các bệnh ung thư khác.
Kết quả bất thường
Tùy thuộc vào kết quả xét nghiệm, người bệnh có thể được đề nghị kiểm tra lại trong một năm. Những bất thường nhỏ (ASC-US) sẽ tự biến mất khi hệ miễn dịch kiểm soát được HPV. Nếu có những thay đổi tế bào nghiêm trọng hơn (ASC-H hoặc HSIL) hoặc phát hiện HPV16 hoặc HPV18, bệnh nhân được khuyến nghị soi cổ tử cung.
Trong khi soi cổ tử cung, bác sĩ sẽ chèn mỏ vịt vào âm đạo để mở rộng và bôi dung dịch giấm loãng vào cổ tử cung làm cho các khu vực nhiễm HPV, viêm nhiễm, tiền ung thư hoặc thay đổi tế bào khác chuyển sang màu trắng. Sau đó, bác sĩ sẽ sử dụng ống soi cổ tử cung để kiểm tra và loại bỏ các tế bào hoặc mô từ một hoặc nhiều khu vực liên quan để kiểm tra dưới kính hiển vi gọi là sinh thiết.
Mặc dù qua nhiều lần xét nghiệm HPV cho kết quả âm tính, virus vẫn có thể hoạt động trở lại, dẫn đến kết quả xét nghiệm dương tính với HPV. Nguyên nhân virus HPV trở lại có thể do những thay đổi liên quan đến tuổi tác ảnh hưởng đến hệ miễn dịch. Hiện nay chưa có cách nào để phân biệt kết quả HPV dương tính mới là đợt nhiễm mới hay tái phát. Người ta cũng chưa biết liệu nhiễm trùng HPV tái phát có thể gây ra những thay đổi tế bào dẫn đến tiền ung thư và ung thư hay không.
Các loại vaccine HPV hiện tại không thể bảo vệ khỏi tất cả các loại HPV gây ung thư cổ tử cung, vì vậy điều quan trọng là phụ nữ sau khi tiêm chủng vẫn phải tiếp tục kiểm tra ung thư cổ tử cung định kỳ.
References
- National Cancer Institute. Cervical Cancer Screening (PDQ®)–Health Professional Version. Retrieved July 4, 2022 from https://www.cancer.gov/types/cervical/hp/cervical-screening-pdq
- National Cancer Institute. HPV and Pap Testing. Retrieved July 4, 2022 from https://www.cancer.gov/types/cervical/pap-hpv-testing-fact-sheet
- American Cancer Society. When Cervical Screening Test Results are Abnormal. Retrieved July 4, 2022 from https://www.cancer.org/cancer/cervical-cancer/detection-diagnosis-staging/screening-tests/abn-pap-work-up.html