Bệnh vẩy nến
Vẩy nến là bệnh mãn tính ngoài da gây ra các mảng vảy đỏ, ngứa, thường gặp ở vùng đầu gối, khuỷu tay, thân và da đầu. Bệnh có xu hướng trải qua từng chu kỳ, bùng phát trong vài tuần cho đến vài tháng, sau đó giảm bớt một thời gian hoặc thuyên giảm. Các phương pháp điều trị hiện nay chỉ giúp người bệnh kiểm soát triệu chứng chứ chưa chữa trị hoàn toàn.
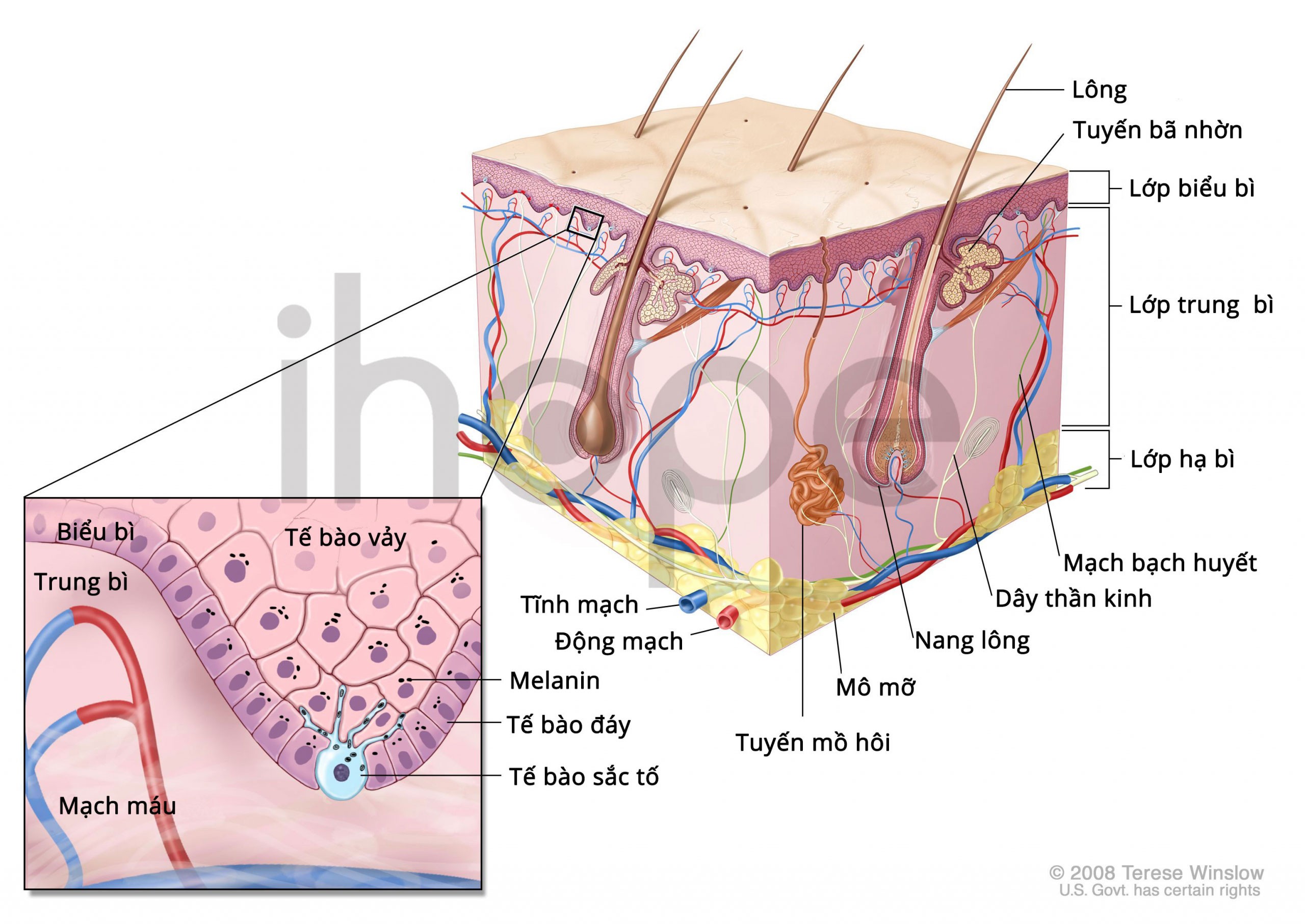
Nguồn: Terese Winslow LLC
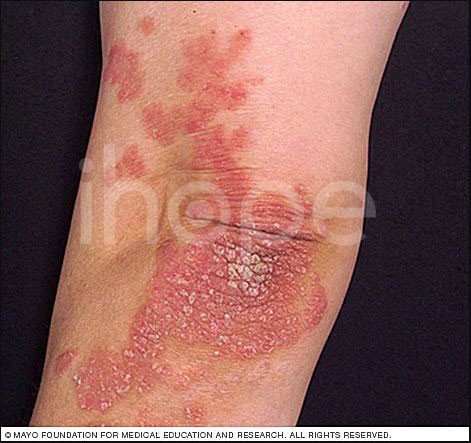
Ảnh: Vảy nến mảng bám
Nguồn: Mayo Clinic
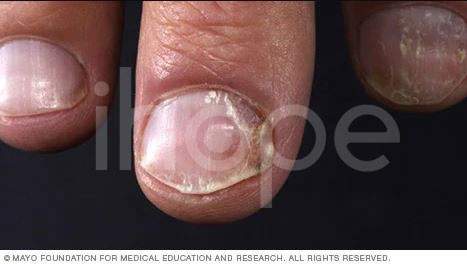
Ảnh: Vảy nến mảng móng
Nguồn: Mayo Clinic
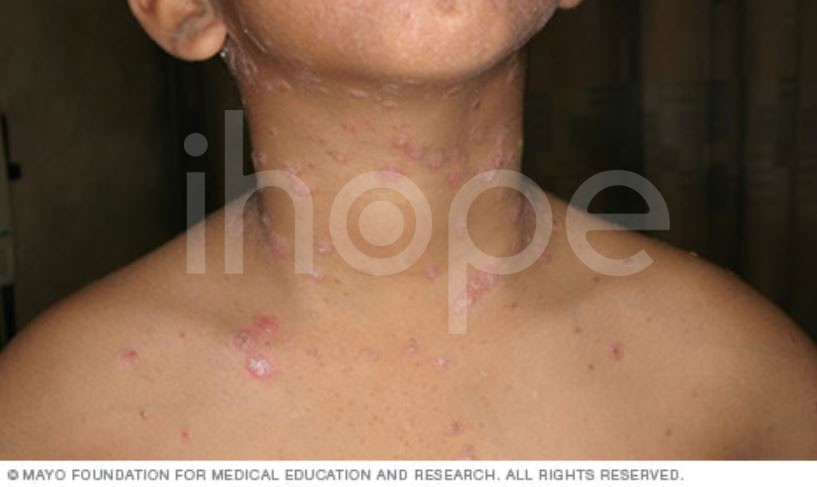
Ảnh: Vảy nến nhỏ giọt
Nguồn: Mayo Clinic
Ảnh: Vảy nến nhỏ giọt
Nguồn: Mayo Clinic
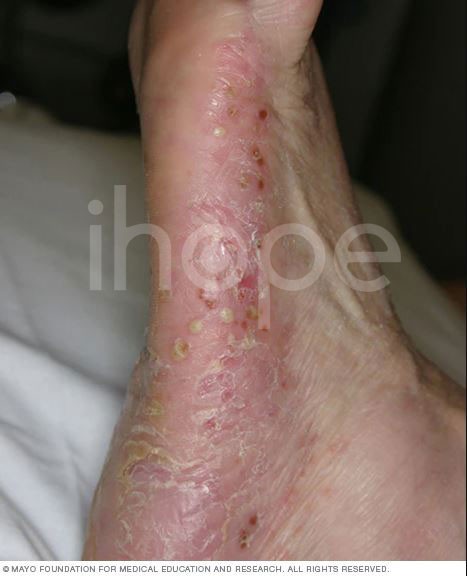
Ảnh: Vảy nến mụn mủ
Nguồn: Mayo Clinic
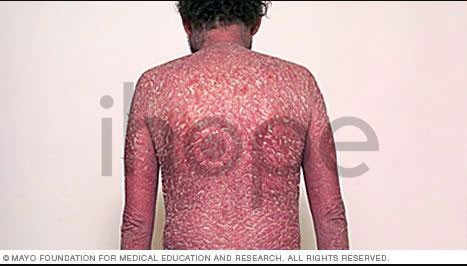
Ảnh: Vảy nến thể đỏ da toàn thân
Nguồn: Mayo Clinic
Biểu hiện lâm sàng
Mỗi người có dấu hiệu và triệu chứng bệnh vẩy nến khác nhau. Các biểu hiện phổ biến bao gồm:
- Các mảng da đỏ có lớp vảy dày bao phủ
- Các đốm vảy nhỏ (thường thấy ở trẻ em)
- Da khô, nứt nẻ, có thể chảy máu hoặc ngứa
- Cảm giác đau rát
- Móng dày, rỗ hoặc có rãnh
- Khớp sưng và cứng
Mảng vảy nến có thể là vài nốt vảy như gàu hoặc mảng lớn. Khu vực thường bị ảnh hưởng nhất là lưng dưới, khuỷu tay, đầu gối, chân, lòng bàn chân, da đầu, mặt và lòng bàn tay.
Hầu hết các loại bệnh vẩy nến đều có chu kỳ. Chúng bùng phát trong vài tuần cho đến vài tháng sau đó giảm bớt trong một thời gian hoặc thuyên giảm.
Một số loại bệnh vẩy nến, bao gồm:
Vẩy nến mảng bám
Vảy nến mảng bám là dạng phổ biến nhất, gây ra các mảng da khô, nổi đỏ và có vảy bạc bao phủ. Mảng vảy có thể ít hoặc nhiều và gây ngứa. Chúng thường xuất hiện trên khuỷu tay, đầu gối, lưng dưới và da đầu.
Vẩy nến móng
Bệnh vẩy nến có thể ảnh hưởng đến móng tay và móng chân khiến móng phát triển bất thường và nhạt màu. Móng tay có thể bị tách ra khỏi lớp giường móng (bệnh ly móng), trường hợp nặng có thể khiến móng bị vỡ vụn.
Vẩy nến thể giọt
Loại này chủ yếu ảnh hưởng đến người lớn và trẻ em, gây ra những tổn thương nhỏ , hình giọt nước, có vảy trên thân, tay hoặc chân. Nguyên nhân gây bệnh thường do nhiễm một số loại vi khuẩn như liên cầu khuẩn nhóm A.
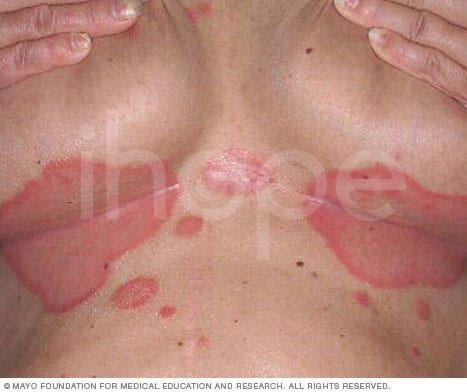
Vảy nến đảo ngược
Dạng vảy nến này gây ra các mảng da đỏ trên da ở vị trí có nếp gấp như bẹn, mông và ngực . Da tổn thương nghiệm trọng hơn khi ma sát và đổ mồ hôi. Nguyên nhân gây ra loại bệnh vẩy nến này là do nhiễm nấm.
Vẩy nến mụn mủ
Vẩy nến mụn mủ là dạng hiếm gặp, gây ra nốt chứa đầy mủ nổi thành mảng lan rộng (vảy nến thể mủ toàn thân) hoặc ở vùng nhỏ hơn trên lòng bàn tay hoặc bàn chân.
Vảy nến thể đỏ da toàn thân
Loại bệnh vẩy nến ít phổ biến nhất, các nốt mẩn đỏ bao phủ toàn bộ cơ thể, có thể ngứa hoặc bỏng dữ dội.
Viêm khớp vảy nến
Viêm khớp vảy nến là dạng viêm khớp xảy ra ở người mắc bệnh vẩy nến khiến các khớp sưng tấy, đau nhức. Triệu chứng từ nhẹ đến nặng và bệnh có thể ảnh hưởng đến bất kỳ khớp nào. Nó có thể gây ra cứng và tổn thương khớp tiến triển mà trong trường hợp nghiêm trọng nhất có thể dẫn đến tổn thương khớp vĩnh viễn.
Độ phổ biến
Bệnh vảy nến ảnh hưởng đến 2-4% dân số trên thế giới. Nó có thể biểu hiện triệu chứng ở mọi độ tuổi và đỉnh điểm khởi phát từ 15-25 tuổi.
Nguyên nhân
Bệnh vẩy nến xảy ra khi quá trình thay thế tế bào da nhanh hơn bình thường. Người ta chưa biết rõ lý do nhưng một số nghiên cứu cho thấy có thể do hệ miễn dịch.
Đột biến gen IL36RN và CARD14 làm tăng nguy cơ phát triển bệnh. Hai gen này cung cấp hướng dẫn để tạo ra các protein đóng vai trò điều kiểm soát quá trình viêm, đặc biệt ở da. Protein IL-36Ra sản xuất từ gen IL36RN ngăn chặn hoạt động của protein kích hoạt con đường truyền tín hiệu thúc đẩy quá trình viêm da. Đột biến gen IL36RN làm giảm lượng protein IL-36Ra trong da, dẫn đến thúc đẩy quá trình viêm hoạt động quá mức.
Ngược lại, protein CARD14 hoạt hóa tín hiệu viêm. Gen CARD14 đột biến làm tăng hoạt động của protein CARD14, dẫn đến mất kiểm soát tín hiệu viêm trên da, góp phần gây ra các vấn đề về da và viêm hệ thống đặc trưng của bệnh.
Cơ thể con người tạo ra tế bào da mới ở lớp sâu nhất của da. Các tế bào da này dần dần di chuyển lên, qua các lớp da cho đến khi chúng đến lớp ngoài cùng và bong ra. Toàn bộ quá trình này thường mất khoảng 3-4 tuần. Tuy nhiên, ở người bệnh, quá trình này chỉ diễn ra trong khoảng 3-7 ngày. Kết quả là tế bào chưa trưởng thành hoàn toàn sẽ tích tụ trên bề mặt da, tạo thành các mảng đỏ bong tróc, có vảy bao phủ.
Hệ miễn dịch là cơ quan bảo vệ cơ thể chống lại nhiễm trùng và mầm bệnh. Một trong những loại tế bào chính trong hệ miễn dịch là tế bào T. Chúng đi khắp cơ thể, phát hiện và tiêu diệt vi khuẩn xâm nhập. Nhưng ở người bệnh vảy nến, chúng tấn công nhầm vào tế bào da khỏe mạnh, khiến lớp da sâu nhất sản sinh tế bào da mới nhanh hơn bình thường, từ đó kích hoạt hệ miễn dịch sản xuất nhiều tế bào T.
Nhiều người bệnh không có đột biến gen IL36RN hoặc CARD14, chưa xác định đột biến ở gen khác liên quan đến bệnh. Tuy nhiên , người có một đột biến gen IL36RN hoặc CARD14 không có nghĩa là sẽ mắc bệnh. Người ta cho rằng yếu tố môi trường hoặc di truyền khác cũng góp phần tác động đến bệnh như:
- Tổn thương trên da như vết cắt, vết xước, vết côn trùng cắn hoặc cháy nắng
- Sử dụng nhiều đồ uống có cồn
- Hút thuốc
- Căng thẳng
- Nội tiết tố thay đổi, đặc biệt là ở phụ nữ trong tuổi dậy thì và mãn kinh
- Một số loại thuốc như lithium, thuốc trị sốt rét, thuốc chống viêm bao gồm ibuprofen và chất ức chế ACE (sử dụng để điều trị huyết áp cao)
- Nhiễm trùng cổ họng - xuất hiện ở người bệnh vẩy nến thể giọt sau khi nhiễm trùng họng do liên cầu khuẩn. Tuy nhiên hầu hết người bị nhiễm trùng họng do liên cầu khuẩn không phát triển bệnh vẩy nến
- Các vấn đề khác về rối loạn miễn dịch như HIV
Chẩn đoán
Để chẩn đoán bệnh vẩy nến, bác sĩ sẽ kiểm tra da, da đầu và móng tay của bệnh nhân. Bác sĩ có thể sinh thiết mẫu da nhỏ để kiểm tra dưới kính hiển vi. Sinh thiết giúp xác định loại bệnh vẩy nến đồng thời loại trừ các căn bệnh tương tự khác.
Điều trị
Mục đích điều trị bệnh vẩy nến nhằm ngăn chặn tế bào da phát triển quá nhanh và loại bỏ mảng da vảy. Các phương pháp bao gồm liệu pháp tại chỗ (kem, thuốc mỡ), liệu pháp ánh sáng (đèn chiếu) và điều trị bằng thuốc dưới dạng viên uống hoặc tiêm.
Phương pháp điều trị áp dụng tùy thuộc vào mức độ nghiêm trọng của bệnh và khả năng đáp ứng của nó với liệu pháp điều trị trước đó. Người bệnh có thể thử các loại thuốc khác nhau hoặc kết hợp các phương pháp điều trị nhằm tìm ra phương pháp phù hợp. Tuy nhiên bệnh thường tái phát trở lại.
Liệu pháp tại chỗ
Thuốc corticoid
Những loại thuốc này thường được kê đơn để điều trị tình trạng nhẹ đến trung bình. Chúng ở dạng thuốc mỡ, kem, gel, bọt, thuốc xịt và dầu gội. Thuốc mỡ corticosteroid nhẹ (hydrocortisone) dùng cho vùng nhạy cảm như mặt, các nếp gấp trên da và các mảng da lớn.
Bác sĩ có thể kê đơn loại thuốc mạnh hơn như triamcinolone (Acetonide, Trianex), clobetasol (Temovate) điều trị vùng da nhỏ, ít nhạy cảm hoặc khó điều trị.
Sử dụng lâu dài hoặc lạm dụng corticosteroid có thể làm mỏng da, gây lờn thuốc.
Chất tương tự vitamin D
Dạng vitamin D tổng hợp như calcipotriene và calcitriol (Vectical) làm chậm quá trình phát triển của tế bào da. Loại thuốc này sử dụng riêng lẻ hoặc kết hợp với corticosteroid. Calcitriol ít gây kích ứng hơn ở vùng nhạy cảm.
Retinoids
Tazarotene (Tazorac, Avage) thuốc dạng gel và kem, sử dụng 1-2 lần mỗi ngày. Thuốc có một số tác dụng phụ thường gặp như kích ứng da và tăng nhạy cảm với ánh sáng. Không sử dụng Tazarotene cho phụ nữ có thai và cho con bú hoặc phụ nữ có dự định mang thai.
Thuốc ức chế calcineurin
Thuốc ức chế calcineurin như tacrolimus (Protopic) và pimecrolimus (Elidel) có tác dụng giảm viêm và tích tụ mảng bám. Thuốc này dùng ở vị trí da mỏng dễ bị kích ứng khi sử dụng steroid hoặc retinoid. Không sử dụng loại thuốc ức chế calcineurin cho phụ nữ có thai và cho con bú hoặc phụ nữ có dự định mang thai. Sử dụng thuốc lâu dài có thể làm tăng nguy cơ ung thư da và ung thư hạch.
Axit salicylic
Dầu gội có chứa axit salicylic làm giảm triệu chứng của bệnh vẩy nến ảnh hưởng đến da đầu. Có thể sử dụng riêng lẻ hoặc kết hợp với loại thuốc khác nhằm tăng cường khả năng thẩm thấu vào da.
Coal tar
Coal tar làm giảm mảng vảy, ngứa và viêm, có trong nhiều dạng sản phẩm khác nhau như dầu gội, kem. Những sản phẩm này có thể gây kích ứng da. Không sử dụng loại sản phẩm có chứa Coal tar cho phụ nữ có thai và cho con bú.
Liệu pháp Goeckerman
Liệu pháp Goeckerman kết hợp điều trị bằng Coal tar và liệu pháp ánh sáng. Khi kết hợp với nhau, chúng đem lại hiệu quả tốt hơn vì Coal tar làm cho da dễ hấp thụ tia UVB từ liệu pháp ánh sáng.
Anthralin
Anthralin giúp làm chậm quá trình phát triển của tế bào da đồng thời có thể loại bỏ vảy, giúp da mịn màng hơn. Sử dụng anthralin trong thời gian ngắn sau đó rửa sạch. Loại thuốc này có thể gây kích ứng da và gây ố quần áo. Không nên sử dụng anthralin trên mặt hoặc bộ phận sinh dục.
Liệu pháp ánh sáng
Liệu pháp ánh sáng là phương pháp điều trị đầu tiên đối với bệnh vảy nến từ mức độ trung bình đến nặng, có thể kết hợp với liệu pháp sử dụng thuốc. Nó thực hiện bằng cách cho da tiếp xúc với ánh sáng tự nhiên hoặc nhân tạo có kiểm soát, thực hiện lặp lại nhiều lần.
Ánh sáng mặt trời (liệu pháp trực tiếp): tiếp xúc với ánh sáng mặt trời hằng ngày trong thời gian ngắn giúp cải thiện bệnh vảy nến.
Quang hóa trị liệu bằng UVB dải rộng: sử dụng tia cực tím B phổ rộng điều trị mảng vảy đơn lẻ hoặc lan rộng và ở trường hợp không đáp ứng với phương pháp điều trị tại chỗ. Tác dụng phụ ngắn hạn bao gồm mẩn đỏ, ngứa và khô da. Chú ý dưỡng ẩm thường xuyên để giảm bớt khó chịu.
Quang hóa trị liệu bằng UVB dải hẹp: hiệu quả hơn so với điều trị bằng UVB dải rộng, khoảng 2-3 lần mỗi tuần, cho đến khi làn da được cải thiện. Liệu pháp này cũng có thể gây bỏng.
Quang trị liệu bằng Psoralen và UVA: liệu pháp sử dụng thuốc nhạy cảm với ánh sáng (psoralen) trước khi tiếp xúc với tia UVA. Tia UVA xâm nhập vào da sâu hơn tia UVB. Psoralen giúp da đáp ứng nhanh hơn với tia UVA.
Phương pháp này áp dụng cho trường hợp bệnh vảy nến nặng. Tác dụng phụ ngắn hạn bao gồm buồn nôn, nhức đầu, nóng rát và ngứa. Tác dụng phụ lâu dài bao gồm da khô, nhăn, xuất hiện tàn nhang, tăng nhạy cảm với ánh nắng, tăng nguy cơ ung thư da.
Laser Excimer: sử dụng ánh sáng UVB mạnh nhắm vào vùng da bị tổn thương. Liệu pháp này cần ít buổi trị liệu hơn so với liệu pháp quang trị liệu truyền thống. Tác dụng phụ bao gồm mẩn đỏ và phồng rộp.
Thuốc uống hoặc thuốc tiêm
Nếu bệnh vảy nến ở mức độ nặng hoặc các phương pháp điều trị khác không hiệu quả, bác sĩ có thể chỉ định một số loại thuốc uống hoặc tiêm. Do thuốc có thể gây ra tác dụng phụ, một số loại thuốc chỉ được sử dụng trong thời gian ngắn và kết hợp với phương pháp điều trị thay thế khác.
Thuốc steroid. Nếu người bệnh có mảng vảy nến nhỏ, lâu lành, bác sĩ có thể chỉ định tiêm triamcinolone vào vị trí tổn thương.
Retinoids: thuốc Acitretin (Soriatane) và các retinoid khác có tác dụng làm giảm sản xuất tế bào da. Tác dụng phụ bao gồm khô da và đau cơ. Không sử dụng Retinoids cho phụ nữ có thai và cho con bú hoặc phụ nữ có dự định mang thai.
Methotrexate: (Trexall) làm giảm sản xuất tế bào da và ngăn chặn tình trạng viêm, sử dụng 1 liều/ tuần. Nó có thể gây khó chịu cho dạ dày, chán ăn và mệt mỏi. Những người dùng methotrexate lâu dài cần xét nghiệm liên tục theo dõi công thức máu và chức năng gan. Nên ngừng dùng methotrexate ít nhất ba tháng trước khi có ý định có con ở cả nam giới và phụ nữ. Thuốc này không khuyến cáo cho phụ nữ đang cho con bú.
Cyclosporine: (Neoral) ức chế hệ thống miễn dịch dùng cho trường hợp bệnh nặng. Loại thuốc này có hiệu quả tương tự như methotrexate nhưng không thể sử dụng liên tục trong một năm. Như các loại thuốc ức chế miễn dịch khác, cyclosporine làm tăng nguy cơ nhiễm trùng và ung thư.
Liệu pháp sinh học: sử dụng bằng đường tiêm, cho trường hợp không đáp ứng với các liệu pháp trước đó. Liệu pháp thay đổi hệ thống miễn dịch bằng cách phá vỡ chu kỳ bệnh và cải thiện triệu chứng bệnh trong vòng vài tuần. Một số loại thuốc cho phép sử dụng bao gồm etanercept (Enbrel), infliximab (Remicade), adalimumab (Humira), ustekinumab (Stelara), secukinumab (Cosentyx) và ixekizumab (Taltz).
Liệu pháp sinh học cần sử dụng một cách thận trọng vì chúng có nguy cơ ức chế hệ thống miễn dịch người bệnh theo cách làm tăng nguy cơ nhiễm trùng. Đặc biệt, người bệnh thực hiện phương pháp điều trị này phải tầm soát bệnh lao.
Các loại thuốc khác: Thioguanine (Tabloid) và hydroxyurea (Droxia, Hydrea) loại thuốc sử dụng khi không thể chỉ định các loại thuốc khác. Apremilast (Otezla) dùng bằng đường uống 2 lần/ ngày, có tác dụng giảm ngứa hiệu quả.
Liệu pháp thay thế
Một số liệu pháp thay thế như chế độ ăn đặc biệt, kem dưỡng ẩm. Không có phương pháp nào được chứng minh đem lại hiệu quả tuyệt đối nhưng chúng an toàn, làm giảm ngứa và bong vảy ở bệnh nhân ở mức độ nhẹ đến trung bình. Đồng thời, liệu pháp thay thế hỗ trợ giảm căng thẳng - tác nhân kích thích mảng vảy lan rộng.
Kem chiết xuất lô hội: làm giảm mẩn đỏ, bong vảy, ngứa và viêm.
Dầu cá: sử dụng kết hợp với liệu pháp trị liệu bằng tia UVB làm giảm vùng da tổn thương.
Nho Oregon (việt quất): dùng bôi ngoài da làm giảm tình trạng nghiêm trọng của bệnh.
Tinh dầu: dùng trong liệu pháp trị liệu bằng hương thơm có tác dụng giảm căng thẳng và lo lắng.
Dạng di truyền
Bệnh do đột biến gen IL36RN di truyền theo kiểu lặn trên nhiễm sắc thể thường. Mỗi cặp bố mang gen lặn gây bệnh thì xác suất con mắc bệnh là 25%.
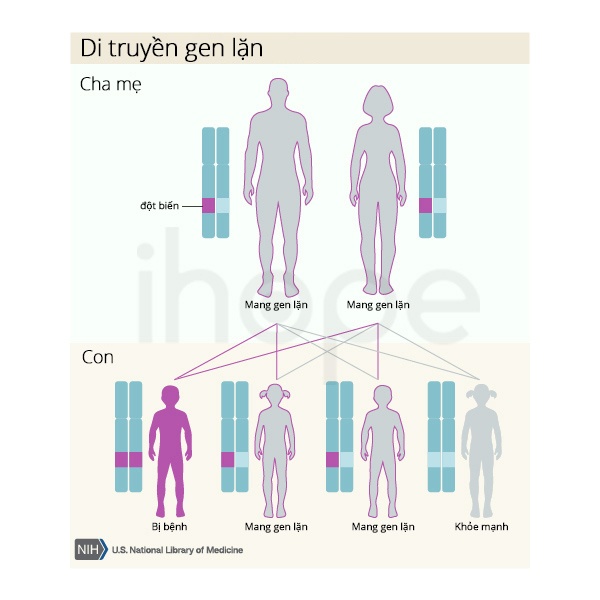
Nguồn: U.S. National Library of Medicine
Bệnh do đột biến gen CARD14 di truyền theo kiểu trội trên nhiễm sắc thể thường. Do đó, một bản sao đột biến trong mỗi tế bào đủ để gây ra bệnh.
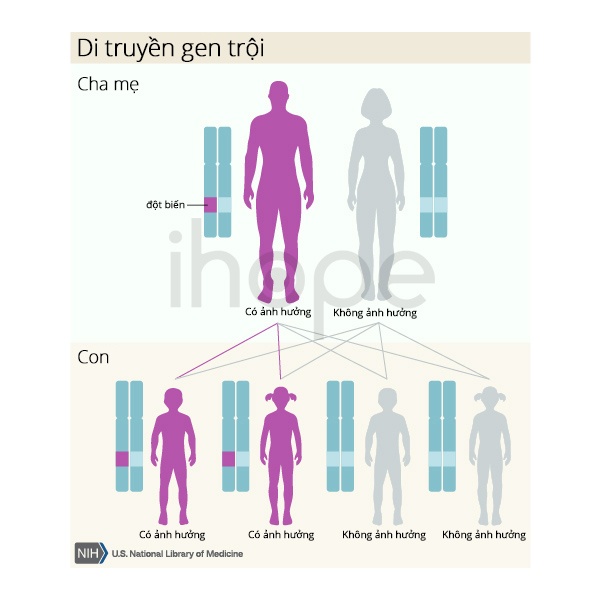
Nguồn: U.S. National Library of Medicine
Trong một số trường hợp, nguyên nhân mắc bệnh do đột biến gen mới (de novo).
Phòng ngừa
Hiện nay chưa có cách ngăn ngừa bệnh vẩy nến.
Đối với người bệnh cần giữ cho da sạch, ẩm và tránh các tác nhân nguy cơ có thể giúp giảm số lần bùng phát bệnh, nên tắm bằng vòi hoa sen, tránh chà xát quá mạnh, vì điều này có thể gây kích ứng da và kích hoạt cơn đau.
Các tên gọi khác
- Plaque psoriasis
- Psoriasis vulgaris
- Guttate psoriasis
- Pustular psoriasis
References
- Genetic Testing Information. Generalized pustular psoriasis. Retrieved June 21, 2022 from https://www.ncbi.nlm.nih.gov/gtr/conditions/C0343055/
- Genetic and Rare Diseases Information Center. Pustular psoriasis. Retrieved June 21, 2022 from https://rarediseases.info.nih.gov/diseases/12813/pustular-psoriasis
- Catalog of Genes and Diseases from OMIM. PSORIASIS 14, PUSTULAR; PSORS14. Retrieved June 21, 2022 from https://omim.org/entry/614204
- Catalog of Genes and Diseases from OMIM. PSORIASIS 15, PUSTULAR, SUSCEPTIBILITY TO; PSORS15. Retrieved June 21, 2022 from https://omim.org/entry/616106
- Catalog of Genes and Diseases from OMIM. PSORIASIS 2; PSORS2. Retrieved June 21, 2022 from https://omim.org/entry/602723
- U.S National Library of Medicine. Generalized pustular psoriasis. Retrieved June 21, 2022 from https://medlineplus.gov/genetics/condition/generalized-pustular-psoriasis/
- U.S National Library of Medicine. Psoriasis. Retrieved June 21, 2022 from https://medlineplus.gov/psoriasis.html
- Kids Health. Psoriasis. Retrieved June 21, 2022 from https://kidshealth.org/en/parents/psoriasis.html
- National Institute of Arthritis and Musculoskeletal and Skin Diseases. Psoriasis. Retrieved June 21, 2022 from https://www.niams.nih.gov/health-topics/psoriasis
- Mayo Foundation for Medical Education and Research (MFMER). Psoriasis. Retrieved June 21, 2022 from https://www.mayoclinic.org/diseases-conditions/psoriasis/symptoms-causes/syc-20355840