Hội chứng WAGR
Hội chứng WAGR là một bệnh di truyền ảnh hưởng đến nhiều cơ quan và bộ phận trong cơ thể, bao gồm các đặc điểm chính: khối u Wilms, rối loạn vận động, dị tật hệ sinh dục và thiểu năng trí tuệ.
Biểu hiện lâm sàng
Những người mắc hội chứng WAGR có khoảng 45% đến 60% nguy cơ phát triển khối u Wilms là một dạng ung thư thận hiếm gặp. Loại ung thư này thường được chẩn đoán ở trẻ em nhưng đôi khi cũng được phát hiện ở người lớn.
Hầu hết những người mắc hội chứng WAGR đều mắc chứng loạn sắc tố tức là không có thành phần có màu trong móng mắt. Điều này có thể làm giảm độ sắc nét của thị lực và tăng độ nhạy với ánh sáng (sợ ánh sáng). Aniridia thường là dấu hiệu đầu tiên đáng chú ý của hội chứng này. Các vấn đề về mắt khác cũng có xuất hiện chẳng hạn đục thủy tinh thể, tăng áp lực trong mắt (hay còn gọi là tăng nhãn áp) và cử động mắt không tự chủ (rung giật nhãn cầu).
Nam giới mắc hội chứng WAGR thường bị các bất thường cơ quan sinh dục và đường tiết niệu nhiều hơn nữ giới bị ảnh hưởng. Dị tật bộ phận sinh dục phổ biến nhất ở nam giới bị hội chứng này là tinh hoàn không có màng (chứng tinh hoàn). Phụ nữ có thể có buồng trứng không có chức năng và thay vào đó có các khối mô chưa phát triển được gọi là tuyến sinh dục sọc. Phụ nữ cũng có thể có tử cung hình trái tim (hình hai cạnh) khó mang thai đủ tháng.
Hội chứng WAGR có một đặc điểm phổ biến khác là thiểu năng trí tuệ. Các cá nhân bị ảnh hưởng thường gặp khó khăn trong việc xử lý, học hỏi và phản hồi thông tin đúng cách. Một số khác mắc hội chứng WAGR cũng có các vấn đề về tâm thần hoặc hành vi bao gồm trầm cảm, lo lắng, rối loạn tăng động giảm chú ý (ADHD), rối loạn ám ảnh cưỡng chế (OCD) hoặc rối loạn phát triển được gọi là rối loạn phổ tự kỷ ảnh hưởng đến giao tiếp và tương tác xã hội.
Các dấu hiệu và triệu chứng khác của hội chứng WAGR có thể xuất hiện bao gồm béo phì khi còn nhỏ, viêm tuyến tụy (viêm tụy) và suy thận. Khi mắc hội chứng WAGR, người bệnh bị bệnh béo phì khởi phát ở thời thơ ấu thì nó thường được gọi là hội chứng WAGRO.
Độ phổ biến
Hội chứng WAGR ước tính ảnh hưởng đến khoảng từ 1/500.000 đến 1/1.000.000. Người ta ước tính rằng một phần ba số người bị chứng aniridia thực sự mắc hội chứng WAGR. Khoảng 7/1.000 trong số các trường hợp khối bị u Wilms có thể là do hội chứng WAGR.
Nguyên nhân
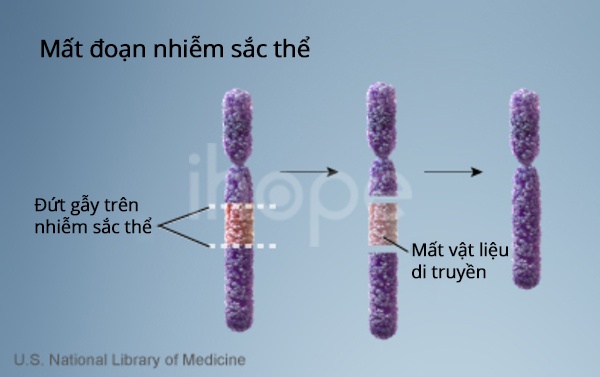
Hội chứng WAGR là do mất vật liệu di truyền trên nhánh ngắn (p) của nhiễm sắc thể số 11. Kích thước của đoạn bị mất khác nhau giữa các cá thể bị ảnh hưởng.
Các dấu hiệu và triệu chứng của hội chứng WAGR liên quan đến việc mất nhiều gen trên nhánh ngắn của nhiễm sắc thể số 11. Hội chứng WAGR thường được mô tả là hội chứng mất đoạn gen liền kề vì nó là kết quả của việc mất một số gen lân cận. Các gen PAX6 và WT1 luôn bị mất ở những người có các dấu hiệu và triệu chứng điển hình của rối loạn này. Vì những thay đổi trong gen PAX6 có thể ảnh hưởng đến sự phát triển của mắt nên các nhà nghiên cứu cho rằng mất gen PAX6 là nguyên nhân gây ra các đặc điểm mắt đặc trưng của hội chứng WAGR. Gen PAX6 cũng có thể ảnh hưởng đến sự phát triển của não. Các bất thường về khối u Wilms và hệ sinh dục thường là kết quả của các đột biến trên gen WT1 vì vậy mất gen WT1 rất có thể là nguyên nhân gây ra các đặc điểm này trong hội chứng WAGR.
Những người mắc hội chứng WAGRO có nhiễm sắc thể số 11 bị mất đoạn chứa một gen là BDNF. Gen này hoạt động trong não và đóng một vai trò trong sự tồn tại của các tế bào thần kinh (tế bào thần kinh). Protein được tạo ra từ gen BDNF được cho là có liên quan đến việc kiểm soát việc ăn, uống và trọng lượng cơ thể. Mất gen BDNF có thể là nguyên nhân gây béo phì thời thơ ấu ở những người mắc hội chứng WAGRO. Những người mắc hội chứng WAGRO có thể có nguy cơ mắc các vấn đề thần kinh như khuyết tật trí tuệ và tự kỷ cao hơn những người mắc hội chứng WAGR. Hiện vẫn không rõ liệu nguy cơ gia tăng mắc các vấn đề này là do mất gen BDNF hay các gen lân cận khác.
Các nhà nghiên cứu đang được tiến hành để xác định các gen bổ sung bị mất ở những người mắc hội chứng WAGR và để xác định xem việc mất các gen này dẫn đến các đặc điểm khác của rối loạn này như thế nào.
Chẩn đoán
Các triệu chứng gợi ý hội chứng WAGR, như chứng aniridia thường được ghi nhận ngay sau khi sinh và xét nghiệm di truyền để tìm xóa đoạn 11p13. Phân tích nhiễm sắc thể hoặc karyotype để tìm kiếm vùng bị xóa (11p13) trên nhiễm sắc thể số 11. Xét nghiệm FISH đôi khi được thực hiện để kiểm tra sự tồn tại của một số gen cụ thể trên nhiễm sắc thể số 11.
Điều trị
Điều trị hội chứng WAGR chủ yếu tập trung vào các triệu chứng, song song với theo dõi để phát hiện sớm các vấn đề.
Khối u Wilms xảy ra ở khoảng một nửa số trẻ em mắc hội chứng WAGR. Khối u thường phát triển từ 1 đến 3 tuổi. Hầu hết các trường hợp khối u Wilms được phát hiện khi 8 tuổi, nhưng trong một số trường hợp hiếm có thể xuất hiện muộn hơn. Những em bé bị nghi ngờ mắc hội chứng WAGR nên được siêu âm bụng khi sinh, sau đó cần siêu âm bụng 3 tháng một lần cho đến khi được 8 tuổi. Cha mẹ có thể học cách sờ bụng để tìm dấu hiệu sưng và khối u. Sau 8 tuổi, theo dõi các dấu hiệu của khối u Wilms bằng siêu âm hoặc theo dõi các triệu chứng như sốt nhẹ, chán ăn, sụt cân, thiếu năng lượng hoặc sưng bụng.
Khối u Wilms thường điều trị thành công. Tỷ lệ sống sót nói chung của bệnh nhân khối u Wilms là rất tốt và liên quan đến các đặc điểm của khối u, giai đoạn của bệnh. Điều trị có thể bao gồm phẫu thuật cắt bỏ thận, xạ trị và hóa trị.
Điều trị chứng aniridia nhằm mục đích giữ thị lực của người bệnh. Thuốc hoặc phẫu thuật có thể hữu ích khi bị tăng nhãn áp hoặc đục thủy tinh thể. Nên tránh dùng kính áp tròng có thể gây hại cho giác mạc.
Trẻ bị hội chứng WAGR nên khám thường xuyên để phát hiện sự phát triển bất thường của buồng trứng hoặc tinh hoàn. Có thể cần phẫu thuật để loại bỏ các tuyến sinh dục bất thường hoặc để ngăn ngừa ung thư tuyến sinh dục (u nguyên bào sinh dục). Khi cả hai tuyến sinh dục bị cắt bỏ, cá nhân được điều trị thay thế hormone. Phẫu thuật cũng có thể được thực hiện khi bé trai mắc hội chứng WAGR có tinh hoàn nhỏ bất thường. Nếu bé gái mắc hội chứng WAGR có buồng trứng bất thường, phải siêu âm vùng chậu định kỳ hoặc chụp MRI để theo dõi sự phát triển của u nguyên bào sinh dục.
Những người mắc hội chứng WAGR có thể chậm phát triển trí tuệ từ nặng đến nhẹ, bên cạnh một số người có trí thông minh bình thường.
Trẻ mắc hội chứng WAGR phải được can thiệp sớm ngay sau khi sinh hoặc chẩn đoán. Các phương pháp điều trị bao gồm: liệu pháp thị lực, liệu pháp vật lý và ngôn ngữ.
Suy thận có thể xảy ra khiến người bệnh bị cao huyết áp, cholesterol cao và rò rỉ protein từ máu vào nước tiểu (protein niệu). Tất cả những người mắc hội chứng WAGR nên được tầm soát huyết áp cao và protein niệu thường xuyên. Những vấn đề này được điều trị bằng thuốc được gọi là "thuốc ức chế ACE" hoặc "ARB". Một số người bị hội chứng WAGR và suy thận được điều trị bằng lọc máu hoặc ghép thận.
Dạng di truyền
Hầu hết các trường hợp hội chứng WAGR không di truyền. Tình trạng này là kết quả của sự mất đoạn nhiễm sắc thể xảy ra như một sự kiện ngẫu nhiên trong quá trình hình thành các tế bào sinh sản (trứng hoặc tinh trùng) hoặc trong quá trình phát triển sớm của bào thai. Những người bị ảnh hưởng thường không có tiền sử bị rối loạn này trong gia đình của họ.
Nguồn: U.S. National Library of Medicine
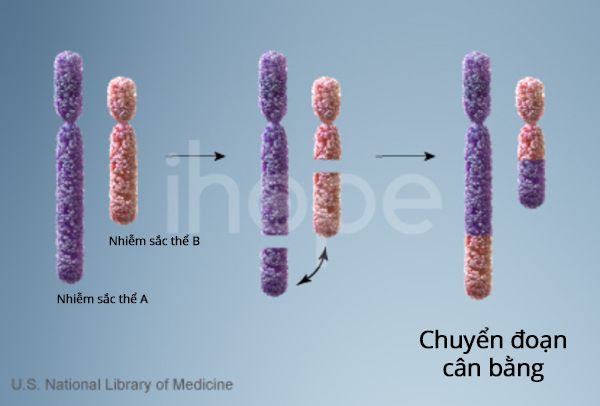
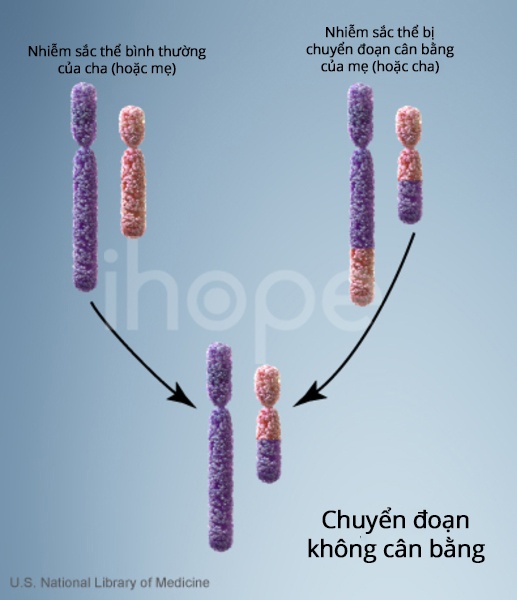
Một số cá nhân bị rối loạn này do thừa hưởng nhiễm sắc thể 11 bị mất đoạn từ cha mẹ không bị ảnh hưởng. Những người này có bố hoặc mẹ mang một nhiễm sắc thể được sắp xếp lại được gọi là chuyển vị cân bằng trong đó không có vật chất di truyền nào được thêm vào hoặc mất đi. Chuyển vị cân bằng thường không gây ra bất kỳ vấn đề sức khỏe nào tuy nhiên chúng có thể trở nên mất cân bằng khi được truyền sang thế hệ sau.
Nguồn: U.S. National Library of Medicine
Những đứa trẻ thừa hưởng sự chuyển đoạn không cân bằng có thể có sự sắp xếp lại nhiễm sắc thể với vật liệu di truyền thừa hoặc thiếu. Những người mắc hội chứng WAGR thừa hưởng sự chuyển vị không cân bằng bị thiếu vật liệu di truyền từ nhánh ngắn của nhiễm sắc thể số 11 dẫn đến tăng nguy cơ mắc khối u Wilms, chứng dị tật, dị tật hệ sinh dục và thiểu năng trí tuệ.
Nguồn: U.S. National Library of Medicine
Phòng ngừa
Nếu bạn lo lắng về tiền sử gia đình mắc hội chứng WAGR hoặc nếu bạn đã có con mắc chứng rối loạn này, hãy cân nhắc nói chuyện với bác sĩ hoặc chuyên gia tư vấn di truyền để được giúp lập kế hoạch mang thai trong tương lai.
Hiện nay, xét nghiệm sàng lọc không xâm lấn NIPT ihope có thể phát hiện hội chứng WAGR do mất vi đoạn, thực hiện sớm từ tuần thai thứ 10 với độ chính xác lên đến 99%. Chỉ cần lấy 5ml máu thai phụ để xét nghiệm nên bảo đảm an toàn cho cả mẹ và con.
Các tên gọi khác
- Hội chứng mất đoạn 11p
- Hội chứng mất đoạn một phần 11p
- WAGR phức tạp
- Hội chứng gen liền kề WAGR
References
- Genetic Testing Information. Wilms tumor, aniridia, genitourinary anomalies, and mental retardation syndrome. Retrieved October 22, 2020 from from https://www.ncbi.nlm.nih.gov/gtr/conditions/C0206115/
- Catalog of Genes and Diseases from OMIM. WILMS TUMOR, ANIRIDIA, GENITOURINARY ANOMALIES, AND MENTAL RETARDATION SYNDROME; WAGR. Retrieved October 22, 2020 from https://omim.org/entry/194072
- Genetic and Rare Diseases Information Center. WAGR syndrome. Retrieved October 22, 2020 from https://rarediseases.info.nih.gov/diseases/5528/wagr-syndrome
- U.S National Library of Medicine. WAGR syndrome . Retrieved October 22, 2020 from https://medlineplus.gov/genetics/condition/wagr-syndrome/
- National Human Genome Research Insitute. About WAGR Syndrome. Retrieved October 22, 2020 from https://www.genome.gov/Genetic-Disorders/WAGR-Syndrome