Dị tật ống thần kinh
Dị tật ống thần kinh là dị tật bẩm sinh ở não, cột sống hoặc tủy sống, xảy ra trong tháng đầu tiên của thai kỳ ngay cả khi người phụ nữ chưa biết mình có thai. Trong giai đoạn đầu của thai kỳ, một số tế bào nhất định hình thành một cấu trúc gọi là ống thần kinh. Ống thần kinh là nền tảng để phát triển thành một hệ thần kinh hoàn chỉnh sau này, bao gồm: não, hộp sọ, tủy sống và xương sống. Trong quá trình phát triển, phần trên của ống thần kinh hình thành não và phần còn lại hình thành tủy sống. Các bất thường trong quá trình hình thành não và tủy sống có thể gây ra dị tật ống thần kinh.
Biểu hiện lâm sàng
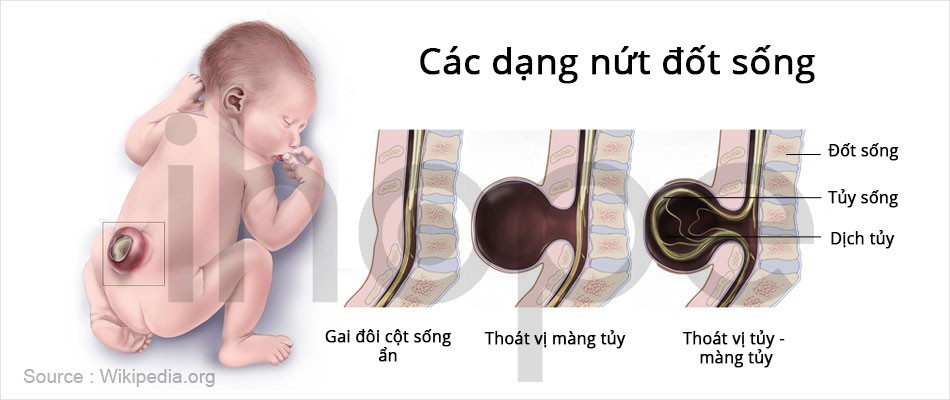
Nứt đốt sống (Spina bifida)
Nứt đốt sống là dạng dị tật ống thần kinh phổ biến nhất, xảy ra khi ống thần kinh không đóng lại hoàn toàn. Trẻ bị nứt đốt sống thường liệt các dây thần kinh vùng dưới của tủy sống, có thể gây khó khăn trong việc đi lại và các vấn đề khác trong suốt cuộc đời. Bởi vì các chức năng của bàng quang và ruột được kiểm soát bởi các dây thần kinh dưới cùng của cột sống, nên các rối loạn chức năng ruột và tiết niệu thường gặp ở dạng dị tật này. Có một số loại tật nứt đốt sống phổ biến:
- Gai đôi cột sống ẩn (Spina bifida occulta) là dạng nhẹ nhất, có một khe hở nhỏ ở cột sống nhưng không có lỗ hở hoặc túi ở phía sau. Các dây thần kinh và tủy sống không bị tổn thương và không gây ra bất kỳ khuyết tật nào. Do đó, dạng dị tật này được gọi là nứt đốt sống “ẩn”.
- Dị tật ống thần kinh thể kín (Closed neural tube defect) là một dị dạng khi chất béo, xương hoặc màng nằm bên trong cột sống. Ở một số người, dạng này gây ra ít hoặc không có triệu chứng, một số người khác có thể bị tê liệt một phần hoặc các triệu chứng khác. Trong một số trường hợp, dấu hiệu bên ngoài có thể là một lỗ lõm nhỏ hoặc một búi tóc trên cột sống.
- Thoát vị màng tủy (Meningocele) một túi chất lỏng nhô ra qua một lỗ hở ở phía sau, nhưng tủy sống không bị ảnh hưởng hoặc tổn thương. Vì lý do này, một số người bị thoát vị màng não sẽ không có triệu chứng, tuy nhiên vẫn có một số người gặp các vấn đề nghiêm trọng.
- Thoát vị tủy-màng tủy (Myelomeningocele) là dạng nghiêm trọng nhất và cũng là dạng phổ biến nhất của tật nứt đốt sống. Trong tình trạng này, các xương của cột sống không kín hoàn toàn, điều này khiến một số tủy sống và các mô bao phủ tủy sống bị phình ra qua một lỗ hở ở phía sau. Người mắc chứng này thường bị liệt một phần hoặc hoàn toàn ở các bộ phận của cơ thể bên dưới và thường gặp các vấn đề về ruột và tiết niệu. Trẻ em bị dạng dị tật này cũng có thể phát triển thành não úng thủy (chất lỏng dư thừa trên não), có thể dẫn đến thiểu năng trí tuệ.
Nguồn: Wikipedia
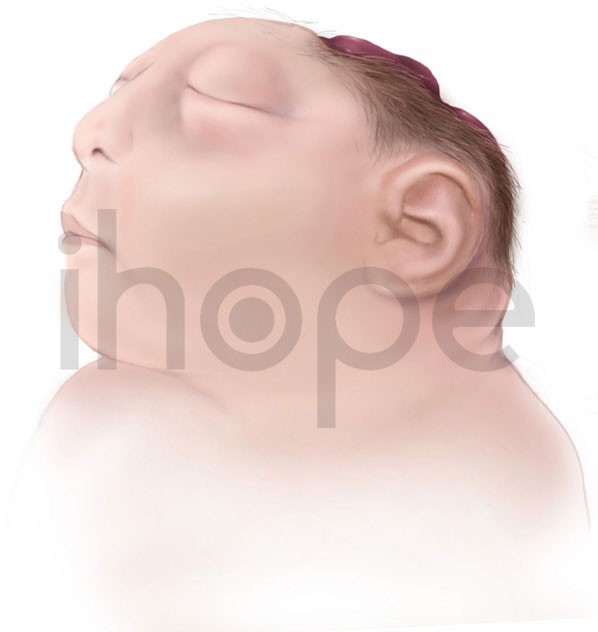
Thiếu não (Anencephaly)
Thiếu não là một dạng dị tật ống thần kinh nặng, nhưng ít phổ biến, xảy ra khi ống thần kinh không thể đóng lại ở đầu. Dẫn đến hầu hết hoặc toàn bộ não bị thiếu, và các bộ phận của hộp sọ cũng có thể bị thiếu. Trẻ bị tình trạng này thường bất tỉnh và bị điếc, mù và không thể cảm thấy đau vì các cấu trúc não liên quan đến các chức năng đó không tồn tại. Chúng có thể có các hành động phản xạ, chẳng hạn như thở và phản ứng khi chạm vào. Trẻ mắc chứng não bị chết lưu hoặc chết ngay sau khi sinh.
Nguồn: Wikipedia
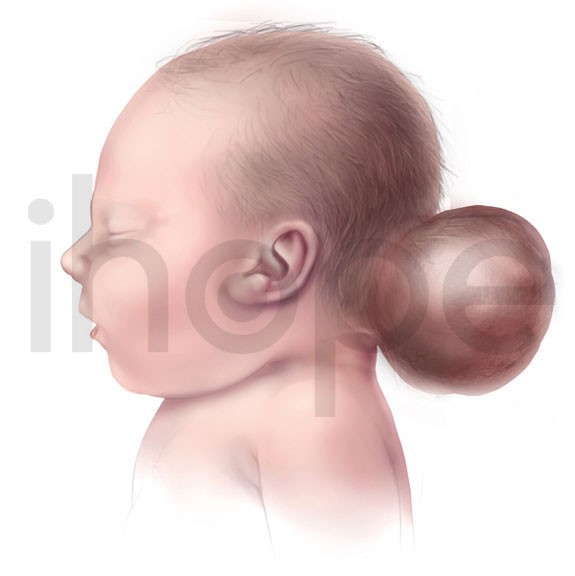
Encephalocele
Encephalocele là một dạng dị tật ống thần kinh hiếm gặp khác, xảy ra khi ống thần kinh không thể đóng lại gần não và có một lỗ hở trong hộp sọ. Não và các màng bao bọc nó nhô ra qua hộp sọ, tạo thành một chỗ phình giống như túi. Trường hợp nhẹ hơn chỉ có một lỗ nhỏ ở hốc mũi hoặc vùng trán, không dễ nhận thấy. Trẻ thể có các vấn đề khác như não úng thủy, liệt tứ chi, chậm phát triển, thiểu năng trí tuệ, động kinh, các vấn đề về thị lực, đầu nhỏ, bất thường ở mặt và hộp sọ.
Nguồn: Wikipedia
Iniencephaly
Iniencephaly là một dạng dị tật ống thần kinh nghiêm trọng nhưng hiếm gặp, dị tật khiến đầu bị cong về phía sau một cách nghiêm trọng. Cột sống bị biến dạng đặc biệt. Thông thường, trẻ bị thiếu cổ, da mặt nối với ngực và da đầu nối với lưng. Các bất thường khác cũng có thể tồn tại, chẳng hạn như sứt môi và vòm miệng, bất thường về tim mạch, não và dị dạng ruột. Trẻ bị tình trạng này thường không sống lâu hơn vài giờ.
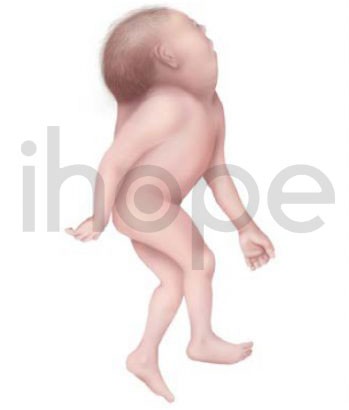
Nguồn: Wikipedia
Độ phổ biến
Dị tật ống thần kinh xảy ra khoảng 3.000 ca mang thai mỗi năm ở Hoa Kỳ. Nứt đốt sống ảnh hưởng đến khoảng 1.500 trẻ sơ sinh và thiếu não ảnh hưởng đến khoảng 1.000 trẻ sơ sinh mỗi năm ở Hoa Kỳ. Phụ nữ gốc Tây Ban Nha có khả năng sinh con bị di tật cao hơn những phụ nữ khác.
Nguyên nhân
Các nguyên nhân dẫn đến dị tật ống thần kinh vẫn chưa được xác định rõ ràng. Một số ngiêm cứu cho rằng dị tật có thể do di truyền. Điều này có nghĩa là người mắc bệnh có thể được truyền từ cha hoặc mẹ.
Dị tật cũng có thể xảy ra do một số nguyên nhân từ môi trường xung quanh. Những nguyên nhân có thể ảnh hưởng đến thai kỳ bao gồm: chế độ ăn uống, chế độ sinh hoạt hằng ngày, môi trường làm việc tiếp xúc với hóa chất độc hại, khói thuốc lá, ô nhiễm không khí và chì,...
Yếu tố nguy cơ
Bất kỳ phụ nữ nào cũng có khả năng sinh con bị dị tật ống thần kinh. Tuy nhiên, có một số yếu tố làm tăng nguy cơ sinh con bị di tật, bao gồm:
- Đã từng sinh con bị dị tật ống thần kinh. Có khoảng 2-3% người mẹ khả năng sinh con cũng bị dị tật nếu người con trước đã mắc bệnh.
- Người chồng bị di tật hoặc một trong hai gia đình có người bị dị tật.
- Sử dụng thuốc chống động kinh.
- Béo phì.
- Mắc bệnh tiểu đường.
- Sử dụng thuốc opioid trong 2 tháng đầu của thai kỳ. Opioid là loại thuốc giảm đau sau khi bị thương hoặc phẫu thuật. Nếu dùng bất kỳ loại opioid nào trong khi mang thai, có thể gây ra các vấn đề nghiêm trọng cho em bé.
- Có thân nhiệt cao trong kỳ đầu mang thai. Điều này có thể do sốt hoặc do tắm trong bồn tắm nước nóng một thời gian dài.
Chẩn đoán
Sàng lọc huyết thanh
Đây là một nhóm các xét nghiệm phân tích các chỉ số trong máu của người mẹ, được thực hiện trong quý thứ hai (3 tháng giữa) của thai kỳ. Xét nghiệm đánh giá nguy cơ dị tật ống thần kinh và các dị tật khác như dị tật thành bụng, hội chứng Down (tam nhiễm sắc thể 21) và hội chứng Edwards (tam thể nhiễm sắc thể 18) và hội chứng Patau (tam thể nhiễm sắc thể 13).
Các chỉ số được kiểm tra trong phương pháp sàng lọc này bao gồm:
- AFP (Alpha-fetoprotein): một loại protein được sản xuất trong gan của thai nhi. Nồng độ AFP trong máu và nước ối của thai nhi tăng lên cho đến khoảng tuần thứ 12, và sau đó mức AFP giảm dần đến khi sinh. Với một số vấn đề ảnh hưởng đến thai nhi, lượng AFP thay đổi bất thường, di chuyển vào nước ối và máu của người mẹ. Xét nghiệm AFP được sử dụng để sàng lọc các dị tật ống thần kinh. Chỉ số này có thể thược hiện độc lập hoặc kết hợp với những chỉ số khác để đánh giá các nguy cơ bất thường nhiễm sắc thể.
- hCG (human chorionic gonadotropin): một loại hormone được sản xuất ở nhau thai. Nồng độ hCG trong máu của mẹ tăng trong ba tháng đầu của thai kỳ và sau đó giảm dần. hCG có xu hướng tăng ở những thai kỳ có thai nhi mắc hội chứng Down và có xu hướng giảm ở những thai kỳ có thai nhi mắc hội chứng Edwards.
- Estriol: một dạng estrogen được sản xuất bởi thai nhi thông qua quá trình trao đổi chất. Quá trình này liên quan đến gan, tuyến thượng thận và nhau thai. Nồng độ estriol tăng vào khoảng tuần thứ 8 và tiếp tục tăng cho đến trước khi sinh một thời gian ngắn. Estriol có xu hướng giảm ở những thai kỳ có thai nhi mắc hội chứng Down hoặc Edwards.
- Inhibin A: một loại hormone được sản xuất ở nhau thai. Nồng độ inhibin A trong máu mẹ giảm nhẹ từ tuần thứ 14 đến 17 và sau đó tăng trở lại. Inhibin A có xu hướng tăng ở những thai kỳ có thai nhi mắc hội chứng Down.
Trong phương pháp sàng lọc huyết thanh mẹ, xét nghiệm Triple test chỉ kiểm tra 3 chỉ số gồm AFP, hCG và estriol trong khi Quad test kiểm tra cả 4 chỉ số trên.
Siêu âm
Phương pháp sử dụng sóng âm thanh và màn hình máy tính để hiển thị hình ảnh của em bé trong bụng mẹ. Siêu âm giúp kiểm tra sức khỏe và sự phát triển của thai nhi.
Xét nghiệm nước ối
Nếu xét nghiệm sàng lọc cho thấy nguy cơ mắc dị tật ống thần kinh cao, có thể thực hiện một vài xét nghiệm chẩn đoán khác để biết chắc chắn trẻ có mắc dị tật hay không. Các xét nghiệm chẩn đoán bao gồm:
- Chọc ối. Trong xét nghiệm này, bác sĩ sẽ lấy một ít nước ối từ xung quanh em bé trong tử cung (dạ con) để kiểm tra các dị tật bẩm sinh. Xét nghiệm nước ối có thể kiểm tra lượng AFP của thai kỳ. Kiểm tra nước ối cũng có thể phát hiện các bất thường về nhiễm sắc thể, đây cũng có thể là nguyên nhân gây ra mức AFP bất thường. Có thể thực hiện xét nghiệm này khi thai được 16 đến 22 tuần.
- Siêu âm hộp sọ và cột sống. Các hình thức siêu âm bao gồm chụp X-quang, chụp cộng hưởng từ (MRI), chụp cắt lớp vi tính (CT hoặc CAT) để tìm các khuyết tật cột sống, đo chu vi vòng đầu, đánh giá khả năng vận động và giác quan của trẻ. Các hình ảnh siêu âm trước sinh thường phát hiện hầu hết các loại di tật ống thần kinh.
Những người bị nứt đốt sống nhẹ có thể không được chẩn đoán cho đến khi sinh hoặc trưởng thành
Điều trị
Điều trị nứt đốt sống phụ thuộc vào mức độ nghiêm trọng và các biến chứng của bệnh. Đối với một số người, phương pháp điều trị có thể thay đổi theo thời gian, tùy thuộc vào mức độ nghiêm trọng hoặc biến chứng của bệnh.
- Nứt đốt sống thể hở. Trẻ bị u tủy sống, trong đó tủy sống lộ ra ngoài, có thể thực hiện phẫu thuật để đóng khoảng bị hở ở lưng trước sinh hoặc vài ngày đầu sau sinh.
- Não úng thủy. Nếu trẻ bị nứt đốt sống có biểu hiện của não úng thủy (chất lỏng dư thừa bao quanh não), bác sĩ phẫu thuật có thể cấy ghép một ống thông - một ống rỗng nhỏ dẫn chất lỏng - để giảm áp lực lên não. Điều trị não úng thủy có thể ngăn ngừa các vấn đề mù lòa.
- Encephaloceles. Các phần nằm bên trong hộp sọ nhô ra qua lỗ mở, tạo thành một chỗ phình ra hoặc nhô ra dưới dạng túi chứa bên ngoài. Tình trạng này có thể được điều trị bằng phẫu thuật, phần mô phình ra được đặt trở lại hộp sọ. Phẫu thuật cũng có thể giúp điều chỉnh các bất thường trong hộp sọ và gương mặt.
- Tủy sống có bám thấp. Phần tủy sống bị dính với vùng da xung quanh, điều này làm hạn chế sự chuyển động của tủy sống trong cột sống. Phẫu thuật có thể tách tủy sống khỏi mô xung quanh.
- Tê liệt và hạn chế về khả năng vận động. Những người bị nứt đốt sống thường phải sử dụng các dụng cụ hỗ trợ để đi lại, bao gồm nẹp, nạng, khung tập đi và xe lăn.
- Nhiễm trùng đường tiết niệu và khả năng kiểm soát bàng quang và ruột kém. Những người bị thoát vị tủy-màng tủy thường bị tổn thương dây thần kinh khiến bàng quang mất khả năng kiểm soát. Điều này có thể gây nhiễm trùng đường tiết niệu và tổn thương thận. Sử dụng thuốc và phẫu thuật cũng có thể giữ cho thận và bàng quang hoạt động lâu dài.
Chưa có phương pháp điều trị cho chứng thiếu não. Trẻ mắc các tình trạng này thường chết ngay sau khi sinh.
Dạng di truyền
Các nguyên nhân dẫn đến dị tật ống thần kinh vẫn chưa được xác định rõ ràng. Một số nghiên cứu cho rằng dị tật có thể do di truyền. Điều này có nghĩa là người mắc bệnh có thể được truyền từ cha hoặc mẹ, hay tiền sử gia đình có người mắc bệnh.
Phòng ngừa
Uống axit folic trước và trong thời kỳ đầu mang thai có thể giúp ngăn ngừa dị tật ống thần kinh ở trẻ. Dị tật xảy ra trong tháng đầu tiên của thai kỳ, trước khi thai phụ biết mình đang mang thai. Vì vậy người mẹ cần cung cấp đủ axit folic cho cơ thể trước khi mang thai.
Đối với những phụ nữ bình thường, bổ sung vitamin với 400 mcg axit folic mỗi ngày. Bắt đầu bổ sung 400 mcg axit folic mỗi ngày ít nhất 1 tháng trước khi mang thai cho đến hết 12 tuần đầu của thai kỳ.
Đối với phụ nữ có yếu tố nguy cơ như đã từng có con mắc dị tật hoặc gia đình có tiền sử mắc dị tật, nên bổ sung 4.000 mcg axit folic mỗi ngày. Bắt đầu dùng 4.000 mcg 3 tháng trước khi mang thai đến hết 12 tuần của thai kỳ. Các nghiên cứu cho thấy rằng bổ sung 4.000 mcg axit folic trước và trong thời kỳ đầu mang thai có thể giúp giảm khoảng 70% nguy cơ sinh con khác mắc dị tật ống thần kinh. Nên tham khảo ý kiến của bác sĩ để sử dụng lượng axit folic cũng như các loại vitamin khác cho phù hợp, đảm bảo an toàn sức khỏe cho mẹ và bé.
Thực phẩm bổ sung acid folic
Có thể cung cấp axit folic cho cơ thể từ các loại thực phẩm như:
- Ngũ cốc ăn sáng
- Bột ngô
- Bột mì
- Gạo nguyên cám
Một số loại trái cây và rau quả là nguồn cung cấp axit folic tốt. Khi axit folic tự nhiên có trong thực phẩm, nó được gọi là folate. Thực phẩm có chứa folate là:
- Đậu, như đậu lăng, đậu pinto và đậu đen
- Các loại rau xanh nhiều lá
- Măng tây
- Bông cải xanh
- Đậu phộng
- Trái cây họ cam quýt, như cam và bưởi.
Các tên gọi khác
- Khuyết tật ống thần kinh
References
- U.S. National Library of Medicine. Neural tube defects. Retrieved April 7, 2021 from https://medlineplus.gov/neuraltubedefects.html
- March of Dimes Birth Defects Foundation. Neural Tube Defects. Retrieved April 7, 2021 from https://www.marchofdimes.org/complications/neural-tube-defects.aspx
- Eunice Kennedy Shriver National Institute of Child Health and Human Development. What Are Neural Tube Defects? Retrieved April 7, 2021 from https://www.nichd.nih.gov/health/topics/ntds/conditioninfo
- Eunice Kennedy Shriver National Institute of Child Health and Human Development. What are the treatments for neural tube defects (NTDs)? Retrieved April 7, 2021 from https://www.nichd.nih.gov/health/topics/ntds/conditioninfo/treatment
- Eunice Kennedy Shriver National Institute of Child Health and Human Development. How Do Health Care Providers Diagnose Neural Tube Defects (NTDs)? Retrieved April 7, 2021 from https://www.nichd.nih.gov/health/topics/ntds/conditioninfo/diagnosed
- Eunice Kennedy Shriver National Institute of Child Health and Human Development. How Many People Are Affected By or Are at Risk for Neural Tube Defects? Retrieved April 7, 2021 from https://www.nichd.nih.gov/health/topics/ntds/conditioninfo/risk