Ung thư dạ dày
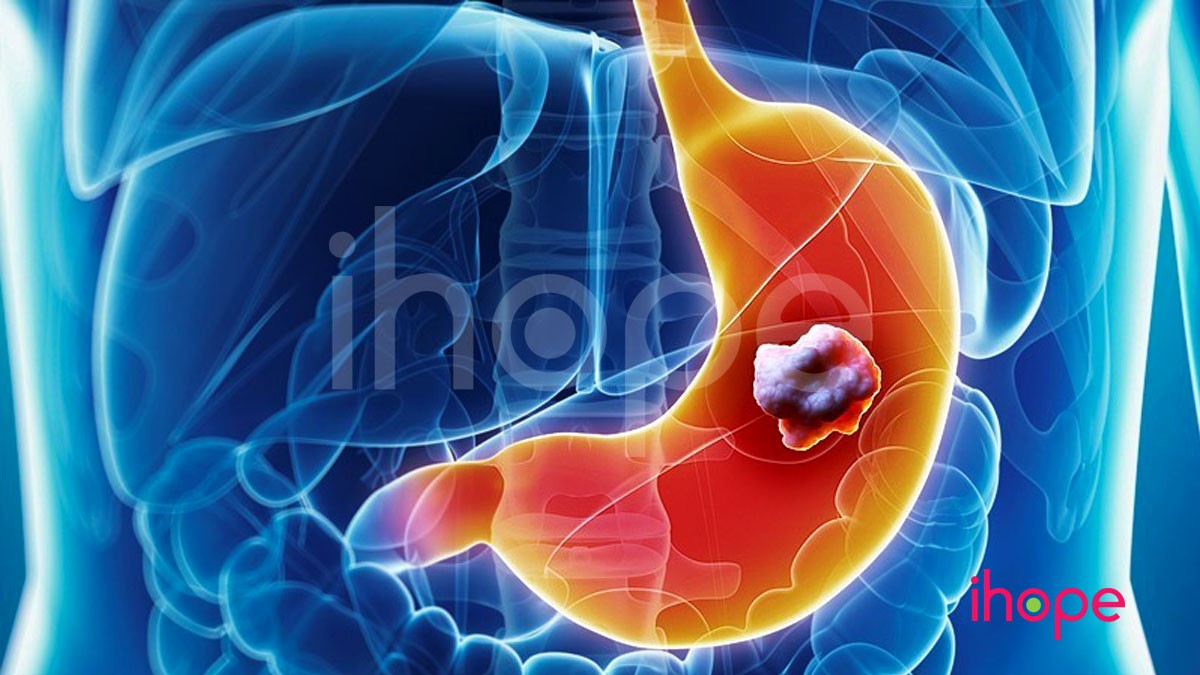
Ung thư dạ dày xảy ra khi các tế bào ung thư hình thành trong niêm mạc của dạ dày. Dạ dày nằm ở vùng bụng trên, là một phần của hệ thống tiêu hóa, giúp xử lý các chất dinh dưỡng như vitamin, khoáng chất, carbohydrate, chất béo, protein và nước có trong thực phẩm. Thành dạ dày được cấu tạo bởi 3 lớp mô: lớp niêm mạc (trong cùng), lớp cơ (giữa) và lớp thanh mạc (ngoài cùng). Khi ung thư dạ dày phát triển, các tế bào ung thư tại lớp niêm mạc bắt đầu lây lan qua các lớp bên ngoài của dạ dày.
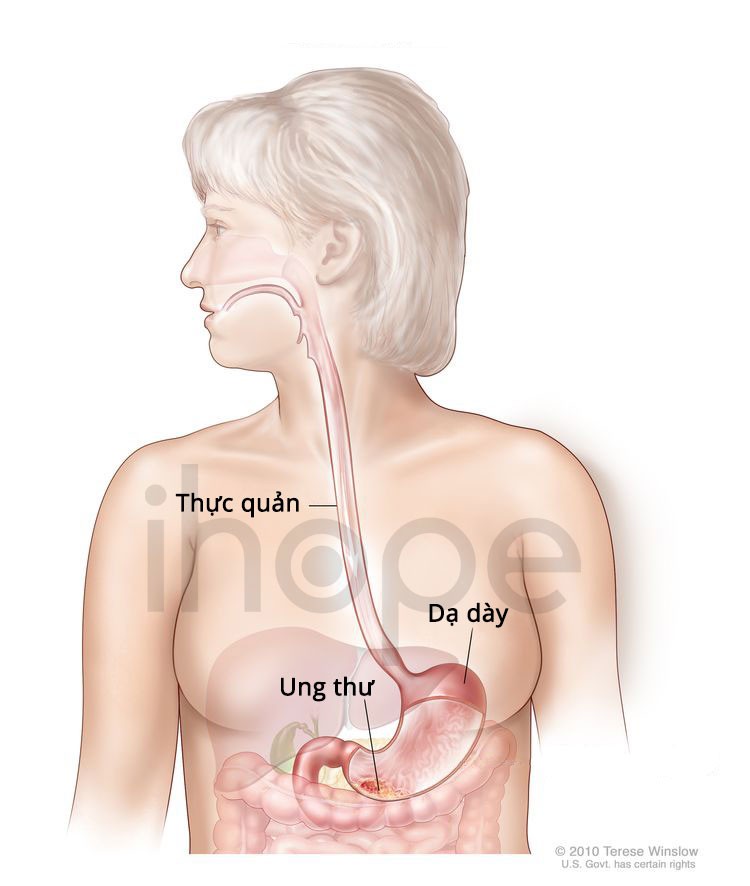
Nguồn: Terese Winslow
Biểu hiện lâm sàng
Ung thư dạ dày có xu hướng phát triển chậm trong nhiều năm. Trước khi ung thư thực sự phát triển, những thay đổi tiền ung thư thường xảy ra ở lớp niêm mạc của dạ dày. Những thay đổi ban đầu này hiếm khi gây ra các triệu chứng, vì vậy hầu hết ung thư dạ dày không được phát hiện cho đến khi chúng phát triển hoặc di căn ra ngoài dạ dày.
Khi ung thư dạ dày gây ra các dấu hiệu và triệu chứng, chúng có thể bao gồm:
- Kém ăn
- Sụt cân
- Đau bụng
- Ợ nóng
- Cảm giác khó chịu ở bụng trên
- Cảm thấy no sau khi chỉ ăn một bữa nhỏ
- Ợ chua hoặc khó tiêu
- Buồn nôn
- Nôn mửa, có hoặc không có máu
- Sưng hoặc tích tụ chất lỏng trong bụng
- Phân có máu
- Cảm thấy mệt mỏi hoặc thiếu máu
- Vàng da và mắt, nếu ung thư di căn đến gan
Những triệu chứng này có thể xảy ra do các nguyên nhân khác ngoài ung thư dạ dày như nhiễm virus hoặc viêm loét. Một số triệu chứng cũng có thể do các loại ung thư khác gây ra.
Độ phổ biến
Ung thư dạ dày chủ yếu ảnh hưởng đến những người lớn tuổi. Độ tuổi trung bình của những người được chẩn đoán mắc bệnh tầm khoảng 68 tuổi. Cứ 10 người được chẩn đoán mỗi năm thì có khoảng 6 người từ 65 tuổi trở lên.
Nguy cơ phát triển ung thư dạ dày ở nam giới (khoảng 1/96) cao hơn ở nữ (khoảng 1/152). Tuy nhiên, nguy cơ mắc bệnh của mỗi người có thể bị ảnh hưởng bởi nhiều yếu tố khác nhau.
Ước tính theo WHO về ung thư dạ dày ở Việt Nam vào năm 2020:
- Ung thư dạ dày chiếm khoảng 9,8% tổng số ca ung thư mới được chẩn đoán mỗi năm.
- Khoảng 17.906 trường hợp mới mắc ung thư dạ dày (11.059 ở nam và 6.847 ở nữ). Tỷ lệ mắc bệnh chiếm 15,5/100.000 người.
- Khoảng 14.615 ca tử vong do loại ung thư này.
Nguyên nhân
Tình trạng sức khỏe
Có một số bệnh cụ thể về dạ dày sẽ làm tăng nguy cơ phát triển ung thư dạ dày. Các bệnh này bao gồm:
- Polyp dạ dày. Nguy cơ ung thư dạ dày cao hơn ở những người có khối u nhỏ trong dạ dày, được gọi là polyp dạ dày. Nguy cơ này lớn hơn nếu bệnh nhân mắc một loại bệnh được gọi là polyp tuyến.
- Phẫu thuật dạ dày. Nếu bệnh nhân đã từng phẫu thuật cắt bỏ một phần dạ dày vì viêm loét dạ dày, có nhiều nguy cơ phát triển ung thư ở phần dạ dày còn lại.
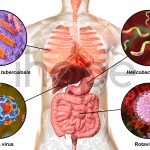
- Nhiễm khuẩn Helicobacter pylori (HP). Khi nhiễm loại vi khuẩn này có thể gây loét dạ dày và làm tổn thương niêm mạc dạ dày. Vi khuẩn này làm tăng nguy cơ ung thư dạ dày.
- Thiếu máu Megoloblastic. Đây là một căn bệnh gây giảm sản xuất hồng cầu do dạ dày không thể hấp thụ vitamin B12. Những người bị thiếu máu megoloblastic có nguy cơ bị ung thư dạ dày cao hơn.
- Bệnh Menetrier. Còn được gọi là bệnh dạ dày phì đại, gây ra những nếp gấp lớn trong dạ dày, khiến niêm mạc dạ dày không bình thường và tiết ra rất ít axit. Căn bệnh hiếm gặp này có thể liên quan đến ung thư dạ dày.
Nếu có tiền sử mắc các bệnh lý trên không có nghĩa là người bệnh sẽ bị ung thư dạ dày, chúng chỉ làm tăng nguy cơ phát triển ung thư dạ dày
Yếu tố di truyền và đột biến gen
Những người có người thân trong gia đình (mẹ, cha, chị, em) từng bị ung thư dạ dày có nhiều khả năng bị ung thư dạ dày. Ngoài ra, nguy cơ phát triển ung thư dạ dày cao hơn nếu có tiền sử gia đình mắc một số bệnh di truyền như:
- Ung thư đại trực tràng không polyp di truyền (hội chứng Lynch): Ung thư này có liên quan đến đột biến di truyền.
- Bệnh đa polyp tuyến: Bệnh di truyền này gây khởi phát sớm của các khối polyp trên khắp ruột già.
- Đột biến gen BRCA1 hoặc BRCA2: Một số đột biến gen di truyền có liên quan đến một số loại ung thư, bao gồm cả ung thư dạ dày.
- Nhóm máu A: Những người có nhóm máu A có nguy cơ cao bị ung thư dạ dày. Nguyên nhân gây ra điều nầy vãn chưa được xác định rõ ràng.
Các hiểu biết về di truyền và bệnh di truyền ngày càng rộng rãi và phổ biến. Nếu có tiền sử gia đình về các vấn đề trên, có tham khảo ý kiến của các chuyên gia tư vấn di truyền và xét nghiệm di truyền.
Chế độ ăn uống và lối sống
Các nhà nghiên cứu cho rằng muối và các hóa chất tương tự như natri nitrit (có trong các loại thịt đã qua xử lý) có thể biến đổi thành các chất gây ung thư. Một chế độ ăn giàu nitrat có liên quan đến nguy cơ mắc ung thư dạ dày cao. Những thực phẩm này bao gồm:
- Các loại thịt đã qua chế biến hoặc đã qua xử lý
- Thực phẩm muối, ngâm và hun khói
Các thói quen khác làm tăng nguy cơ ung thư dạ dày bao gồm:
- Hút thuốc lá
- Béo phì
Chẩn đoán
Không có xét nghiệm sàng lọc tiêu chuẩn hoặc định kỳ cho bệnh ung thư dạ dày. Một số loại xét nghiệm sàng lọc giúp phát hiện ung thư dạ dày ở giai đoạn đầu. Các xét nghiệm sàng lọc bao gồm:
Khám sức khỏe tổng quát
Khi xem xét bệnh sử, bác sĩ sẽ hỏi về các triệu chứng (chẳng hạn như vấn đề ăn uống, đau, đầy hơi,...). Khám sức khỏe có thể cung cấp cho bác sĩ thông tin về các dấu hiệu có thể có của ung thư dạ dày hoặc các vấn đề sức khỏe khác.
Bác sĩ có thể yêu cầu xét nghiệm máu xem liệu bệnh nhân có đang bị thiếu máu, nguyên nhân có thể do ung thư chảy máu vào dạ dày. Một xét nghiệm cũng có thể được thực hiện tìm máu trong phân mà mắt thường không thể nhìn thấy, đây cũng có thể là dấu hiệu xuất huyết trong dạ dày.
Nội soi dạ dày
Nội soi dạ dày thường được thực hiện nếu nghi ngờ bệnh nhân bị ung thư dạ dày.
Trong quá trình kiểm tra, bác sĩ sẽ đưa một ống nội soi xuống cổ họng. Ống nội soi là một ống mỏng, linh hoạt, có ánh sáng với một máy quay video nhỏ ở đầu, cho phép bác sĩ nhìn thấy lớp niêm mạc bên trong của thực quản, dạ dày và phần đầu tiên của ruột non. Nếu nhìn thấy các khu vực bất thường, mẫu sinh thiết có thể được loại bỏ bằng cách đưa các dụng sinh thiết qua ống nội soi. Mẫu mô được gửi đến phòng thí nghiệm phân tích xem chúng có dấu hiệu ung thư hay không.
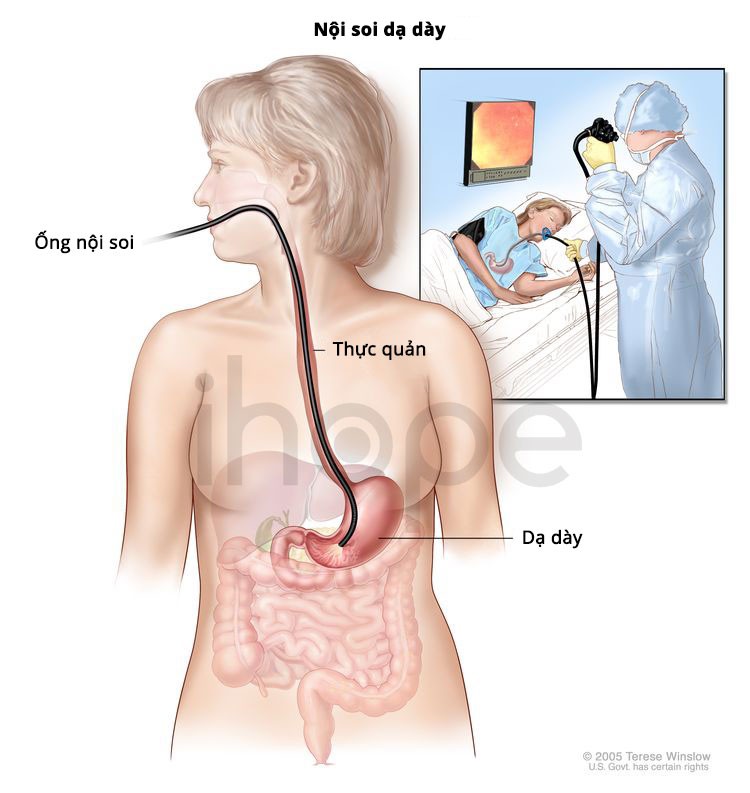
Nguồn: Terese Winslow
Tuy nhiên, một số loại ung thư dạ dày có thể khó phát hiện bằng phương pháp nội soi.
Trong một số trường hợp, nội soi có thể được thực hiện giúp loại bỏ ung thư giai đoạn đầu. Nó cũng có thể giúp ngăn ngừa hoặc làm giảm các triệu chứng hoặc các biến chứng khác do ung thư dạ dày mà không cần phải phẫu thuật rộng mở.
Sinh thiết
Sinh thiết kiểm tra ung thư dạ dày thường được thực hiện trong quá trình nội soi đại tràng. Nếu bác sĩ nhìn thấy bất kỳ khu vực bất thường nào trong niêm mạc dạ dày, các dụng cụ được đưa xuống ống nội soi để sinh thiết.
Mẫu sinh thiết cũng có thể được lấy từ các khu vực có khả năng lây lan ung thư, chẳng hạn như các hạch bạch huyết gần đó hoặc các khu vực nghi ngờ khác trong cơ thể.
Kiểm tra mẫu sinh thiết
Các mẫu sinh thiết được gửi đến phòng thí nghiệm quan sát dưới kính hiển vi, kiểm tra xem chúng có chứa ung thư hay không và nếu có thì đó là loại gì.
Nếu ung thư dạ dày được phát hiện, có thể thực hiện thêm các xét nghiệm khác trên các mẫu sinh thiết để tìm hiểu thêm về các tế bào ung thư. Điều này có thể xác định phương pháp điều trị thích hợp.
Xét nghiệm HER2: Các tế bào ung thư có thể được kiểm tra để xem liệu chúng có chứa quá nhiều protein thúc đẩy tăng trưởng HER2 hay không. Nồng độ HER2 tăng lên cho thấy dấu hiệu của ung thư. Những bệnh ung thư này có thể được điều trị bằng các loại thuốc nhắm vào protein HER2.
Mẫu sinh thiết thường được kiểm tra HER2 bằng cách sử dụng hóa mô miễn dịch (IHC) hoặc lai huỳnh quang tại chỗ (FISH). Xét nghiệm IHC được thực hiện đầu tiên, cho kết quả trên thang điểm từ 0 đến 3+.
- Nếu kết quả 0 hoặc 1+, ung thư âm tính với HER2, vì vậy các loại thuốc nhắm mục tiêu HER2 không hữu ích.
- Nếu xét nghiệm cho kết quả 3+, ung thư dương tính với HER2, do đó điều trị bằng thuốc nhắm mục tiêu HER2 có thể là một lựa chọn.
- Khi kết quả là 2+, tình trạng HER2 không rõ ràng, vì vậy cần thực hiện thêm xét nghiệm FISH để làm rõ kết quả.
Tế bào ung thư cũng có thể được xét nghiệm tìm các thay đổi gen hoặc protein khác. Ví dụ:
- Nếu các tế bào có một lượng protein PD-L1 (điểm kiểm tra miễn dịch) nhất định, điều trị bằng chất ức chế điểm kiểm soát miễn dịch như pembrolizumab (Keytruda) có thể là một lựa chọn.
- Nếu các tế bào có mức độ không ổn định vi vệ tinh cao (MSI-H) hoặc hỏng hệ thống sửa lỗi ghép cặp ADN (dMMR), điều trị bằng chất ức chế điểm kiểm soát miễn dịch có thể là một lựa chọn.
- Nếu các tế bào có mức độ đột biến khối u cao (TMB-H), nghĩa là chúng có nhiều đột biến gen, điều trị bằng chất ức chế điểm kiểm soát miễn dịch có thể là một lựa chọn.
- Nếu các tế bào có những đột biến trên một trong các gen NTRK, có thể điều trị bằng một số loại thuốc nhắm mục tiêu nhất định.
Chẩn đoán hình ảnh
Các xét nghiệm hình ảnh sử dụng tia X, từ trường, sóng âm thanh hoặc chất phóng xạ để tạo ra hình ảnh bên trong cơ thể bạn. Các xét nghiệm hình ảnh có thể được thực hiện nhằm:
- Giúp tìm ra khu vực nghi ngờ xuất hiện khối u
- Tìm hiểu xem ung thư đã di căn bao xa
- Giúp xác định xem điều trị có hiệu quả hay không
Chụp X-quang đường tiêu hóa trên
Xét nghiệm xem xét lớp niêm mạc bên trong của thực quản, dạ dày và phần đầu của ruột non. Xét nghiệm này ít được sử dụng hơn nội soi vì nó có thể bỏ sót một số khu vực bất thường và không cho phép bác sĩ lấy mẫu sinh thiết. Tuy nhiên đây là phương pháp ít xâm lấn và có thể hữu ích trong một số trường hợp.
Đối với phương pháp này, bệnh nhân sẽ uống một dung dịch chất gọi là barium trước khi chụp X-quang. Barium bao phủ lớp niêm mạc bên trong của thực quản, dạ dày và ruột non. Bởi vì tia X không thể đi qua lớp phủ barium, điều này giúp phác thảo bất kỳ khu vực bất thường nào trong lớp niêm mạc của các cơ quan này.
Chụp cắt lớp CT
Chụp CT sử dụng tia X để tạo ra hình ảnh mặt cắt chi tiết của các mô mềm trong cơ thể, có thể cho thấy dạ dày khá rõ ràng và thường có thể xác nhận vị trí của ung thư. Chụp CT cũng có thể cho thấy các bộ phận khác của cơ thể đã bị ung thư di căn, chẳng hạn như gan và các hạch bạch huyết lân cận. Điều này có thể giúp xác định giai đoạn của ung thư.
Chụp CT cũng có thể được sử dụng để hướng kim sinh thiết vào khu vực nghi ngờ ung thư lây lan.
Siêu âm nội soi
Siêu âm nội soi (Endoscopic ultrasound-EUS) thường được sử dụng để xem mức độ di căn của ung thư vào thành dạ dày, các hạch bạch huyết hoặc các khu vực lân cận.
Đối với xét nghiệm này, một đầu dò siêu âm nhỏ được đặt trên đầu ống nội soi. Ống nội soi được đưa xuống cổ họng và vào dạ dày. Đầu dò phát ra sóng âm thanh và phát hiện tiếng vọng khi chúng dội lại, sau đó được chuyển đổi thành hình ảnh. Bác sĩ sử dụng những hình ảnh này để xem xét các lớp của thành dạ dày, cũng như các hạch bạch huyết gần đó và các cấu trúc khác bên ngoài dạ dày.
Siêu âm nội soi cũng có thể hướng dẫn lấy mẫu sinh thiết, được gọi là sinh thiết có hướng dẫn siêu âm nội soi.
Chụp cắt lớp positron (PET)
Chụp cắt lớp positron (Positron emission tomograpgy – PET) có thể giúp xác định mức độ ung thư trong cơ thể. Máy quét PET cung cấp thông tin về các khu vực tế bào tăng hoạt động. Điều này giúp các bác sĩ xác định chính xác vị trí các khối u. Hình ảnh PET không chi tiết như chụp CT hoặc MRI, nhưng chụp PET có thể tìm kiếm các khu vực có khả năng lây lan của ung thư ở tất cả các khu vực của cơ thể cùng một lúc.
Nhiều máy mới hơn có thể chụp PET và CT cùng một lúc (PET / CT scan). Điều này cho phép bác sĩ nhìn thấy các khu vực chi tiết hơn.
Chụp cộng hưởng từ (MRI)
Giống như chụp CT, MRI có thể hiển thị hình ảnh chi tiết của các mô mềm trong cơ thể. Nhưng MRI sử dụng sóng vô tuyến và nam châm mạnh thay vì tia X.
Xét nghiệm này không được sử dụng thường xuyên như chụp CT để tìm ung thư dạ dày, nhưng có thể hữu ích trong một số trường hợp nhất định, chẳng hạn như khi tìm các khối u trong gan.
Điều trị
Phẫu thuật
Phẫu thuật là phương pháp điều trị phổ biến trong tất cả các giai đoạn của ung thư dạ dày. Các loại phẫu thuật sau đây có thể được sử dụng:
- Cắt bỏ một phần dạ dày. Cắt bỏ phần dạ dày có ung thư, các hạch bạch huyết lân cận và các phần của các mô và cơ quan khác gần khối u. Lá lách có thể bị cắt bỏ. Lá lách nằm ở phía bên trái của bụng gần dạ dày, cơ quan tạo ra các tế bào lympho, lưu trữ các tế bào hồng cầu và tế bào lympho, lọc máu và phá hủy các tế bào máu cũ.
- Cắt toàn bộ dạ dày. Cắt bỏ toàn bộ dạ dày, các hạch bạch huyết lân cận, một phần của thực quản, ruột non và các mô khác gần khối u. Lá lách có thể bị cắt bỏ. Thực quản sẽ được nối lại với ruột non.
Nếu không thể loại bỏ hoàn toàn ung thư bằng phương pháp phẫu thuật tiêu chuẩn, có thể áp dụng các phương pháp sau:
- Đặt stent nội soi. Stent là một ống mỏng, có thể mở rộng để giữ một đoạn (chẳng hạn như động mạch hoặc thực quản) không bị tắc nghẽn. Đối với những khối u chặn đường vào hoặc ra khỏi dạ dày, có thể phẫu thuật để đặt một stent từ thực quản xuống dạ dày hoặc từ dạ dày xuống ruột non để bệnh nhân có thể ăn uống bình thường.
- Liệu pháp laser nội soi. Tia laser là một chùm ánh sáng cường độ cao có thể được sử dụng như một con dao. Trong phương pháp này, một một ống nội soi có gắn tia laser được đưa vào cơ thể để tiến hành phẫu thuật.
- Phẫu thuật nối dạ dày-hỗng tràng: Phẫu thuật cắt bỏ phần dạ dày bị ung thư. Phần dạ dày còn lại được kết nối với hỗng tràng (một phần của ruột non) cho phép thức ăn và thuốc đi từ dạ dày vào ruột non.
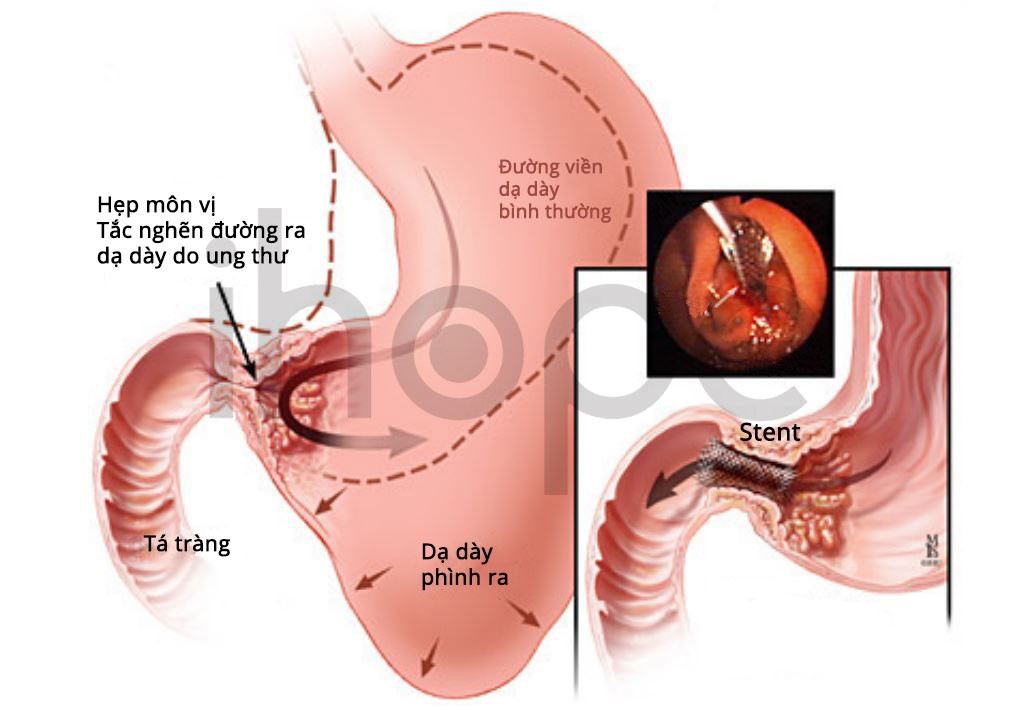
Nguồn: Hopkinsmedicine
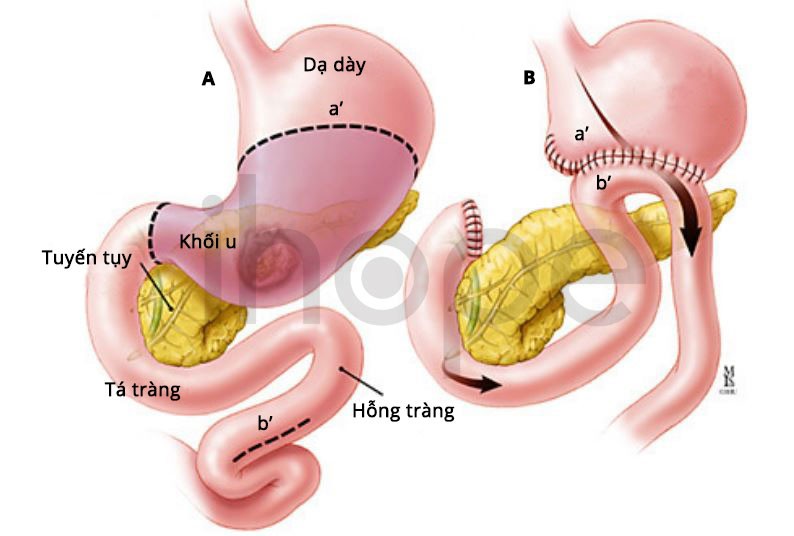
Nguồn: Hopkinsmedicine
Cắt hớt niêm mạc - EMR( Endoscopic mucosal resection )
Cắt hớt niêm mạc sử dụng ống nội soi loại bỏ ung thư và các khối tiền ung thư từ niêm mạc của đường tiêu hóa mà không cần phẫu thuật. Ống nội soi là một dụng cụ mỏng, dạng ống, có đèn chiếu và thấu kính để quan sát và các công cụ giúp loại bỏ lớp niêm mạc có khối u của đường tiêu hóa.
Hóa trị
Hóa trị là một phương pháp điều trị ung thư sử dụng thuốc ngăn chặn sự phát triển của tế bào ung thư, phá hủy tế bào hoặc ngăn chúng phân chia. Khi hóa trị liệu được thực hiện dưới dạng uống hoặc tiêm vào tĩnh mạch, thuốc sẽ đi vào máu và có thể tiếp cận các tế bào ung thư khắp cơ thể (hóa trị toàn thân). Khi thuốc được đặt trực tiếp vào dịch não tủy, một cơ quan hoặc một khoang cơ thể , thuốc chủ yếu tác động vào các tế bào ung thư ở những khu vực đó (hóa trị vùng). Cách thức hóa trị được thực hiện tùy thuộc vào loại và giai đoạn của bệnh ung thư đang được điều trị.
Xạ trị
Xạ trị là phương pháp điều trị ung thư sử dụng tia X năng lượng cao hoặc các loại bức xạ khác để tiêu diệt tế bào ung thư hoặc ngăn chúng phát triển.
Hóa-xạ trị
Phương pháp kết hợp hóa trị và xạ trị để tăng hiệu quả của cả hai phương pháp. Hóa-xạ trị thường được thực hiện sau khi phẫu thuật nhằm làm giảm nguy cơ ung thư tái phát, được gọi là liệu pháp bổ trợ.
Liệu pháp trúng đích
Liệu pháp trúng đích sử dụng thuốc hoặc các chất khác để xác định và tấn công các tế bào ung thư cụ thể. Các liệu pháp trúng đích thường ít gây hại cho các tế bào bình thường hơn so với liệu pháp hóa trị hoặc xạ trị. Các kháng thể đơn dòng và chất ức chế multikinase là các loại liệu pháp nhắm mục tiêu được sử dụng trong điều trị ung thư dạ dày.
- Kháng thể đơn dòng. Kháng thể đơn dòng là các protein của hệ thống miễn dịch được tạo ra trong phòng thí nghiệm giúp điều trị một số bệnh bệnh, bao gồm cả ung thư. Các kháng thể này gắn vào một mục tiêu cụ thể trên tế bào ung thư, sau đó phá hủy tế bào, ngăn chặn sự phát triển lây lan của ung thư.
- Trastuzumab ngăn chặn tác động của yếu tố tăng trưởng HER2. Đây là một loại protein có chức năng gửi tín hiệu tăng trưởng đến các tế bào.
- Ramucirumab ngăn chặn tác động của một số protein, bao gồm cả yếu tố tăng trưởng nội mô mạch máu. Điều này có thể giúp ngăn chặn các tế bào ung thư phát triển và có thể tiêu diệt chúng. Ramucirumab cũng có thể ngăn chặn sự phát triển của các mạch máu nuôi tế bào ung thư.
- Thuốc ức chế multikinase. Đây là những loại thuốc phân tử nhỏ đi qua màng tế bào và hoạt động bên trong tế bào ung thư để ngăn chặn các protein cần thiết cho sự phát triển và phân chia của tế bào. Một số chất ức chế multikinase cũng có tác dụng ức chế hình thành mạch.
Có nhiều loại thuốc kháng thể đơn dòng khác nhau:
Trastuzumab và ramucirumab được sử dụng trong điều trị ung thư dạ dày giai đoạn IV và ung thư dạ dày không thể cắt bỏ bằng phẫu thuật.
Regorafenib là một chất ức chế multikinase và ức chế hình thành mạch, ngăn chặn tác động của nhiều protein bên trong tế bào khối u. Regorafenib đang được nghiên cứu để điều trị ung thư dạ dày giai đoạn IV và ung thư dạ dày không thể cắt bỏ bằng phẫu thuật.
Liệu pháp miễn dịch
Liệu pháp miễn dịch là phương pháp điều trị sử dụng hệ thống miễn dịch của bệnh nhân để chống lại ung thư. Các chất do cơ thể tạo ra hoặc được tạo ra trong phòng thí nghiệm được sử dụng để thúc đẩy, hướng dẫn hoặc khôi phục khả năng phòng thủ tự nhiên của cơ thể chống lại bệnh ung thư.
Liệu pháp ức chế điểm kiểm soát miễn dịch là một loại liệu pháp miễn dịch được sử dụng để điều trị một số bệnh nhân mắc bệnh ung thư dạ dày.
Liệu pháp ức chế điểm kiểm soát miễn dịch bao gồm liệu pháp ức chế PD-1 và PD-L1. PD-1 là một protein trên bề mặt tế bào T giúp kiểm soát các phản ứng miễn dịch của cơ thể. PD-L1 là một loại protein được tìm thấy trên một số loại tế bào ung thư. Khi PD-1 gắn vào PD-L1 sẽ ngăn tế bào T tiêu diệt tế bào ung thư. Các chất ức chế PD-1 và PD-L1 giữ cho các protein PD-1 và PD-L1 không gắn vào nhau. Điều này cho phép các tế bào T tiêu diệt các tế bào ung thư. Pembrolizumab và nivolumab là các loại chất ức chế PD-1. Atezolizumab và durvalumab là các loại chất ức chế PD-L1.
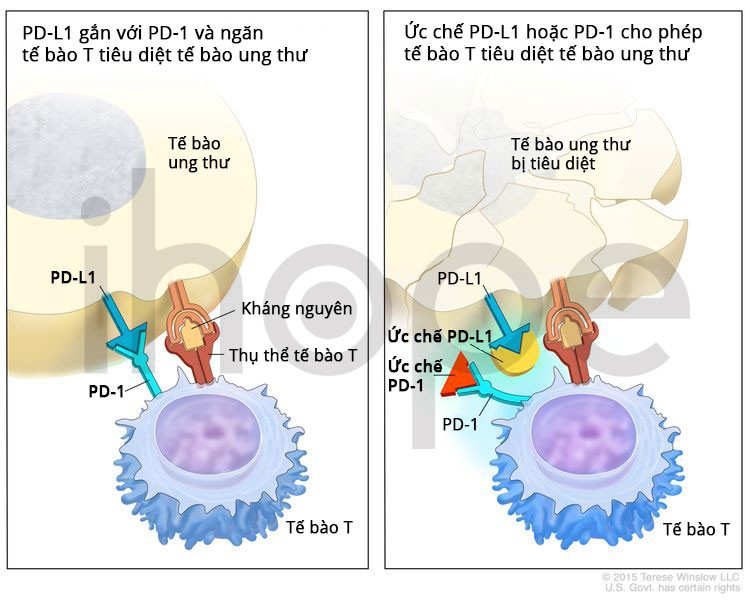
Nguồn: National Cancer Institute.
Dạng di truyền
Có đến 10% các trường hợp ung thư dạ dày có liên quan trong gia đình, nghĩa là cứ 10 trường hợp thì có khoảng 1 trường hợp các thành viên khác trong gia đình bị mắc bệnh hoặc tăng nguy cơ mắc bệnh. Tuy nhiên, nguyên nhân chính xác của ung thư dạ dày gia đình vẫn chưa được xác định rõ ràng. Trong khi những đột biến gen cụ thể đã được tìm thấy ở một nhóm nhỏ những người bị ung thư dạ dày, các yếu tố di truyền liên quan khác đến căn bệnh này vẫn chưa được hiểu rõ.
Phòng ngừa
Chưa có phương pháp cụ thể giúp ngăn ngừa hoàn toàn ung thư dạ dày. Tuy nhiên, một số phương pháp sau có thể giúp làm giảm nguy cơ mắc bệnh:
- Chế độ ăn uống lành mạnh. Ăn thực phẩm có nhiều chất xơ, vitamin A và vitamin C cũng có thể làm giảm nguy cơ ung thư dạ dày.
- Tránh ăn thực phẩm hun khói và ngâm chua, thịt, cá muối.
- Ăn trái cây, rau tươi và nhiều thực phẩm ngũ cốc, chẳng hạn như bánh mì nguyên hạt, ngũ cốc, mì ống và gạo.
- Duy trì cân nặng hợp lý.
- Bỏ thuốc lá: Bỏ thuốc lá có lẽ là quyết định tốt nhất cho sức khỏe. Nó làm giảm nguy cơ mắc nhiều bệnh ung thư, bao gồm ung thư dạ dày, đầu và cổ, thanh quản, thực quản, phổi, bàng quang, thận và tuyến tụy.
Các tên gọi khác
- U lympho dạ dày nguyên phát
- Khối u mô đệm đường tiêu hóa
- Khối u nội tiết thần kinh trong dạ dày
- Stomach cancer
- Gastric cancer
References
- U.S National Library of Medicine. Stomach cancer. Retrieved October 26, 2021 from https://medlineplus.gov/ency/article/000223.htm
- U.S National Library of Medicine. Stomach Cancer. Retrieved October 26, 2021 from https://medlineplus.gov/stomachcancer.html
- American Cancer Society. What Is Stomach Cancer? Retrieved October 26, 2021 from https://www.cancer.org/cancer/stomach-cancer/about/what-is-stomach-cancer.html
- National Cancer Institue. Stomach (Gastric) Cancer Screening (PDQ®)–Patient Version. Retrieved October 26, 2021 from https://www.cancer.gov/types/stomach/patient/stomach-screening-pdq
- National Cancer Institue. Gastric Cancer Treatment (PDQ®)–Patient Version. Retrieved October 26, 2021 from https://www.cancer.gov/types/stomach/patient/stomach-treatment-pdq
- Mayo Clinic. Stomach cancer. Retrieved October 26, 2021 from https://www.mayoclinic.org/diseases-conditions/stomach-cancer/symptoms-causes/syc-20352438
- Cleveland Clinic. Stomach Cancer. Retrieved October 26, 2021 from https://my.clevelandclinic.org/health/diseases/15812-stomach-cancer
- National Cancer Institue. Gastric Cancer Treatment (PDQ®)–Patient Version. Retrieved October 26, 2021 from https://www.cancer.gov/types/stomach/patient/stomach-treatment-pdq
- Better Health Channel. Stomach cancer. Retrieved October 26, 2021 from https://www.betterhealth.vic.gov.au/health/conditionsandtreatments/stomach-cancer#treatment-for-stomach-cancer
- National Health Service. Symptoms -Stomach cancer. Retrieved October 26, 2021 from https://www.nhs.uk/conditions/stomach-cancer/
- Stanford Health Care. Stomach Cancer Causes. Retrieved October 26, 2021 from https://stanfordhealthcare.org/medical-conditions/cancer/stomach-cancer/stomach-cancer-causes.html