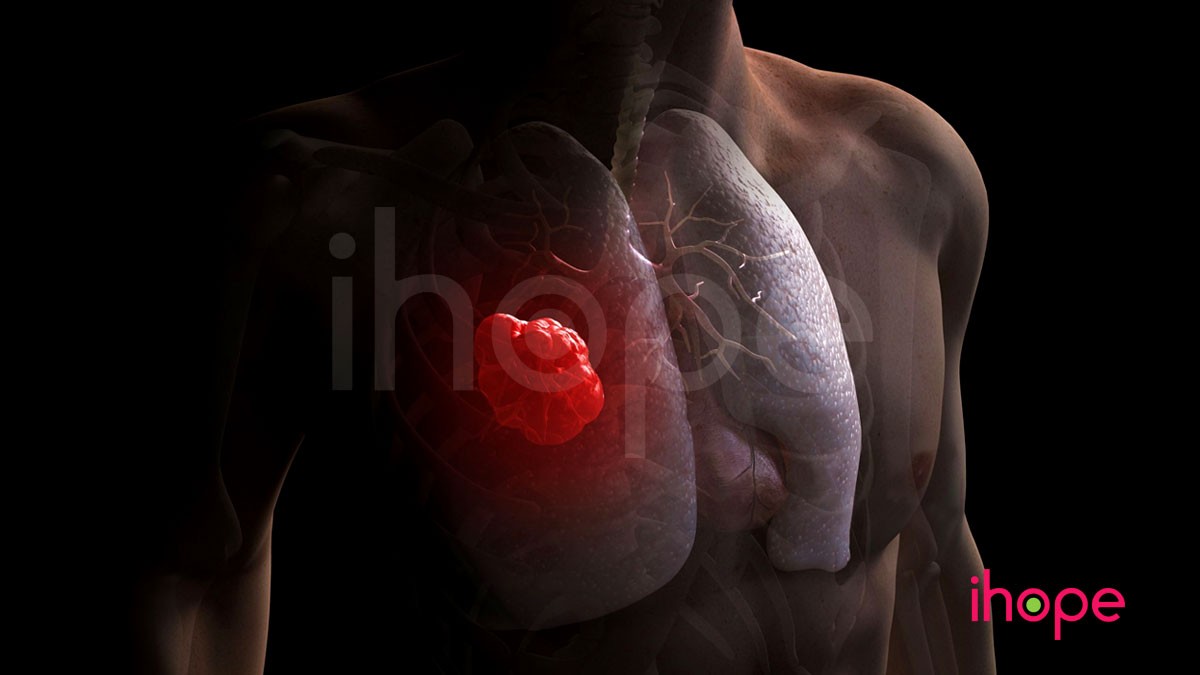
Ung thư phổi
Ung thư phổi là một loại ung thư, trong đó một số tế bào ở phổi trở nên bất thường và tăng sinh không kiểm soát tạo thành khối u. Ung thư phổi có thể không gây ra các dấu hiệu hoặc triệu chứng trong giai đoạn đầu. Một số người mắc ung thư phổi thường bị đau ngực, ho thường xuyên, có máu trong chất nhầy, khó thở, khó nuốt, chán ăn và sụt cân, mệt mỏi hoặc sưng ở mặt hoặc cổ. Các triệu chứng khác có thể phát triển nếu ung thư di căn vào các mô khác của cơ thể. Ung thư phổi xảy ra thường xuyên nhất ở người lớn trong độ tuổi 60 hoặc 70. Hầu hết những người mắc ung thư phổi đều có tiền sử hút thuốc lá lâu dài, tuy nhiên, căn bệnh này cũng có thể xảy ra ở những người chưa bao giờ hút thuốc.
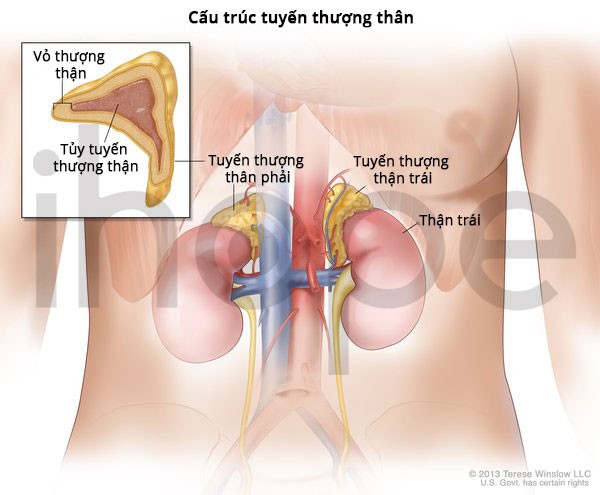
Ảnh: Cấu trúc tuyến thượng thận
Nguồn: U.S. National Library of Medicine
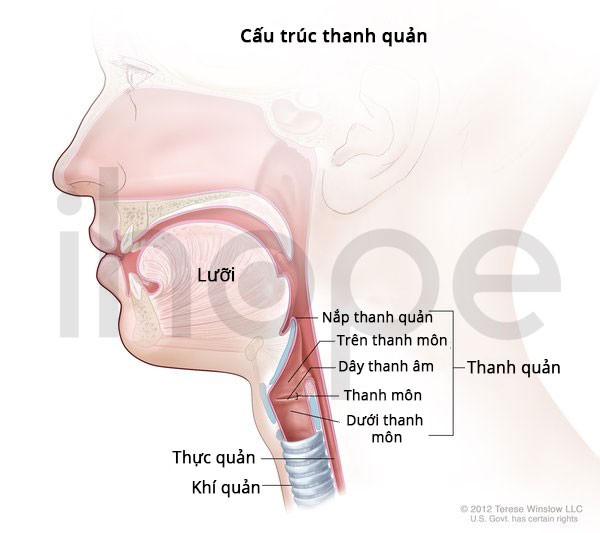
Ảnh: Cấu trúc thanh quản
Nguồn: U.S. National Library of Medicine
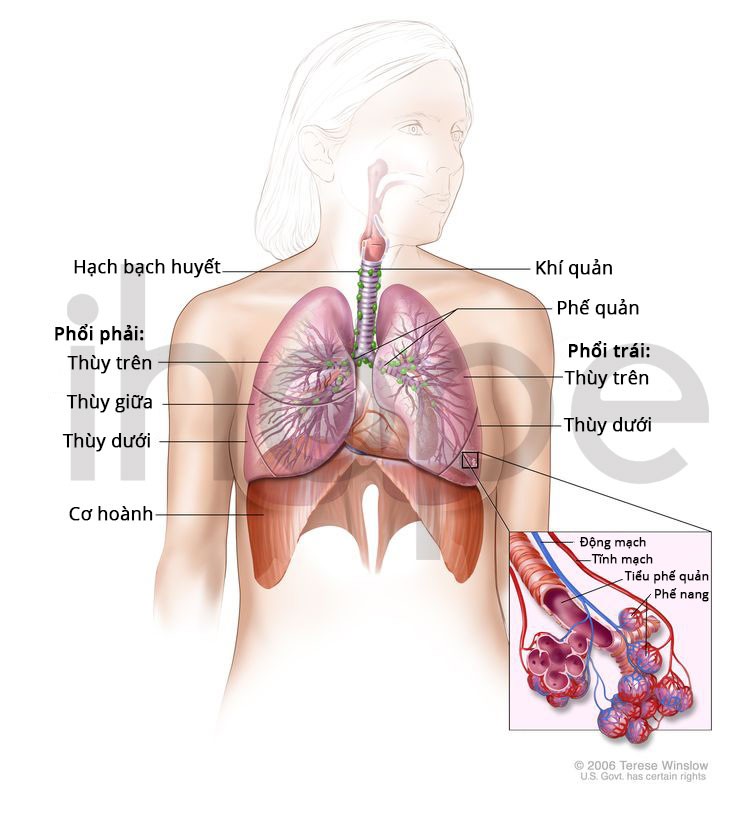
Ảnh: Cấu trúc hệ hô hấp
Nguồn: National Cancer Institute.
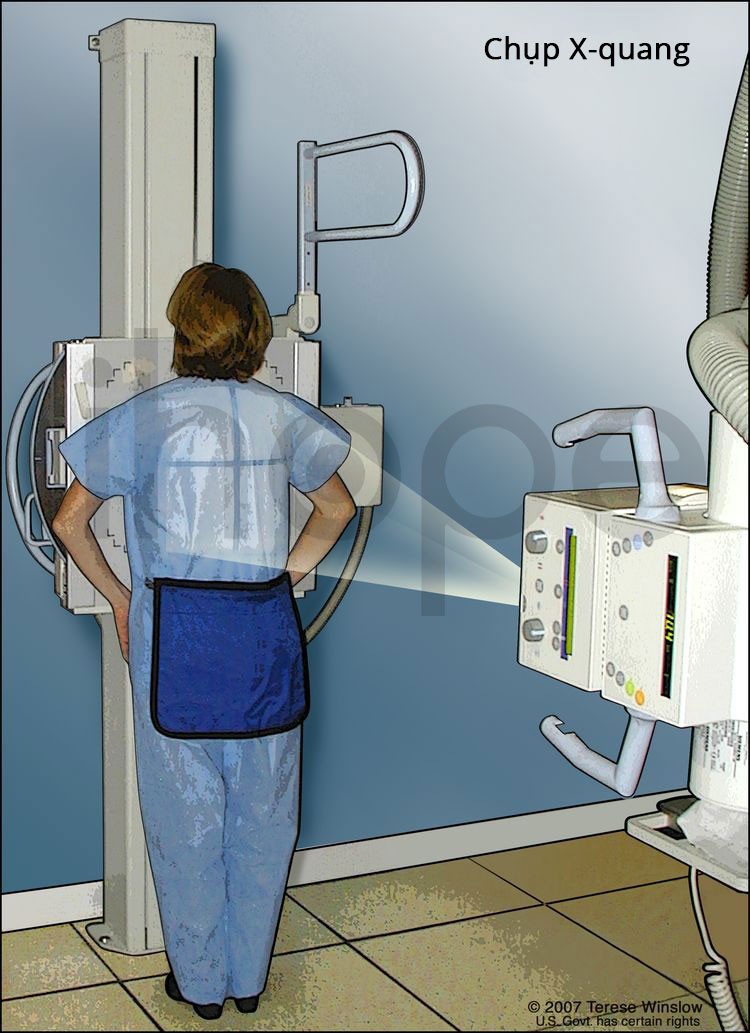
Ảnh: Chụp X-quang phổi
Nguồn: National Cancer Institute.
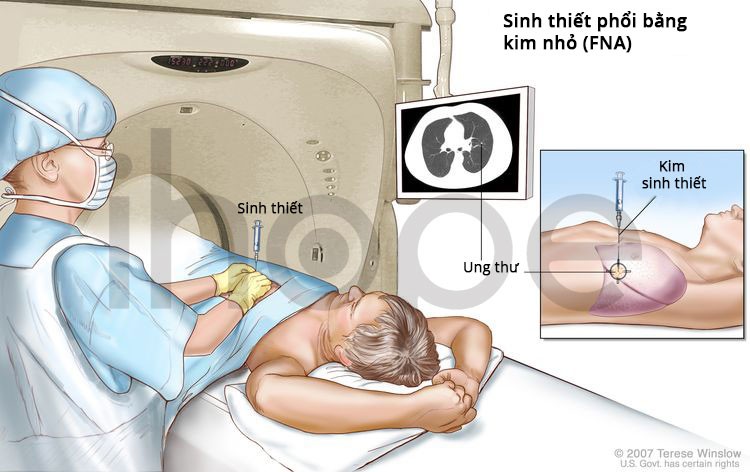
Ảnh: Sinh thiết phổi bằng kim nhỏ (FNA)
Nguồn: National Cancer Institute.
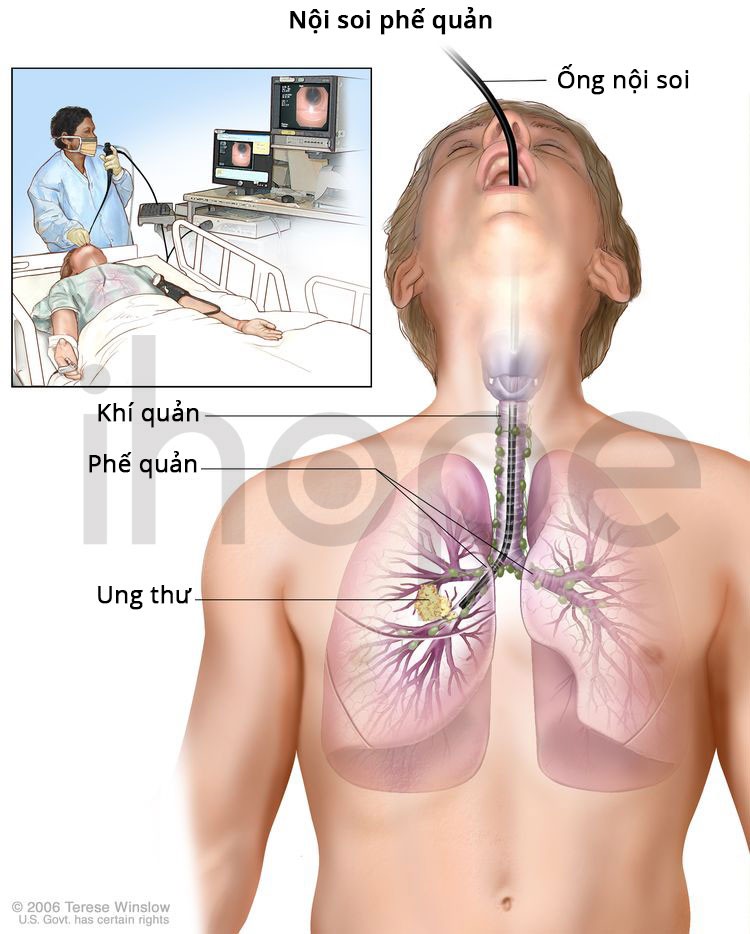
Ảnh: Nội soi phế quản
Nguồn: National Cancer Institute.
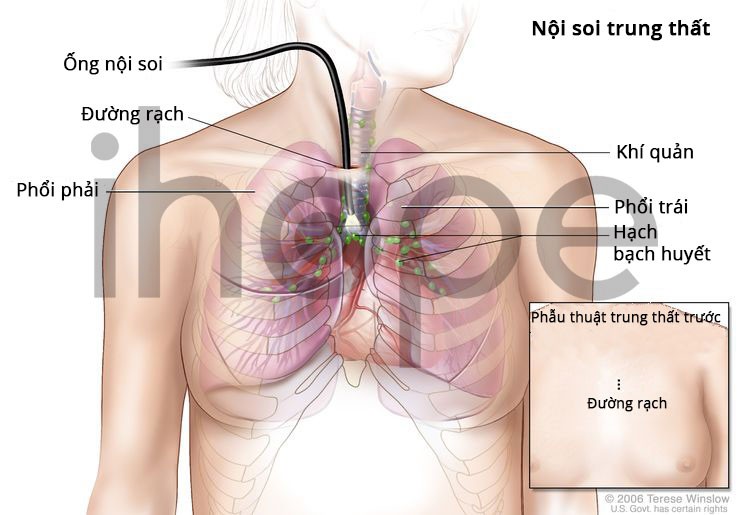
Ảnh: Nội soi trung thất
Nguồn: National Cancer Institute.
Biểu hiện lâm sàng
Ung thư phổi thường được chia thành hai loại dựa trên kích thước của các tế bào bị ảnh hưởng khi quan sát dưới kính hiển vi, bao gồm ung thư phổi tế bào nhỏ và ung thư phổi không phải tế bào nhỏ. Ung thư phổi không phải tế bào nhỏ chiếm 85% các trường hợp ung thư phổi, trong khi ung thư phổi tế bào nhỏ chỉ chiếm 15%.
Ung thư phổi tế bào nhỏ phát triển nhanh chóng và hơn một nửa số trường hợp ung thư đã di căn trước khi được chuẩn đoán. Ung thư phổi tế bào nhỏ thường di căn đến gan, não, xương và tuyến thượng thận (các tuyến sản xuất hormone nhỏ nằm trên đầu mỗi quả thận). Sau khi chẩn đoán, hầu hết những người bị ung thư phổi tế bào nhỏ chỉ sống sót trong khoảng 1 năm, chưa đến 7% sống sót sau 5 năm.
Ung thư phổi không phải tế bào nhỏ được chia thành ba loại chính: ung thư biểu mô tuyến, ung thư biểu mô tế bào vảy và ung thư biểu mô phổi tế bào lớn. Ung thư biểu mô tuyến phát sinh từ các tế bào tại các túi khí nhỏ (phế nang ) nằm khắp phổi. Ung thư biểu mô tế bào vảy phát sinh từ các tế bào vảy tại các đường dẫn từ khí quản đến phế quản của phổi. Ung thư biểu mô tế bào lớn phát sinh từ các tế bào biểu mô phổi. Tỷ lệ sống sót sau 5 năm của những người bị ung thư phổi không phải tế bào nhỏ thường là từ 11-17%.
Độ phổ biến
Ung thư phổi là loại ung thư được chẩn đoán phổ biến thứ hai trên thế giới, chiếm khoảng 11,4% tổng số ca chẩn đoán ung thư. Ước tính có khoảng 72-80% các trường hợp ung thư phổi xảy ra ở những người hút thuốc lá. Ung thư phổi là nguyên nhân hàng đầu gây tử vong do ung thư, chiếm khoảng 18% tổng số ca tử vong do ung thư.
Ở Việt Nam, tỷ lệ mắc ung thư phổi là 22,8/100.000 người, chiếm 14,4% tổng số ca chẩn đoán ung thư. Theo thống kê của WHO, Việt Nam có hơn 26.000 trường hợp mắc ung thư phổi vào năm 2020, trong đó có hơn 23.000 trường hợp tử vong (chiếm 90,6%) do căn bệnh này.
Nguyên nhân
Ung thư xảy ra khi có sự tương tác của các gen đột biến, đặc biệt là những gen kiểm soát sự phát triển và phân chia tế bào hoặc sửa chữa ADN bị hư hỏng. Các đột biến này cho phép các tế bào phát triển và phân chia không kiểm soát để tạo thành một khối u. Trong hầu hết các trường hợp ung thư phổi, những đột biến này là đột biến soma, đây là đột biến không di truyền và chỉ xuất hiện trong các tế bào ung thư phổi. Trong một số ít trường hợp, đột biến gen được di truyền và có trong tất cả các tế bào của cơ thể.
Đột biến soma ở các gen như TP53, EGFR và KRAS thường gặp trong ung thư phổi. Gen TP53 cung cấp hướng dẫn để tạo ra một protein, được gọi là p53, nằm trong nhân của các tế bào, nơi nó liên kết trực tiếp với ADN. Khi ADN bị hư hỏng, protein p53 giúp xác định liệu ADN sẽ được sửa chữa hay tế bào sẽ tự hủy (apoptosis). Đột biến gen TP53 tạo ra một protein p53 không thể liên kết với ADN. Protein bị thay đổi không thể điều chỉnh sự tăng sinh tế bào một cách hiệu quả và tạo điều kiện cho ADN bị tổn thương tích tụ trong tế bào. Các tế bào có ADN bị lỗi tiếp tục phân chia một cách mất kiểm soát, dẫn đến sự phát triển của khối u.
Mỗi gen EGFR và KRAS cung cấp hướng dẫn để tạo ra một loại protein được gắn trong màng tế bào. Khi các protein này được kích hoạt, các con đường truyền tín hiệu bên trong tế bào cũng được kích hoạt nhằm thúc đẩy tăng sinh tế bào. Các đột biến trên gen EGFR hoặc KRAS dẫn đến việc sản xuất một loại protein hoạt động liên tục. Kết quả là các tế bào liên tục nhận được tín hiệu phia chia, dẫn đến hình thành khối u.
Nhiều yếu tố về lối sống và môi trường làm tăng tỷ lệ đột biến soma xảy ra, góp phần vào nguy cơ mắc ung thư phổi của một người. Yếu tố nguy cơ lớn nhất là hút thuốc lá trong thời gian dài, làm tăng 25 lần nguy cơ phát triển ung thư phổi của một người. Các yếu tố nguy cơ khác bao gồm tiếp xúc với không khí ô nhiễm, chất phóng xạ, amiăng, một số kim loại, hóa chất hoặc khói thuốc thụ động; sử dụng lâu dài liệu pháp hormone cho thời kỳ mãn kinh và tiền sử bệnh phổi như bệnh lao hoặc viêm phế quản mãn tính. Tiền sử ung thư phổi trong gia đình có liên quan đến nguy cơ mắc bệnh; tuy nhiên, do những người thân mắc bệnh ung thư phổi thường xuyên hút thuốc, nên chưa rõ nguy cơ gia tăng là do yếu tố di truyền hay do tiếp xúc với khói thuốc.
Chẩn đoán
Các xét nghiệm và quy trình để phát hiện, chẩn đoán và xác định giai đoạn ung thư phổi thường được thực hiện cùng một lúc. Có thể sử dụng một số thử nghiệm và quy trình sau:
- Khám sức khỏe: Khám tổng quát cơ thể để kiểm tra các dấu hiệu bệnh tật, chẳng hạn như cục u hoặc bất kỳ điều gì bất thường. Lịch sử về thói quen và sức khỏe của bệnh nhân, bao gồm hút thuốc và công việc trước đây, bệnh tật và phương pháp điều trị cũng sẽ được ghi lại.
- Các xét nghiệm: Kiểm tra các mẫu mô, máu, nước tiểu hoặc các chất khác trong cơ thể. Các xét nghiệm này giúp chẩn đoán bệnh, lập kế hoạch điều trị hoặc theo dõi bệnh.
- Chụp x-quang ngực : Chụp X-quang các cơ quan và xương bên trong ngực. X-quang là một loại tia năng lượng có thể đi qua cơ thể và tạo ra hình ảnh của các khu vực bên trong cơ thể.
- Chụp cắt lớp (CT): Một kỹ thuật tạo ra một loạt các hình ảnh chi tiết của các khu vực bên trong cơ thể, chẳng hạn như ngực, được chụp từ các góc độ khác nhau. Hình ảnh được hiển thị trên màn hình liên kết với một máy x-quang. Thuốc nhuộm có thể được tiêm vào tĩnh mạch để giúp các cơ quan hoặc mô hiển thị rõ ràng hơn.
- Xét nghiệm tế bào đờm: Đờm (chất nhầy ho ra từ phổi) được quan sát dưới kính hiển vi để kiểm tra các tế bào ung thư.
- Chọc dò màng phổi: Sử dụng kim loại bỏ chất lỏng từ không gian giữa ngực và phổi (khoang màng phổi) . Dịch lỏng lấy ra được quan sát dưới kính hiển vi để tìm tế bào ung thư.
Nếu có dấu hiệu bị ung thư phổi, bác sĩ sẽ tiến hành sinh thiết. Một trong những loại sinh thiết sau đây thường được sử dụng:
- Sinh thiết phổi bằng kim nhỏ (FNA) : Sử dụng một cây kim mỏng để lấy mô hoặc chất lỏng từ phổi. Xác định vị trí mô hoặc chất lỏng bất thường trong phổi thông qua hình ảnh siêu âm hoặc các kỹ thuật hỗ trợ hình ảnh khác. Mẫu sau khi sinh thiết được quan sát dưới kính hiển vi để tìm tế bào ung thư. Sau khi sinh thiết, bệnh nhân được chụp x-quang để đảm bảo không có khí rò rỉ từ phổi vào ngực.
- Siêu âm nội soi (EUS): Một kỹ thuật siêu âm bằng cách đưa ống nội soi vào cơ thể. Ống nội soi là một dụng cụ mỏng, dạng ống, có đèn và thấu kinh để quan sát. Một đầu dò ở cuối ống nội soi được sử dụng để dội lại sóng âm thanh năng lượng cao, tạo thành một hình ảnh của các mô cơ thể.
- Nội soi phế quản : Một kỹ thuật để quan sát bên trong khí quản và các đường dẫn khí lớn trong phổi. Ống nội soi phế quản được đưa qua mũi hoặc miệng vào khí quản và phổi. Ống nội soi phế quản là một dụng cụ mỏng, dạng ống, có đèn và thấu kính để quan sát. Nó cũng có thể có một công cụ để loại bỏ các mẫu mô. Mô lấy ra được quan sát dưới kính hiển vi để tìm các dấu hiệu ung thư.
- Nội soi lòng ngực: Một kỹ thuật để quan sát các cơ quan bên trong ngực. Phương pháp được thực hiện bằng cách rạch một đường nhỏ giữ hai xương sườn và đưa ống nội vào lồng ngực. Ống soi lồng ngực là một dụng cụ mỏng, dạng ống, có đèn chiếu và thấu kính để quan sát. Nó cũng có thể có một công cụ để sinh thiết các mẫu mô hoặc hạch bạch huyết, mẫu lấy ra được quan sát dưới kính hiển vi để tìm các dấu hiệu ung thư. Trong một số trường hợp, thủ thuật này được sử dụng để sinh thiết một phần thực quản hoặc phổi.
- Nội soi trung thất : Một kỹ thuật phẫu thuật để xem xét các cơ quan, mô và hạch bạch huyết giữa phổi để tìm các khu vực bất thường. . Phương pháp được thực hiện bằng cách rạch một đường nhỏ ở đầu xương ức và đưa một ống nội soi vào lồng ngực. Ống soi trung thất là một dụng cụ mỏng, dạng ống, có đèn và thấu kính để quan sát. Nó có thể có một công cụ để lấy các mẫu mô hoặc hạch bạch huyết. Mẫu lấy ra được quan sát dưới kính hiển vi để tìm các dấu hiệu ung thư.
- Sinh thiết hạch bạch huyết: Phương pháp sinh thiết tất cả hoặc một phần của hạch bạch huyết. Các mô hạch bạch huyết được quan sát dưới kính hiển vi để kiểm tra các tế bào ung thư.
Sau khi ung thư phổi đã được chẩn đoán, các xét nghiệm sẽ được thực hiện để tìm xem các tế bào ung thư đã di căn trong phổi hoặc đến các bộ phận khác của cơ thể hay chưa.
- Chụp MRI: Một kỹ thuật sử dụng nam châm, sóng vô tuyến và máy tính để tạo ra các hình ảnh chi tiết về các khu vực bên trong cơ thể.
- Chụp cắt lớp (CT): Một kỹ thuật tạo ra một loạt các hình ảnh chi tiết của các khu vực bên trong cơ thể được chụp từ các góc độ khác nhau.
- Chụp PET: Là kỹ thuật tìm tế bào khối u ác tính trong cơ thể. Một lượng nhỏ đường phóng xạ được tiêm vào tĩnh mạch. Các tế bào khối u ác tính hiển thị sáng hơn trong hình vì chúng hoạt động mạnh hơn và hấp thụ nhiều glucose hơn các tế bào bình thường.
- Quét xương: Một kỹ tục để kiểm tra xem có các tế bào phân chia nhanh chóng, chẳng hạn như tế bào ung thư, trong xương hay không. Một lượng rất nhỏ chất phóng xạ được tiêm vào tĩnh mạch và đi vào mạch máu. Chất phóng xạ di chuyển trong xương bị ung thư và được phát hiện bằng máy quét.
- Kiểm tra chức năng phổi : Phương pháp đo lượng không khí mà phổi có thể chứa và tốc độ không khí di chuyển ra vào phổi. Đồng thời, đo lượng oxy được sử dụng và lượng carbon dioxide được thải ra trong quá trình thở.
- Chọc hút và sinh thiết tủy xương: Lấy một phần tủy xương, máu và một mảnh xương nhỏ ở xương hông hoặc xương ức. Tủy xương, máu và xương được quan sát dưới kính hiển vi để tìm các dấu hiệu của ung thư.
Điều trị
Phẫu thuật
Bốn loại phẫu thuật được sử dụng để điều trị ung thư phổi bao gồm:
- Cắt nêm: Phẫu thuật để loại bỏ một lát mô hình tam giác gồm một khối u và một số mô bình thường xung quanh nó.
- Cắt bỏ thùy: Phẫu thuật cắt bỏ toàn bộ thùy của phổi.
- Cắt bỏ phổi: Phẫu thuật cắt bỏ toàn bộ một bên phổi.
- Cắt một phần phế quản: Phẫu thuật cắt bỏ một phần phế quản.
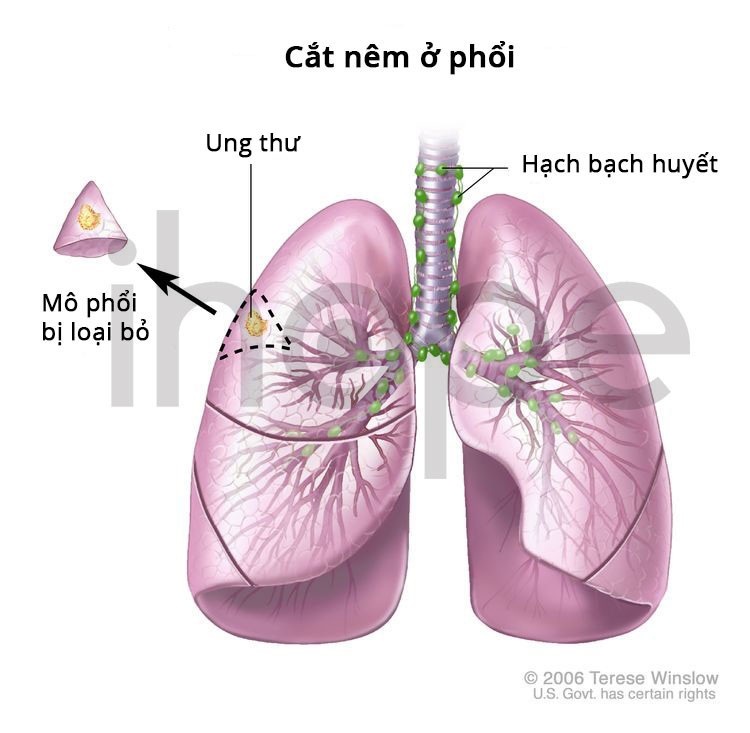
Nguồn: National Cancer Institute.
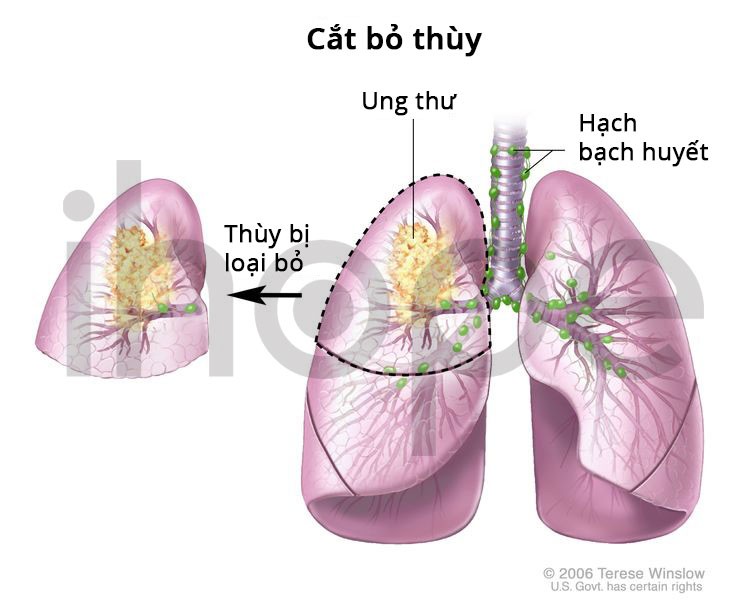
Nguồn: National Cancer Institute.
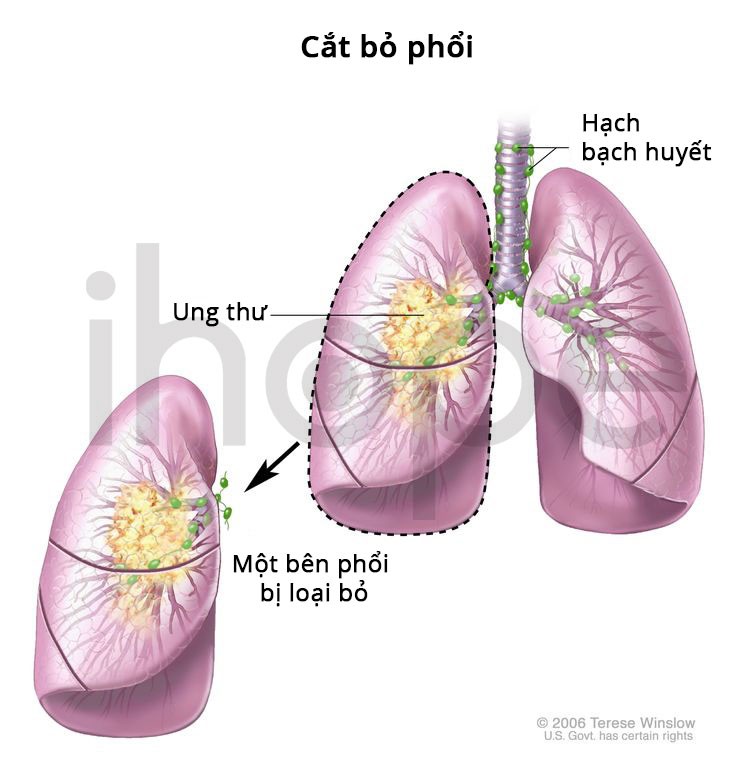
Nguồn: National Cancer Institute.
Sau khi bác sĩ loại bỏ tất cả các khối ung thư có thể nhìn thấy tại thời điểm phẫu thuật, một số bệnh nhân có thể được điều trị bằng hóa trị hoặc xạ trị sau khi phẫu thuật để tiêu diệt bất kỳ tế bào ung thư nào còn sót lại.
Xạ trị
Xạ trị là phương pháp điều trị ung thư sử dụng tia X năng lượng cao hoặc các loại bức xạ khác để tiêu diệt tế bào ung thư hoặc ngăn chúng phát triển. Có hai loại xạ trị:
- Xạ trị bên ngoài: sử dụng một máy bên ngoài cơ thể để chiếu bức xạ đến vùng bị ung thư.
- Xạ trị bên trong: sử dụng một chất phóng xạ được bọc trong kim tiêm, hạt, dây điện hoặc ống thông được đặt trực tiếp vào hoặc gần khối ung thư.
Cách xạ trị được thực hiện tùy thuộc vào loại và giai đoạn của bệnh ung thư được điều trị. Nó cũng phụ thuộc vào nơi ung thư được tìm thấy.
Hóa trị
Hóa trị là một phương pháp điều trị ung thư sử dụng thuốc để ngăn chặn sự phát triển của tế bào ung thư, bằng cách giết chết tế bào hoặc ngăn chúng phân chia. Thuốc hóa trị có thể là thuốc uống hoặc thuốc tiêm vào tĩnh mạch hoặc cơ, thuốc sẽ đi vào máu và có thể tiếp cận các tế bào ung thư khắp cơ thể. Cách thức hóa trị được thực hiện tùy thuộc vào loại và giai đoạn của bệnh ung thư được điều trị.
Liệu pháp đích
Liệu pháp đích là một loại điều trị sử dụng thuốc hoặc các chất khác để xác định và tấn công các tế bào ung thư cụ thể. Các liệu pháp đích thường ít gây hại cho các tế bào bình thường hơn so với liệu pháp hóa trị hoặc xạ trị.
Ba loại liệu pháp đích đang được sử dụng để điều trị ung thư phổi:
- Kháng thể đơn dòng
- Chất ức chế tyrosine kinase
- Chất ức chế rapamycin (mTOR) đích ở động vật có vú
Liệu pháp miễn dịch
Liệu pháp miễn dịch là phương pháp điều trị sử dụng hệ thống miễn dịch của bệnh nhân để chống lại ung thư. Các chất do cơ thể tạo ra hoặc được tạo ra trong phòng thí nghiệm được sử dụng để tăng cường, hướng dẫn hoặc khôi phục khả năng phòng thủ tự nhiên của cơ thể chống lại bệnh ung thư. Phương pháp điều trị ung thư này là một loại liệu pháp sinh học.
Liệu pháp ức chế điểm kiểm soát miễn dịch là một loại liệu pháp miễn dịch được sử dụng để điều trị một số bệnh nhân mắc bệnh ung thư phổi.
Liệu pháp ức chế điểm kiểm soát miễn dịch bao gồm liệu pháp ức chế PD-1 và PD-L1. PD-1 là một protein trên bề mặt tế bào T giúp kiểm soát các phản ứng miễn dịch của cơ thể. PD-L1 là một loại protein được tìm thấy trên một số loại tế bào ung thư. Khi PD-1 gắn vào PD-L1 sẽ ngăn tế bào T tiêu diệt tế bào ung thư. Các chất ức chế PD-1 và PD-L1 giữ cho các protein PD-1 và PD-L1 không gắn vào nhau. Điều này cho phép các tế bào T tiêu diệt các tế bào ung thư. Pembrolizumab và nivolumab là các loại chất ức chế PD-1. Atezolizumab và durvalumab là các loại chất ức chế PD-L1.
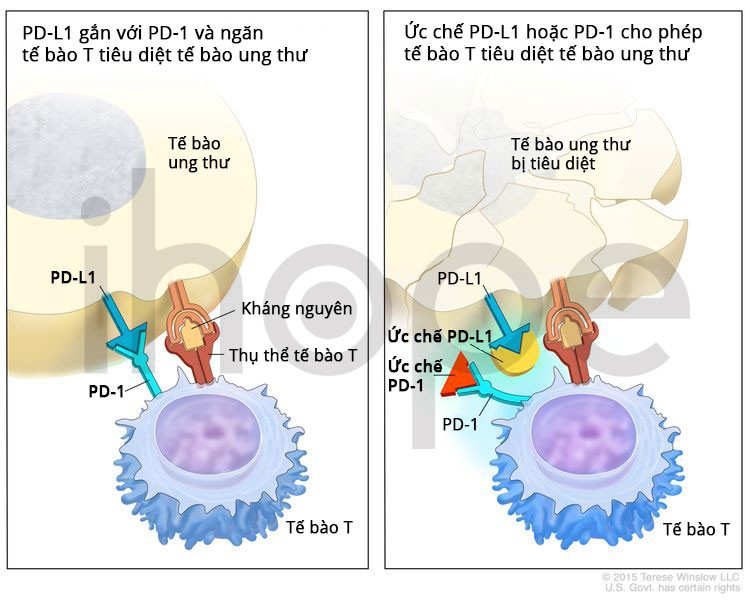
Nguồn: National Cancer Institute.
Liệu pháp laser
Liệu pháp laser là phương pháp điều trị ung thư sử dụng chùm tia laser để tiêu diệt các tế bào ung thư.
Liệu pháp quang động (PDT)
Liệu pháp quang động (PDT) là một phương pháp điều trị ung thư sử dụng một loại thuốc và một loại ánh sáng laser nhất định để tiêu diệt tế bào ung thư. Thuốc này chỉ hoạt động khi nó tiếp xúc với ánh sáng. Thuốc tập trung nhiều hơn trong tế bào ung thư so với tế bào bình thường. Sau đó, các ống sợi quang được sử dụng để truyền ánh sáng laser đến các tế bào ung thư. Khi có ánh sáng, thuốc hoạt động và giết chết các tế bào. Liệu pháp quang động gây ra ít tổn thương cho các mô khỏe mạnh. Khi khối u nằm trong đường thở, PDT được đưa trực tiếp vào khối u qua ống nội soi.
Đốt điện
Đốt điện là một phương pháp điều trị sử dụng một đầu dò hoặc kim được đốt nóng bằng dòng điện để phá hủy các mô bất thường. Đối với các khối u trong đường thở, đốt điện được thực hiện qua ống nội soi.
Dạng di truyền
Hầu hết các trường hợp ung thư phổi không liên quan đến đột biến gen di truyền. Loại đột biến này thường là đột biến soma chỉ xảy ra ở một số tế bào nhất định trong phổi.
Khi ung thư phổi liên quan đến những gen đột biến có di truyền, bệnh thường được di truyền theo kiểu trội trên nhiễm sắc thể thường, có nghĩa là một bản sao của gen bị thay đổi trong mỗi tế bào cũng đủ để làm tăng nguy cơ phát triển bệnh của một người. Tuy nhiên, không phải tất cả những người thừa hưởng đột biến trên các gen này sẽ bị ung thư phổi, các đột biến này chỉ làm tăng nguy cơ mắc ung thư ở một người.
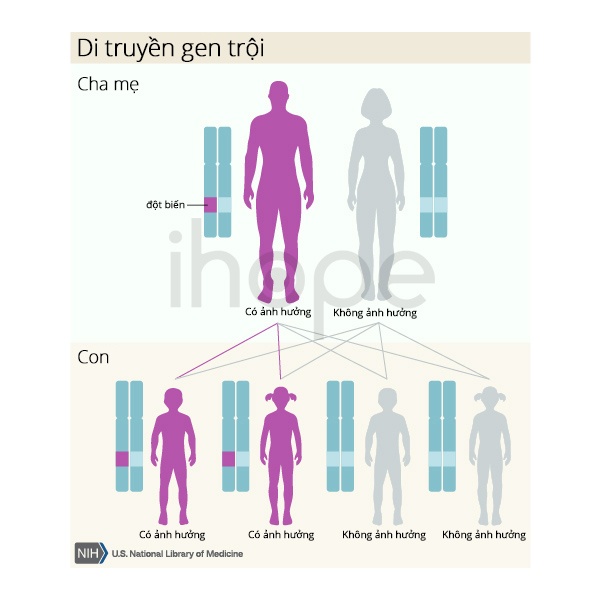
Nguồn: U.S. National Library of Medicine
Phòng ngừa
Chưa có phương pháp cụ thể giúp ngăn ngừa hoàn toàn ung thư phổi. Tuy nhiên, một số phương pháp sau có thể giúp làm giảm nguy cơ mắc bệnh:
- Không hút thuốc lá. Thuốc lá là một mối nguy cơ lớn nhất gây nên ung thư phổi. Ngừng hút thuốc ngay bây giờ. Nếu ngừng hút thuốc trước khi ung thư phát triển, các mô phổi bị tổn thương có thể dần dần tự phục hồi. Tham khảo ý kiến bác sĩ về phương pháp hỗ trợ cai thuốc.
- Tránh xa khói thuốc lá. Cách tốt nhất để giảm nguy cơ ung thư phổi là không hút thuốc và tránh hít phải khói thuốc của người khác.
- Tránh tiếp xúc với các chất gây ung thư.
- Ăn một chế độ ăn uống đầy đủ trái cây và rau quả. Nguồn thực phẩm giàu vitamin và chất dinh dưỡng là tốt nhất. Tránh bổ sung lượng lớn vitamin ở dạng thực phẩm chức năng, vì chúng có thể có hại.
- Thường xuyên luyện tập thể dục. Hãy bắt đầu với cường độ tập luyện nhẹ nhàng và cố gắng duy trì đều đặn để bảo vệ cơ thể khỏi ung thư phổi cũng như các loại ung thư khác.
Các tên gọi khác
- Ung thư phổi
- Khối u ác tính phổi
- Khối u ác tính phổi
- Ung thư phổi
- Khối u phổi ác tính
- Ung thư phổi ác tính
- Khối u ác tính của phổi
- Ung thư phổi
- Ung thư biểu mô phổi
- Ung thư phổi
- Ung thư biểu mô đường hô hấp
References
- Genetic Testing Information. Lung carcinoma. Retrieved March 19, 2021 from https://www.ncbi.nlm.nih.gov/gtr/conditions/C0684249/
- Catalog of Genes and Diseases from OMIM. LUNG CANCER. Retrieved February 22, 2021 from https://omim.org/entry/211980/
- Genetic and Rare Diseases Information Center. Small cell lung cancer. Retrieved March 19, 2021 from https://rarediseases.info.nih.gov/diseases/9344/small-cell-lung-cancer/
- U.S National Library of Medicine. Lung cancer. Retrieved March 19, 2021 from https://medlineplus.gov/genetics/condition/lung-cancer/
- National Cancer Institute. Small Cell Lung Cancer Treatment (PDQ®)–Patient Version. Retrieved March 19, 2021 from https://www.cancer.gov/types/lung/patient/small-cell-lung-treatment-pdq
- Centers for Disease Control and Prevention. What Is Lung Cancer? Retrieved March 19, 2021 from https://www.cdc.gov/cancer/lung/basic_info/what-is-lung-cancer.htm
- National Cancer Institute. Lung Cancer Prevention (PDQ®)–Patient Version. Retrieved March 19, 2021 from https://www.cancer.gov/types/lung/patient/lung-prevention-pdq#section/all
- National Health Service. Lung cancer. Retrieved March 19, 2021 from https://www.nhs.uk/conditions/lung-cancer/diagnosis/
- Mayo Foundation for Medical Education and Research (MFMER). Lung cancer. Retrieved March 19, 2021 from https://www.mayoclinic.org/diseases-conditions/lung-cancer/diagnosis-treatment/drc-20374627
- American Cancer Society. Can Lung Cancer Be Prevented? Retrieved March 19, 2021 from https://www.cancer.org/cancer/lung-cancer/causes-risks-prevention/prevention.html