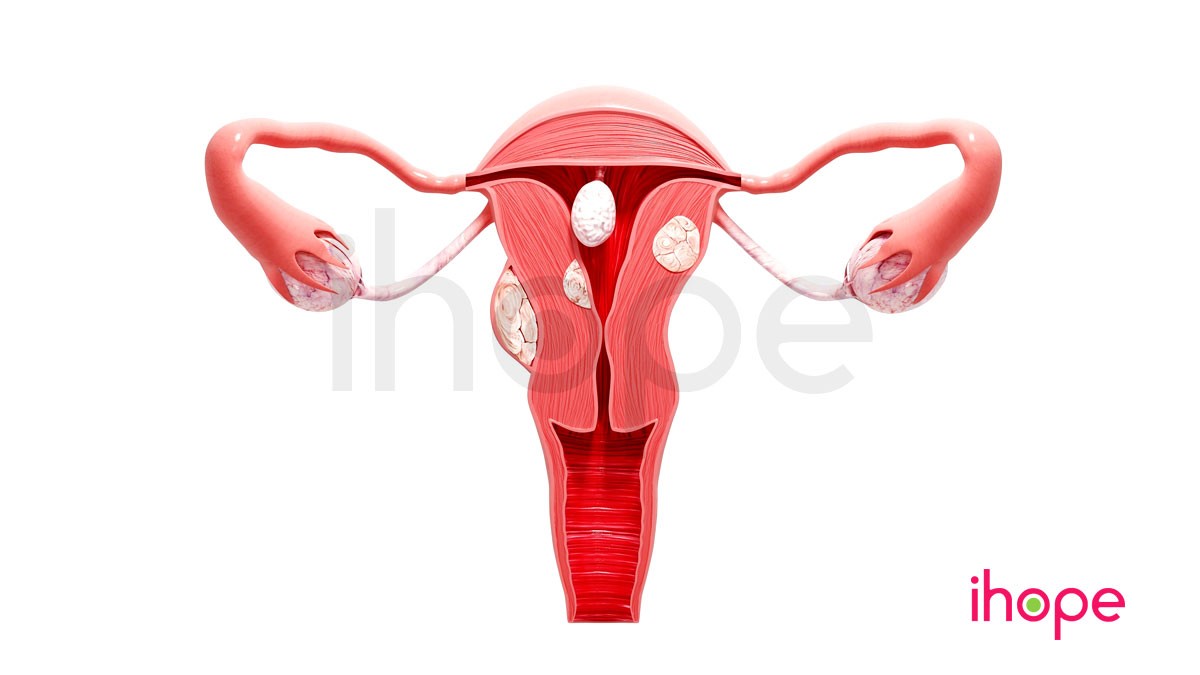
Ung thư buồng trứng
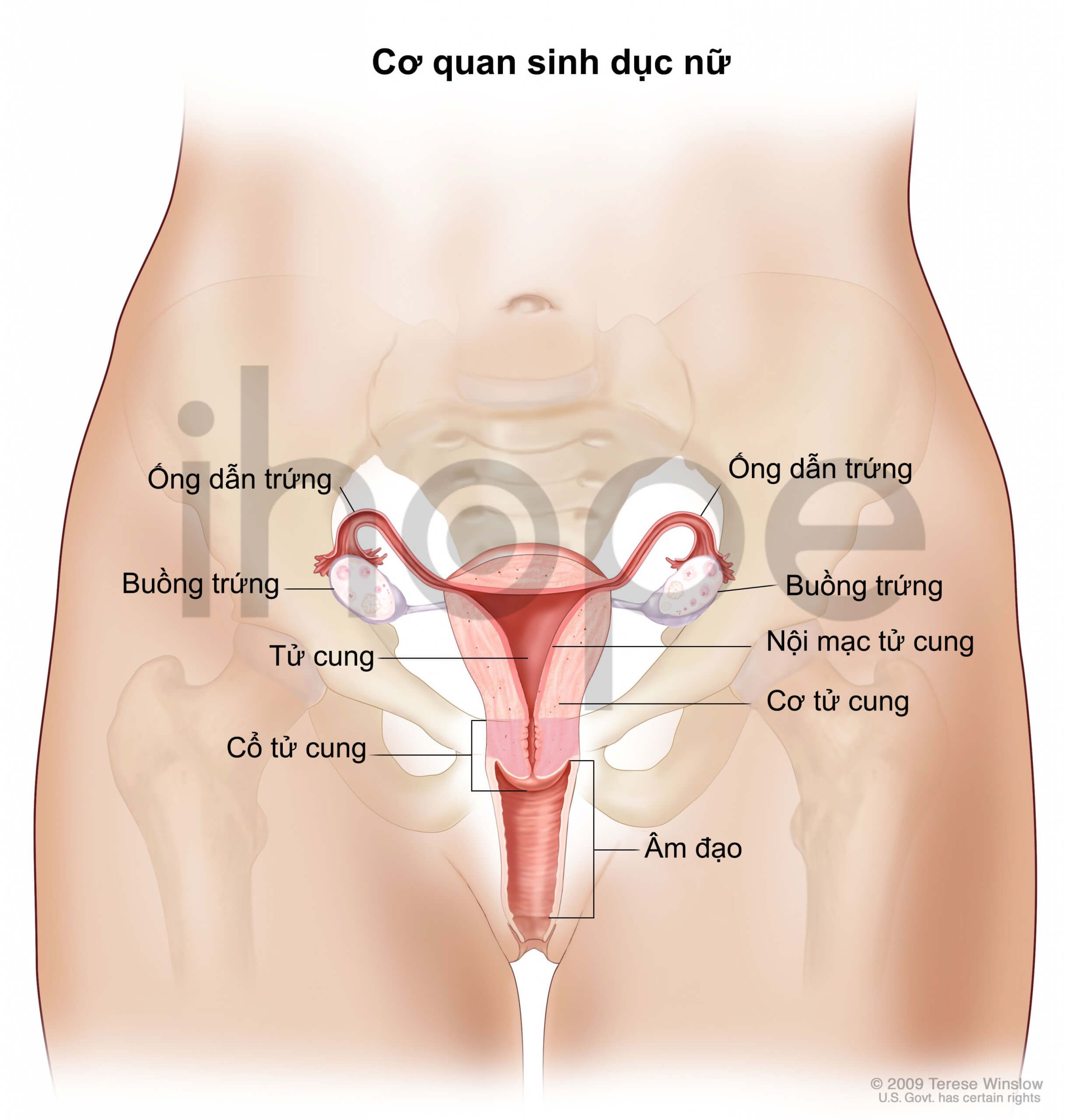
Ung thư buồng trứng ảnh hưởng đến phụ nữ, khi một số tế bào trong buồng trứng trở nên bất thường và nhân lên không kiểm soát tạo thành khối u. Buồng trứng là cơ quan sinh sản của phụ nữ, nơi các tế bào trứng được sản xuất. Trong khoảng 90% trường hợp, ung thư buồng trứng xảy ra sau 40 tuổi và hầu hết các trường hợp xảy ra sau 60 tuổi.
Biểu hiện lâm sàng
Dạng ung thư buồng trứng phổ biến nhất bắt đầu từ các tế bào biểu mô. Những dạng ung thư này phát sinh trong các tế bào biểu mô trên bề mặt của buồng trứng. Tuy nhiên, các nhà nghiên cứu cho rằng hầu hết các bệnh ung thư buồng trứng bắt đầu từ các tế bào biểu mô trên các tua ở cuối một trong các ống dẫn trứng, sau đó các tế bào ung thư di chuyển đến buồng trứng.
Nguồn: Terese Winslow
Ung thư buồng trứng cũng có thể bắt đầu trong các tế bào biểu mô hình thành lớp niêm mạc của bụng (phúc mạc), dạng ung thư này được gọi là ung thư phúc mạc nguyên phát. Ung thư phúc mạc nguyên phát thường di căn đến buồng trứng. Nó cũng có thể xảy ra ngay cả khi buồng trứng đã bị cắt bỏ. Vì ung thư bắt đầu ở buồng trứng, ống dẫn trứng và phúc mạc rất giống nhau và dễ lây lan từ một trong những cấu trúc này sang cấu trúc khác, chúng thường khó phân biệt.
Trong khoảng 10% các trường hợp, ung thư buồng trứng phát triển không phải trong tế bào biểu mô mà ở tế bào mầm (tiền thân của tế bào trứng) hoặc trong tế bào buồng trứng sản xuất hormone được gọi là tế bào hạt.
Ở giai đoạn đầu, ung thư buồng trứng thường không gây ra các triệu chứng đáng chú ý. Khi ung thư tiến triển, các dấu hiệu và triệu chứng có thể bao gồm đau, cảm giác nặng nề ở xương chậu và bụng dưới, đầy hơi, cảm thấy no nhanh khi ăn, đau lưng, chảy máu âm đạo giữa kỳ kinh nguyệt hoặc sau khi mãn kinh, thay đổi thói quen đi tiểu hoặc đại tiện . Tuy nhiên, những thay đổi này có thể xảy ra như một triệu chứng của các bệnh khác nhau. Có một hoặc nhiều triệu chứng này không có nghĩa là phụ nữ bị ung thư buồng trứng.
Trong một số trường hợp, các khối u ung thư có thể xâm lấn mô xung quanh và lan sang các bộ phận khác của cơ thể. Nếu ung thư buồng trứng lan rộng, các khối u ung thư thường sẽ xuất hiện trong khoang bụng hoặc trên bề mặt của các cơ quan lân cận như bàng quang hoặc ruột kết. Các khối u bắt đầu ở một vị trí và sau đó lan sang các vùng khác của cơ thể được gọi là ung thư di căn.
Một số ung thư buồng trứng xảy ra trong các gia đình. Những bệnh ung thư này được cho là do di truyền và có liên quan đến các đột biến di truyền. Ung thư buồng trứng di truyền có xu hướng phát triển sớm hơn so với các trường hợp không di truyền.
Bởi vì thường được chẩn đoán ở giai đoạn muộn nên ung thư buồng trứng khó điều trị, dẫn đến khoảng 14.000 trường hợp tử vong hàng năm ở Hoa Kỳ, nhiều hơn bất kỳ bệnh ung thư phụ khoa nào khác. Tuy nhiên, nếu được chẩn đoán và điều trị sớm, tỷ lệ sống thêm 5 năm có xu hướng tăng cao.
Độ phổ biến
Mỗi năm khoảng 22.000 phụ nữ ở Hoa Kỳ được chẩn đoán ung thư buồng trứng. Tỉ lệ phát triển ung thư buồng trứng của phụ nữ trong suốt cuộc đời khoảng 1/75 người.
Nguyên nhân
Ung thư xảy ra khi các đột biến tích tụ trên những gen quan trọng như các gen kiểm soát sự phát triển và phân chia tế bào hoặc sửa chữa ADN bị hư hỏng. Các đột biến tích tụ cho phép tế bào phát triển và phân chia không kiểm soát tạo thành khối u. Hầu hết các trường hợp ung thư buồng trứng xảy ra không do di truyền trong gia đình. Trong những trường hợp này, những đột biến gen liên quan xảy ra trong quá trình sống của một người và chỉ hiện diện trong một số tế bào nhất định trong buồng trứng. Những thay đổi này được gọi là đột biến soma không di truyền. Đột biến soma trên gen TP53 xảy ra ở gần một nửa số ca ung thư buồng trứng. Gen TP53 tạo ra một loại protein hoạt động như một chất ức chế khối u, giữ cho các tế bào không phát triển và phân chia quá nhanh hoặc mất kiểm soát. Hầu hết các đột biến trên gen này làm thay đổi các axit amin trong protein p53, làm giảm hoặc loại bỏ chức năng ức chế khối u của protein. Bởi vì protein bị thay đổi không có khả năng điều chỉnh sự phát triển và phân chia tế bào, do đó một khối u ung thư có thể phát triển. Các đột biến soma ở nhiều gen khác cũng đã được tìm thấy trong các tế bào ung thư buồng trứng.
Trong ung thư buồng trứng di truyền, những đột biến gen liên quan được di truyền trong một gia đình. Những đột biến này được phân loại là đột biến dòng mầm, có trong tất cả các tế bào của cơ thể. Ở những người bị đột biến gen, các yếu tố môi trường và lối sống cũng ảnh hưởng đến nguy cơ phát triển ung thư buồng trứng.
Đột biến gen liên quan đến hơn 20% các trường hợp ung thư buồng trứng. Từ 65-85% các đột biến này nằm trên gen BRCA1 hoặc BRCA2. Những đột biến gen này liên quan đến nguy cơ cao phát triển ung thư buồng trứng, ung thư vú và một số loại ung thư khác ở phụ nữ. Trong 1,6% những phụ nữ mắc ung thư buồng trứng, 40-60% trường hợp xảy ra ở những người có đột biến gen BRCA1 và 20-35% xảy ra ở những người có đột biến gen BRCA2. Những người đàn ông có đột biến trên các gen này cũng có nguy cơ phát triển một số dạng ung thư khác. Các protein được tạo ra từ gen BRCA1 và BRCA2 là các chất ức chế khối u có liên quan đến việc sửa chữa các ADN bị hư hỏng, giúp duy trì sự ổn định thông tin di truyền của tế bào. Các đột biến trên các gen này làm suy giảm khả năng sửa chữa ADN, cho phép các đột biến có khả năng gây hại vẫn tồn tại. Khi các đột biến này tích tụ, chúng có thể kích hoạt các tế bào phát triển và phân chia mất kiểm soát và hình thành khối u.
Nguy cơ ung thư buồng trứng tăng lên đáng kể ở những người mắc một số hội chứng di truyền hiếm gặp, bao gồm hội chứng Lynch. Hội chứng Lynch liên quan đến các đột biến trên gen MLH1 hoặc MSH2 và chiếm từ 10-15% các trường hợp ung thư buồng trứng di truyền. Các hội chứng di truyền hiếm gặp khác cũng làm tăng nguy cơ ung thư buồng trứng. Protein được tạo ra từ các gen liên quan đến những hội chứng này hoạt động như các chất ức chế khối u. Các đột biến trong bất kỳ gen nào trong số này có thể cho phép các tế bào phát triển và phân chia không kiểm soát, dẫn đến phát triển khối u ung thư. Giống như BRCA1 và BRCA2, những đột biến trên gen này làm tăng đáng kể nguy cơ phát triển ung thư của một người. Ngoài ung thư buồng trứng, các đột biến trên các gen này làm tăng nguy cơ mắc một số loại ung thư khác ở cả nam và nữ.
Các đột biến dòng mầm trên hàng chục gen khác được cho là yếu tố nguy cơ thấp hoặc nguy cơ trung bình gây ung thư buồng trứng vì những thay đổi trên mỗi gen này dường như chỉ đóng góp một phần nhỏ vào nguy cơ phát triển ung thư buồng trứng. Một số gen này cung cấp hướng dẫn để tạo ra các protein tương tác với các protein được tạo ra từ các gen BRCA1 hoặc BRCA2. Một số gen khác hoạt động thông qua các con đường khác nhau. Các nhà nghiên cứu nghi ngờ rằng ảnh hưởng tổng hợp của các biến thể trên các gen này có thể tác động đáng kể đến nguy cơ phát triển ung thư buồng trứng của một người.
Trong nhiều gia đình, những đột biến gen liên quan đến ung thư buồng trứng di truyền vẫn chưa rõ ràng. Xác định các yếu tố nguy cơ di truyền bổ sung đối với ung thư buồng trứng là một lĩnh vực nghiên cứu y học đang được quan tâm.
Ngoài những thay đổi về gen, các nhà nghiên cứu đã xác định được nhiều yếu tố cá nhân và môi trường góp phần vào nguy cơ phát triển ung thư buồng trứng, bao gồm tuổi tác, chủng tộc, các yếu tố nội tiết tố và sinh sản. Tiền sử ung thư buồng trứng ở các thành viên trong gia đình có quan hệ họ hàng gần cũng là một yếu tố nguy cơ quan trọng, đặc biệt nếu ung thư xảy ra sớm ở tuổi trưởng thành.
Chẩn đoán
Các phương pháp chẩn đoán ung thư buồng trứng bao gồm:
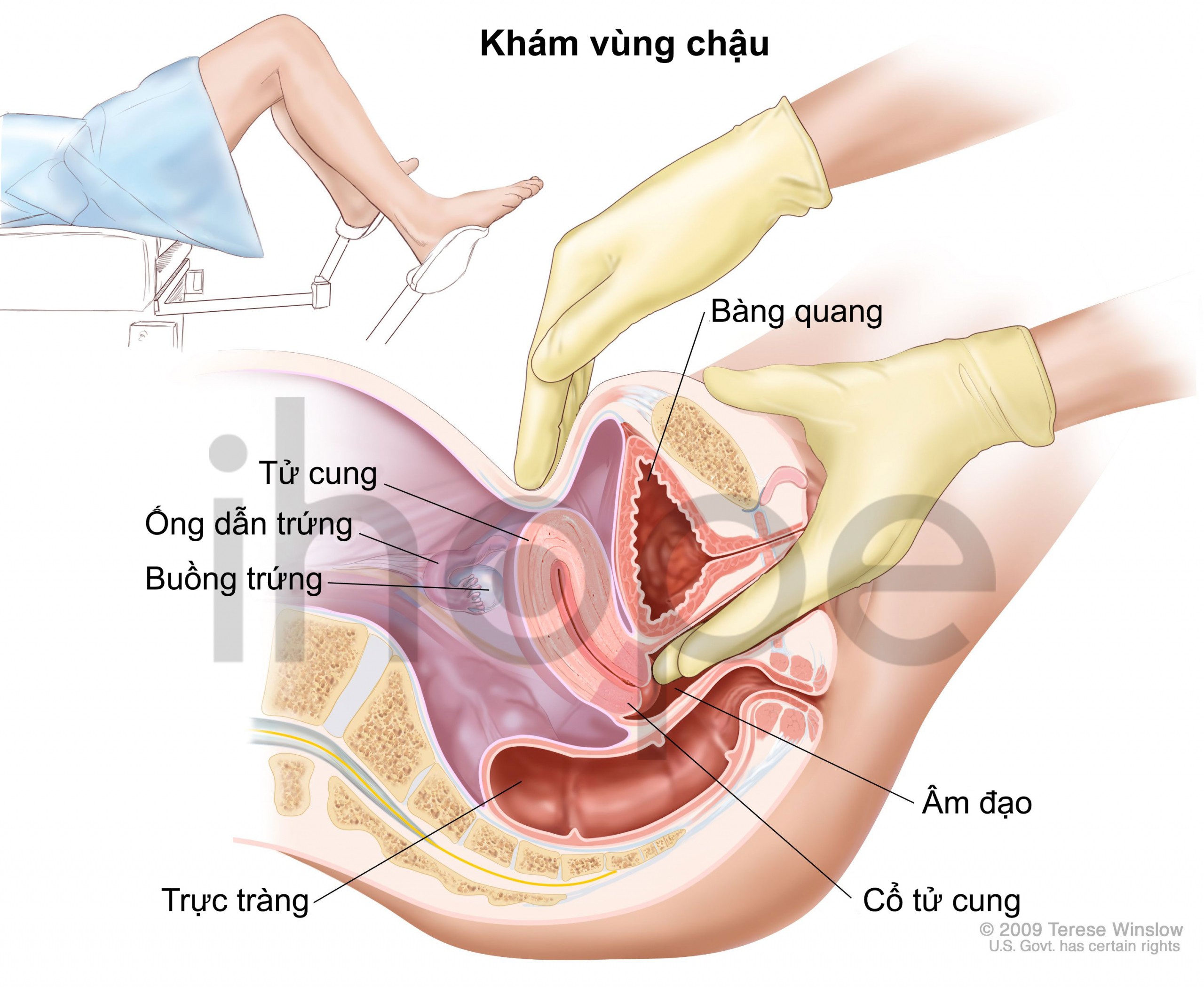
Khám vùng chậu
Trong khi khám phụ khoa, bác sĩ sẽ đưa các ngón tay vào âm đạo và đồng thời ấn một tay lên bụng để cảm nhận (sờ nắn) các cơ quan vùng chậu. Bác sĩ cũng kiểm tra trực quan cơ quan sinh dục ngoài, âm đạo và cổ tử cung.
Nguồn: Terese Winslow
Chẩn đoán hình ảnh
Các xét nghiệm ảnh ảnh như siêu âm hoặc chụp CT vùng bụng và xương chậu, có thể giúp xác định kích thước, hình dạng và cấu trúc của buồng trứng.
Chụp CT là một kỹ thuật chẩn đoán hình ảnh, sử dụng tia X chiếu từ các góc độ khác nhau tạo ra hình ảnh chi tiết về buồng trứng.
Siêu âm là một kỹ thuật chẩn đoán hình ảnh, trong đó sóng âm tần số cao được sử dụng để tạo ra hình ảnh bên trong cơ thể. Có 2 cách để thực hiện:
- Siêu âm bụng: một thiết bị nhỏ gọi là đầu dò siêu âm được di chuyển trên bụng để tạo ra hình ảnh các cơ quan bên trong bụng bao gồm buồng trứng.
- Siêu âm qua ngã âm đạo: một đầu dò siêu âm được đưa vào âm đạo để tạo ra hình ảnh rõ ràng hơn về buồng trứng.
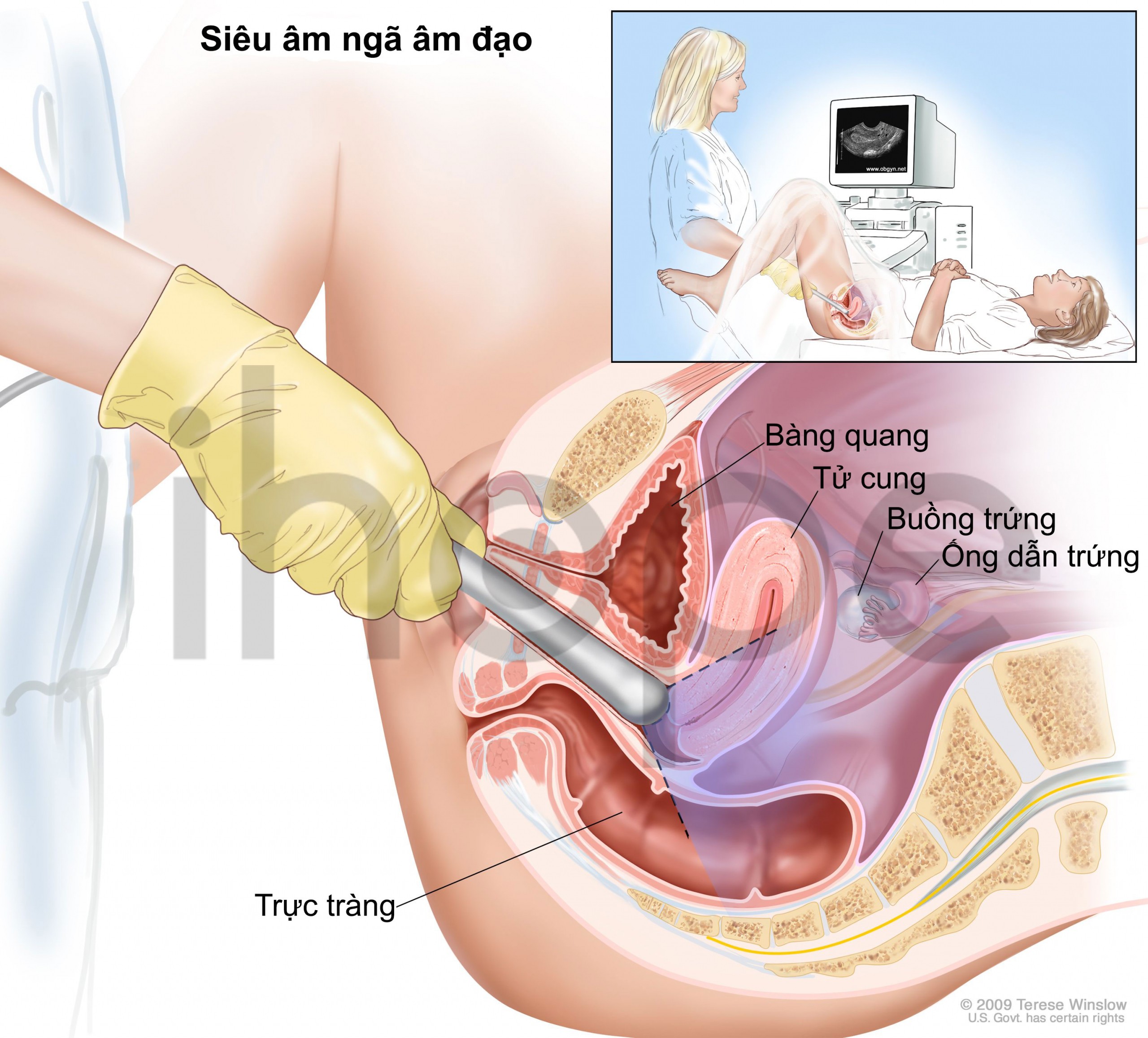
Nguồn: Terese Winslow
Quá trình siêu âm có thể cho thấy những thay đổi trong buồng trứng, có thể do ung thư hoặc một vấn đề khác như lạc nội mạc tử cung hoặc tích tụ chất lỏng.
Xét nghiệm máu
Xét nghiệm máu có thể bao gồm các xét nghiệm chức năng cơ quan có thể giúp xác định sức khỏe tổng thể.
Bác sĩ cũng có thể xét nghiệm máu để tìm các dấu hiệu khối u cho thấy ung thư buồng trứng. Ví dụ, xét nghiệm kháng nguyên ung thư (CA125) có thể phát hiện một loại protein thường được tìm thấy trên bề mặt của tế bào ung thư buồng trứng. Nồng độ CA125 cao trong máu của bạn có thể là dấu hiệu của ung thư buồng trứng. Tuy nhiên, mức CA125 tăng lên không có nghĩa một người đang mắc phải ung thư, vì nó cũng có thể được gây ra bởi các bệnh lý khác như lạc nội mạc tử cung, u xơ tử cung và thậm chí là mang thai. Do vậy, những xét nghiệm này chưa thể cho biết liệu một người bị ung thư hay không, nhưng chúng có thể cung cấp thêm thông tin cho công đoạn chẩn đoán.
Nội soi ổ bụng
Phương pháp này sử dụng một ống mỏng có ánh sáng, qua đó bác sĩ có thể nhìn vào buồng trứng, các cơ quan vùng chậu và các mô khác trong khu vực. Ống được đưa vào qua một vết rạch nhỏ ở bụng dưới và gửi hình ảnh của xương chậu hoặc ổ bụng đến màn hình được kết nối. Nội soi ổ bụng giúp quan sát các cơ quan có thể giúp lập kế hoạch phẫu thuật hoặc các phương pháp điều trị khác, có thể giúp bác sĩ xác nhận giai đoạn của ung thư. Ngoài ra, bác sĩ có thể thao tác các dụng cụ nhỏ thông qua vết mổ nội soi để thực hiện sinh thiết.
Sinh thiết
Phương pháp phẫu thuật lấy một phần mô nhỏ và kiểm tra trong phòng thí nghiệm để xác định chắc chắn một khối u có phải là ung thư hay không. Trong ung thu buồng trứng, một mảnh mô nhỏ của buồng trứng sẽ được lấy ra và kiểm tra các dấu hiệu ung thư
Trong một số trường hợp, mô buồng trứng có thể được sinh thiết trong quá trình nội soi ổ bụng hoặc đặt kim trực tiếp vào khối u qua da bụng. Thông thường kim sẽ được quan sát qua siêu âm hoặc chụp CT. Điều này chỉ được thực hiện nếu không thể phẫu thuật vì ung thư tiến triển hoặc một số bệnh lý nghiêm trọng khác, do sinh thiết có thể lây lan ung thư.
Nếu bị cổ trướng (chất lỏng tích tụ bên trong bụng), các mẫu chất lỏng cũng có thể được sử dụng để chẩn đoán ung thư. Trong phương pháp này, da bụng được làm tê và một cây kim gắn với một ống tiêm được đưa qua thành bụng vào chất lỏng trong khoang bụng. Chất lỏng được hút vào ống tiêm và sau đó được gửi đi phân tích xem nó có chứa tế bào ung thư hay không.
Xét nghiệm di truyền
Nếu đã được chẩn đoán mắc bệnh ung thư buồng trứng biểu mô, tư vấn di truyền và xét nghiệm di truyền nên được thực hiện để tìm những thay đổi gen di truyền nhất định, ngay cả khi không có tiền sử gia đình mắc bệnh ung thư. Các đột biến phổ biến nhất được tìm thấy là ở gen BRCA1 và BRCA2, nhưng một số bệnh ung thư buồng trứng có liên quan đến đột biến ở các gen khác như ATM, BRIP1, RAD51C/RAD51D, MSH2, MLH1, MSH6 hoặc PMS6.
Điều trị
Điều trị ung thư buồng trứng thường kết hợp giữa phẫu thuật và hóa trị. Các phương pháp điều trị khác có thể được sử dụng trong một số trường hợp nhất định.
Phẫu thuật
Phẫu thuật là phương pháp điều trị chính cho bệnh ung thư buồng trứng, nhằm loại bỏ tất cả các khối ung thư. Một số phương pháp phẫu thuật cắt bỏ buồng trứng bao gồm:
- Phẫu thuật cắt bỏ một bên buồng trứng. Đối với ung thư giai đoạn đầu chưa di căn, phẫu thuật có thể bao gồm cắt bỏ buồng trứng bị ảnh hưởng và ống dẫn trứng của nó. Phương pháp này có thể bảo toàn khả năng sinh sản của phụ nữ.
- Phẫu thuật cắt bỏ cả hai buồng trứng. Nếu ung thư hiện diện ở cả hai buồng trứng, nhưng không có dấu hiệu ung thư khác, bác sĩ có thể đề nghị cắt bỏ cả hai buồng trứng và cả hai ống dẫn trứng. Phương pháp này vẫn giữ cho tử cung còn nguyên vẹn, vì vậy phụ nữ vẫn có thể mang thai bằng cách sử dụng phôi hoặc trứng đông lạnh của chính mình hoặc trứng hiến tặng.
- Phẫu thuật cắt bỏ cả hai buồng trứng và tử cung. Nếu ung thư lan rộng hơn hoặc nếu không có dự định có con, bác sĩ phẫu thuật sẽ cắt bỏ buồng trứng, ống dẫn trứng, tử cung, các hạch bạch huyết gần đó và một phần mô mỡ ở bụng.
- Phẫu thuật ung thư giai đoạn muộn. Nếu ung thư đã tiến triển nặng, bác sĩ có thể đề nghị phẫu thuật để loại bỏ càng nhiều mô ung thư càng tốt. Đôi khi hóa trị được thực hiện trước hoặc sau khi phẫu thuật trong tình huống này.
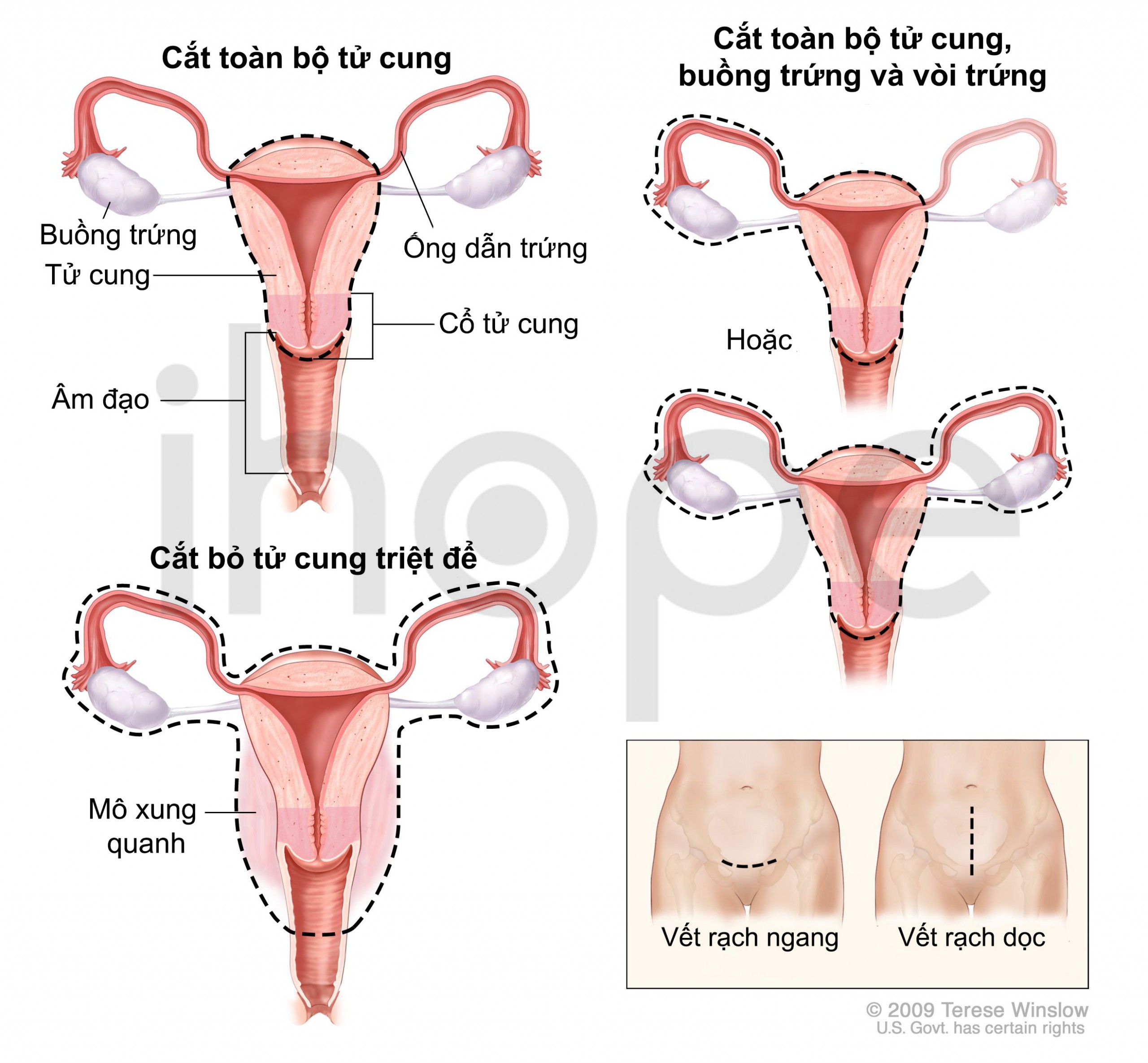
Nguồn: Terese Winslow
Hóa trị
Hóa trị sử dụng hóa chất để tiêu diệt các tế bào phát triển nhanh trong cơ thể, bao gồm cả tế bào ung thư. Thuốc hóa trị có thể được tiêm vào tĩnh mạch hoặc dùng dưới dạng viên nén.
Hóa trị có thể được sử dụng khi:
- Sau phẫu thuật để tiêu diệt các tế bào ung thư còn sót lại.
- Trước phẫu thuật để thu nhỏ khối ung thư, giúp loại bỏ dễ dàng hơn
- Nếu ung thư buồng trứng tái phát trở lại sau khi đã được điều trị.
Hóa trị được thực hiện theo chu kỳ với một thời gian điều trị, sau đó là một thời gian nghỉ ngơi để cơ thể phục hồi. Hầu hết mọi người có 6 chu kỳ hóa trị với mỗi chu kỳ kéo dài 3 tuần.
Hóa trị có thể gây ra một số tác dụng phụ khó chịu như:
- Mệt mỏi
- Yếu ớt
- Ăn không ngon
- Rụng tóc
- Tiêu chảy
- Tăng nguy cơ nhiễm trùng
Hầu hết các tác dụng phụ có thể được kiểm soát bằng một số loại thuốc và chúng sẽ hết sau khi ngưng điều trị.
Xạ trị
Xạ trị sử dụng các chùm bức xạ được định hướng để tiêu diệt các tế bào ung thư.
Phương pháp này không được sử dụng thường xuyên để điều trị ung thư buồng trứng, nhưng đôi khi cũng có thể được sử dụng trong một số trường hợp như:
- Sau khi phẫu thuật ung thư buồng trứng sớm, để tiêu diệt các tế bào ung thư còn sót lại.
- Thu nhỏ khối u và giảm các triệu chứng nếu ung thư buồng trứng đã di căn và không thể chữa khỏi.
Các tác dụng phụ thường gặp của xạ trị bao gồm rát da và mệt mỏi. Tuy nhiên, những tác dụng phụ sẽ hết sau khi ngừng điều trị.
Liệu pháp trúng đích
Liệu pháp trúng đích gồm các loại thuốc thay đổi cách thức hoạt động của tế bào, giúp ngăn chặn ung thư phát triển và lây lan. Không phải tất cả các loại ung thư buồng trứng đều có thể được điều trị bằng các liệu pháp trúng đích.
Có 2 liệu pháp nhắm mục tiêu cho ung thư buồng trứng:
- olaparib (Lynparza)
- niraparib (Zejula)
Những loại thuốc này chỉ phù hợp với một số loại ung thư buồng trứng và có thể được sử dụng nếu ung thư tái phát sau một đợt hóa trị.
Chúng được dùng dưới dạng viên nén hoặc viên nang. Các tác dụng phụ của các liệu pháp nhắm mục tiêu bao gồm:
- Khó thở
- Yếu ớt
- Ăn không ngon
- Tiêu chảy
- Mệt mỏi
Liệu pháp hormone
Liệu pháp hormone sử dụng thuốc để ngăn chặn tác động của hormone estrogen lên các tế bào ung thư buồng trứng. Một số tế bào ung thư buồng trứng sử dụng estrogen để giúp chúng phát triển, do đó, ngăn chặn estrogen có thể giúp kiểm soát ung thư.
Liệu pháp hormone có thể là lựa chọn điều trị cho một số loại ung thư buồng trứng phát triển chậm. Nó cũng có thể được chọn nếu ung thư tái phát sau những lần điều trị ban đầu.
Liệu pháp miễn dịch
Liệu pháp miễn dịch sử dụng hệ miễn dịch để chống lại ung thư. Hệ miễn dịch chống lại bệnh tật của cơ thể có thể không tấn công các tế bào ung thư vì chúng tạo ra các protein giúp chúng ẩn náu khỏi các tế bào miễn dịch. Liệu pháp miễn dịch hoạt động bằng cách can thiệp vào quá trình đó.
Liệu pháp miễn dịch có thể là một lựa chọn để điều trị ung thư buồng trứng trong một số tình huống nhất định.
Dạng di truyền
Hầu hết các trường hợp ung thư buồng trứng không phải do yếu tố di truyền. Những bệnh ung thư này liên quan đến các đột biến soma mắc phải trong quá trình sống của một người và không di truyền.
Khuynh hướng ung thư do đột biến dòng mầm thường được di truyền theo kiểu trội trên nhiễm sắc thể thường, nghĩa là một bản sao của gen bị thay đổi trong mỗi tế bào đủ làm tăng nguy cơ phát triển ung thư của một người. Mặc dù ung thư buồng trứng chỉ xảy ra ở phụ nữ, nhưng gen đột biến có thể được di truyền từ mẹ hoặc cha. Điều quan trọng cần lưu ý là không phải tất cả những người thừa hưởng đột biến này sẽ phát triển ung thư.
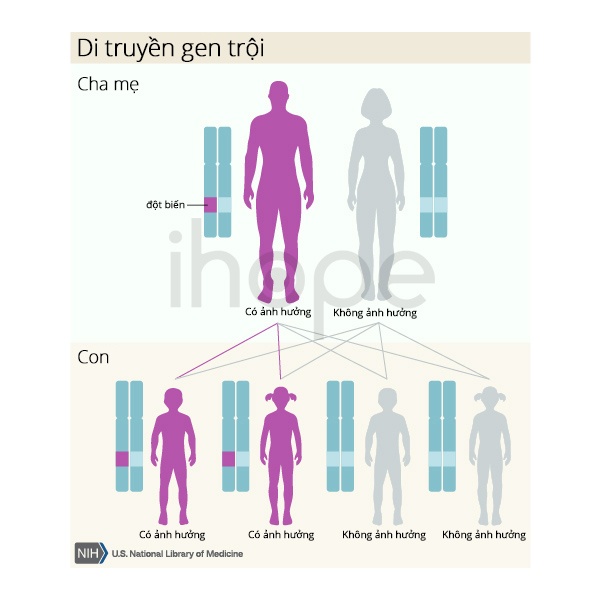
Nguồn: U.S. National Library of Medicine
Trong nhiều trường hợp ung thư buồng trứng có tính di truyền trong gia đình, cơ chế di truyền chưa được xác định rõ ràng.
Phòng ngừa
Chưa có phương pháp nào có thể ngăn ngừa hoàn toàn ung thư buồng trứng phát triển. Một số cách sau đây có thể làm giảm nguy cơ phát triển ung thư buồng trứng.
Tránh các yếu tố nguy cơ
Một số nguy cơ ung thư buồng trứng như tuổi tác hoặc có tiền sử bệnh trong gia đình là những yếu tố không thể thay đổi được, nhưng có thể giảm nhẹ nguy cơ phát triển ung thư bằng cách tránh các yếu tố rủi ro khác, ví dụ, giữ cân nặng hợp lý hoặc không dùng liệu pháp thay thế hormone sau mãn kinh.
Sử dụng thuốc tránh thai
Sử dụng thuốc tránh thai làm giảm nguy cơ phát triển ung thư buồng trứng đối với những phụ nữ có nguy cơ trung bình và người mang đột biến BRCA. Những phụ nữ đã sử dụng thuốc tránh thai từ 5 năm trở lên có nguy cơ phát triển ung thư buồng trứng thấp hơn khoảng 50% so với những phụ nữ không bao giờ sử dụng thuốc tránh thai. Tuy nhiên, thuốc tránh thai có một số rủi ro và tác dụng phụ nghiêm trọng như làm tăng nhẹ nguy cơ ung thư vú, vì vậy cần cân nhắc trước khi dùng.
Phẫu thuật phụ khoa
Cả thắt ống dẫn trứng và cắt bỏ tử cung đều có thể làm giảm nguy cơ phát triển một số loại ung thư buồng trứng, nhưng chỉ nên được thực hiện nếu có lý do hợp lý.
Đối với phụ nữ đã trải qua thời kỳ mãn kinh hoặc gần mãn kinh, một số bác sĩ khuyên nên cắt bỏ buồng trứng cùng với tử cung, ngay cả khi những người này không có yếu tố làm tăng nguy cơ phát triển ung thư buồng trứng. Nếu phụ nữ trên 40 tuổi và định cắt bỏ tử cung, nên thảo luận với bác sĩ về những lợi ích và rủi ro tiềm ẩn.
Các tên gọi khác
- Ung thư buồng trứng
- U buồng trứng ác tính
- Khối u buồng trứng ác tính
- Ung thư biểu mô buồng trứng
References
- Genetic Testing Information. Ovarian cancer. Retrieved October 10, 2021 from https://www.ncbi.nlm.nih.gov/gtr/conditions/C1140680/
- Genetic and Rare Diseases Information Center. Ovarian cancer. Retrieved October 10, 2021 from https://rarediseases.info.nih.gov/diseases/7295/ovarian-cancer
- Catalog of Genes and Diseases from OMIM. OVARIAN CANCER. Retrieved October 10, 2021 from https://omim.org/entry/167000
- U.S National Library of Medicine. Ovarian cancer. Retrieved October 10, 2021 from https://medlineplus.gov/ovariancancer.html
- U.S National Library of Medicine. Ovarian cancer. Retrieved October 10, 2021 from https://medlineplus.gov/genetics/condition/ovarian-cancer/
- Mayo Clinic. Ovarian cancer. Retrieved October 10, 2021 from https://www.mayoclinic.org/diseases-conditions/ovarian-cancer/diagnosis-treatment/drc-20375946
- National Health Service. Overview -Ovarian cancer. Retrieved October 10, 2021 from https://www.nhs.uk/conditions/ovarian-cancer/
- American Cancer Society. Ovarian Cancer. Retrieved October 10, 2021 from https://www.cancer.org/cancer/ovarian-cancer.html
- Centers for Disease Control and Prevention. Basic Information About Ovarian Cancer. Retrieved October 10, 2021 from https://www.cdc.gov/cancer/ovarian/basic_info/screening.htm
- Caner Research Uk. Ovarian cancer. Retrieved October 10, 2021 from https://www.cancerresearchuk.org/about-cancer/ovarian-cancer