Bệnh bạch cầu – Ung thư máu Leukemia
Bệnh bạch cầu là một dạng bệnh ung thư tế bào máu. Bệnh bạch cầu bắt đầu trong các mô tạo máu như tủy xương. Tủy xương tạo ra các tế bào sẽ phát triển thành tế bào bạch cầu, hồng cầu và tiểu cầu. Mỗi loại tế bào máu có nhiệm vụ khác nhau:
- Tế bào bạch cầu giúp cơ thể chống lại nhiễm trùng
- Tế bào hồng cầu cung cấp oxy từ phổi đến các mô và cơ quan
- Tiểu cầu giúp hình thành cục máu đông để cầm máu
Khi bị bệnh bạch cầu, tủy xương tạo ra một số lượng lớn tế bào bất thường, phổ biến nhất là tế bào bạch cầu. Những tế bào bất thường tích tụ trong tủy xương và máu nhiều đến mức lấn át các tế bào máu khỏe mạnh, từ đó khiến các tế bào và máu khó thực hiện công việc của chúng.
Có bốn loại bệnh bạch cầu chính:
- Bệnh bạch cầu lympho cấp tính (Acute Lymphocytic Leukemia – ALL)
- Bệnh bạch cầu dòng tủy cấp tính (Acute Myeloid Leukemia – AML)
- Bệnh bạch cầu lympho mãn tính (Chronic Lymphocytic Leukemia – CLL)
- Bệnh bạch cầu dòng tủy mãn tính (Chronic Myeloid Leukemia – CML)
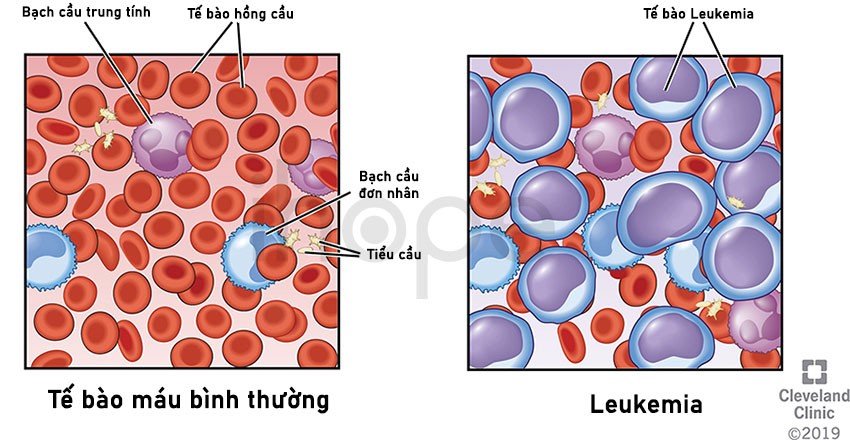
Nguồn: Cleveland Clinic
Biểu hiện lâm sàng
Bệnh bạch cầu có một số biểu hiện tương tự với các bệnh phổ biến và ít nghiêm trọng hơn. Do đó, cần xét nghiệm máu và tủy xương để chẩn đoán chính xác.
Triệu chứng tùy thuộc vào loại bệnh bạch cầu. Các dấu hiệu và triệu chứng bệnh phổ biến bao gồm:
- Mệt mỏi dai dẳng, suy nhược
- Khó thở khi hoạt động mạnh
- Sốt hoặc đổ mồ hôi vào ban đêm
- Dễ chảy máu hoặc bầm tím
- Nhiễm trùng thường xuyên
- Đau nhức xương, khớp
- Xuất hiện đốm đỏ nhỏ trên da (đốm xuất huyết)
Người mắc bệnh bạch cầu loại CLL hoặc CML có thể không biểu hiện bất kỳ triệu chứng nào. Họ phát hiện bệnh sau khi làm xét nghiệm máu kiểm tra sức khỏe định kỳ thấy số lượng tế bào lympho tăng lên.
Độ phổ biến
Tại Hoa Kỳ, mỗi năm có khoảng 14/100.000 người mắc bệnh, chiếm 3,5% tổng số ca ung thư mới.
Mọi lứa tuổi đều có thể mắc bệnh bạch cầu, phần lớn trong độ tuổi 65–74. Bệnh phổ biến với nam giới hơn phụ nữ giới. Người lớn thường mắc AML và CLL, trong khi trẻ em hay bị ALL.
Nguyên nhân
Hiện nay, nguyên nhân chính xác gây ra bệnh bạch cầu vẫn chưa rõ ràng. Người ta cho rằng bệnh bạch cầu do đột biến gen hoặc ADN của tế bào máu. Bình thường, ADN kiểm soát quá trình phân chia và loại bỏ tế bào theo chu trình đã thiết lập sẵn. Đối với bệnh bạch cầu, tế bào máu đột biến phát triển mất kiểm soát. Sau một thời gian, lượng tế bào bất thường có thể lấn át tế bào bình thường trong tủy xương.
Tốc độ tiến triển và cách tế bào đột biến thay thế tế bào bình thường khác nhau ở từng loại bệnh bạch cầu.
Bệnh bạch cầu lympho cấp tính (ALL) và bạch cầu dòng tủy cấp tính (AML): tế bào bất thường mất chức năng và chiếm phần lớn tế bào trong tủy, do đó số lượng tế bào bình thường giảm sút. Điều này làm giảm số lượng hồng cầu (thiếu máu), giảm số lượng tiểu cầu (tăng nguy cơ chảy máu) và giảm số lượng bạch cầu trung tính (tăng nguy cơ nhiễm trùng).
Bệnh bạch cầu dòng tủy mãn tính (CML): tế bào bạch cầu đột biến tạo ra tế bào máu có chức năng gần giống tế bào bình thường. Tuy nhiên, số lượng hồng cầu giảm, dẫn đến tình trạng thiếu máu. Số lượng tế bào bạch cầu và tiểu cầu liên tục tăng. Nếu không được điều trị, số lượng tế bào bạch cầu có thể tăng cao, từ đó làm chậm lưu lượng máu khiến tình trạng thiếu máu nghiêm trọng hơn.
Bệnh bạch cầu lympho mãn tính (CLL): tế bào bạch cầu đột biến tạo ra quá nhiều tế bào lympho không có chức năng. Chúng thay thế tế bào bình thường và hạch bạch huyết làm suy yếu hệ thống miễn dịch người bệnh. Ngoài ra, chúng làm giảm số lượng tế bào máu bình thường, dẫn đến giảm số lượng hồng cầu (thiếu máu), giảm số lượng tiểu cầu (tăng nguy cơ chảy máu) và giảm số lượng bạch cầu trung tính (tăng nguy cơ nhiễm trùng).
Bệnh nhân CLL có thể mắc bệnh lâu ngày không tiến triển hoặc có những thay đổi nhỏ không ảnh hưởng đến sức khỏe chung và không cần điều trị trong thời gian dài. Những bệnh nhân khác cần điều trị ngay sau khi chẩn đoán.
Yếu tố nguy cơ phát triển một số loại bệnh bạch cầu, bao gồm:
- Đã từng điều trị ung thư bằng hóa trị, xạ trị
- Rối loạn di truyền (hội chứng Down và các bệnh di truyền khác)
- Hút thuốc lá (tăng nguy cơ mắc AML)
- Tiếp xúc nhiều với Benzen
Chẩn đoán
Bệnh bạch cầu thường được phát hiện khi người bệnh làm xét nghiệm máu định kỳ hoặc chẩn đoán bệnh lý khác. Nếu có dấu hiệu bất thường trong xét nghiệm máu, người bệnh cần thực hiện các kiểm tra sau:
- Khám sức khỏe: để kiểm tra sắc thái da, gan, hạch bạch huyết, lá lách.
- Xét nghiệm tủy xương: sinh thiết tủy xương rồi đưa vào phòng thí nghiệm phân tích tìm tế bào bạch cầu bất thường và xác định phương pháp điều trị phù hợp.
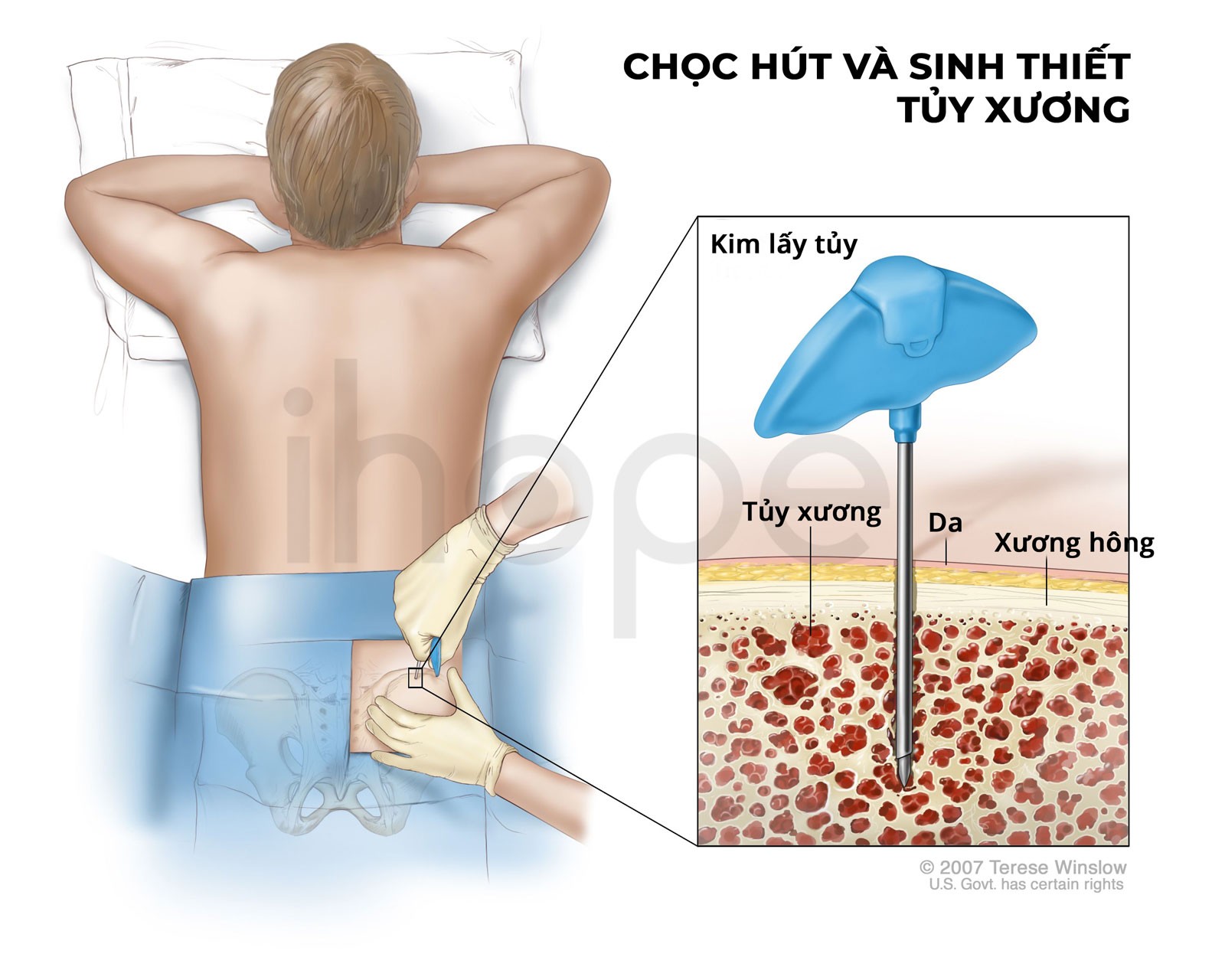
Nguồn: Terese Winslow LLC
Điều trị
Phương pháp điều trị bệnh bạch cầu phụ thuộc vào loại bệnh, độ tuổi và sức khỏe tổng thể của người bệnh. Một số phương pháp điều trị phổ biến, bao gồm:
- Hóa trị liệu. Liệu pháp điều trị chính, sử dụng hóa chất để tiêu diệt tế bào bạch cầu đột biến.
- Liệu pháp trúng đích. Sử dụng thuốc nhắm mục tiêu vào điểm bất thường trong tế bào ung thư và tiêu diệt chúng. Sau đó, xét nghiệm kiểm tra tế bào bạch cầu để xem xét liệu rằng liệu pháp nhắm mục tiêu có hiệu quả hay không.
- Xạ trị. Sử dụng tia X hoặc chùm tia có năng lượng cao làm tổn thương tế bào bạch cầu, ngăn chặn chúng phát triển. Ngoài ra, trước khi cấy ghép tủy xương, bệnh nhân sẽ được xạ trị liều cao phá hủy tủy xương sản sinh tế bào bất thường.
- Ghép tủy (cấy ghép tế bào gốc). Dùng tế bào gốc khỏe mạnh thay thế tế bào đột biến, giúp tái tạo tủy xương khỏe mạnh. Tế bào gốc khỏe mạnh có thể lấy từ cơ thể người bệnh hoặc từ người hiến tặng.
- Liệu pháp miễn dịch. Sử dụng hệ miễn dich để chống lại ung thư. Tế bào miễn dịch không tấn công trực tiếp vào tế bào ung thư mà nhắm vào quá trình sản xuất protein lẩn trốn hệ miễn dịch. Một số phương pháp điều trị chuyên biệt, như tế bào lympho T chứa thụ thể kháng nguyên dạng khảm (CAR-T), lấy tế bào T trong cơ thể, điều chỉnh và truyền trở lại vào cơ thể.
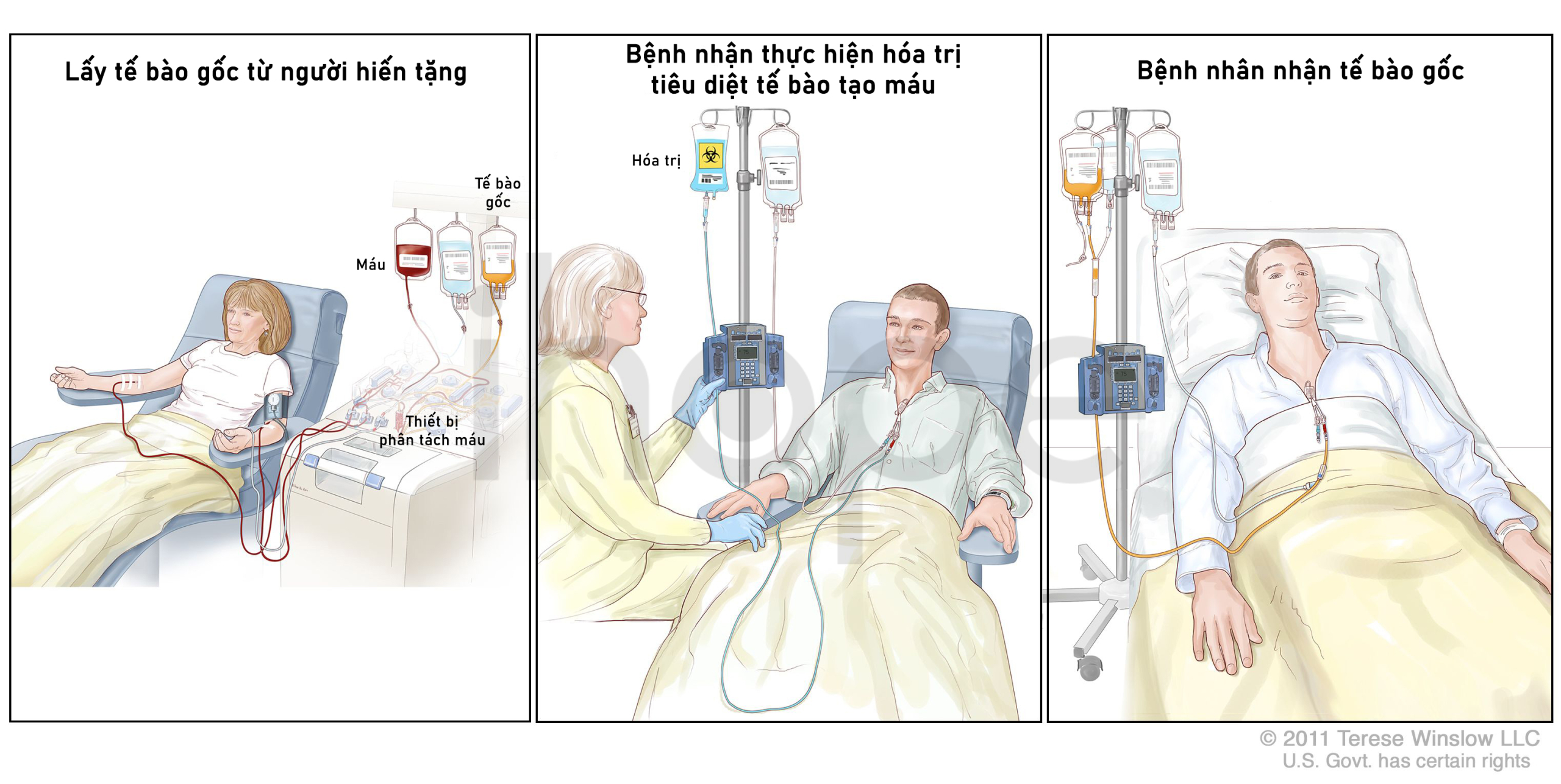
Nguồn: National Cancer Institute
Dạng di truyền
Bệnh bạch cầu di truyền nhưng không phổ biến. Một người mắc bệnh nhưng không có nghĩa là mọi người trong gia đình sẽ mắc bệnh. Thực tế, nhiều trường hợp, người bệnh không có tiền sử bệnh trong gia đình của họ.
Phòng ngừa
Bệnh bạch cầu không có rủi ro rõ rệt để phòng tránh. Do đó, mỗi người nên đi kiểm tra sức khỏe định kỳ để tầm soát và phát hiện bệnh sớm, đặc biệt những người thường xuyên tiếp xúc với chất độc.
Các tên gọi khác
- Leukemia
References
- U.S National Library of Medicine. Leukemia. Retrieved June 7, 2022 from https://medlineplus.gov/leukemia.html
- Leukemia & Lymphoma Society. Understanding leukemia. Retrieved June 7, 2022 from https://www.lls.org/sites/default/files/file_assets/PS70_UnderstandingLeukemia_Eng_4_15reprint.pdf
- Mayo Foundation for Medical Education and Research (MFMER). Leukemia. Retrieved June 7, 2022 from https://www.mayoclinic.org/diseases-conditions/leukemia/symptoms-causes/syc-20374373
- Leukemia. American Society of Hematology. Retrieved June 7, 2022 from https://www.hematology.org/education/patients/blood-cancers/leukemia
- Cleveland Clinic. Leukemia. Retrieved June 7, 2022 from https://my.clevelandclinic.org/health/diseases/4365-leukemia
- American Cancer Society. Leukemia. Retrieved June 7, 2022 from https://www.cancer.org/cancer/leukemia.html
- Nemours Kids Health. Leukemia. Retrieved June 7, 2022 from https://kidshealth.org/en/parents/cancer-leukemia.html
- Nemours Kids Health. Acute Lymphoblastic Leukemia (ALL). Retrieved June 7, 2022 from https://kidshealth.org/en/parents/all.html
- Nemours Kids Health.Acute Myeloid Leukemia (AML). Retrieved June 7, 2022 from https://kidshealth.org/en/parents/aml.html
- Nemours Kids Health.Chronic Myelogenous Leukemia (CML). Retrieved June 7, 2022 from https://kidshealth.org/en/parents/cml.html Nemours Kids Health.Chronic Myelogenous Leukemia (CML). Retrieved January 1, 2022 from https://kidshealth.org/en/parents/cml.html
- Nemours Kids Health.Juvenile Myelomonocytic Leukemia (JMML). Retrieved June 7, 2022 from https://kidshealth.org/en/parents/jmml.html
- Cincinnati Children's. Leukemia. Retrieved June 7, 2022 from https://www.cincinnatichildrens.org/health/l/leukemia