Bệnh bạch cầu dòng tủy cấp tính (AML)
Bệnh bạch cầu dòng tủy cấp tính (Acute Myeloid Leukemia – AML) là loại bệnh bạch cầu hay ung thư máu thường gặp trên người trưởng thành. Nếu không được điều trị kịp thời, bệnh nhanh chóng diễn tiến nghiêm trọng hơn trong thời gian ngắn. Tủy xương của người bệnh tạo ra nguyên bào tủy (myeloblast), hồng cầu hoặc tiểu cầu bất thường. Các tế bào bất thường lấn át tế bào khỏe mạnh, dẫn đến nhiễm trùng, thiếu máu và dễ chảy máu. Chúng cũng có thể lan ra ngoài máu đến các bộ phận khác của cơ thể.
Bệnh bạch cầu cấp tính dòng tủy (Acute Promyelocytic Leukemia – APL) là loại bênh phụ duy nhất của bệnh bạch cầu dòng tủy cấp tính do đột biến chuyển đoạn giữa nhiễm sắc thể số 15 và nhiễm sắc thể số 17.
Biểu hiện lâm sàng
Một số dấu hiệu và triệu chứng bệnh bạch cầu dòng tủy cấp tính bao gồm:
- Sốt
- Khó thở
- Da nhợt nhạt, mệt mỏi
- Ớn lạnh
- Chán ăn, giảm cân
- Đau xương hoặc khớp
- Sưng hạch bạch huyết
- Dễ chảy máu và bầm tím
- Xuất huyết dưới da
Triệu chứng phổ biến của APL là chảy máu, dẫn đến giảm số lượng tiểu cầu và thiếu hụt các yếu tố đông máu.
Độ phổ biến
Bệnh bạch cầu dòng tủy cấp tính chiếm 1/3 tổng số bệnh nhân ung thư máu. Bệnh thường gặp trên người lớn, tỉ lệ nam giới mắc bệnh cao hơn nữ giới. Trẻ em cũng có nguy cơ mắc bệnh, khoảng 1/4 trẻ chẩn đoán bệnh bạch cầu AML.
Nguyên nhân
Tế bào gốc máu là thành phần của tủy xương. Chúng phát triển thành tế bào máu bao gồm: tế bào hồng cầu, tế bào bạch cầu và tiểu cầu. Tế bào bạch cầu tiếp tục phân chia thành tế bào tủy và tế bào lympho.
Đối với người mắc bệnh bạch cầu dòng tủy cấp tính, tế bào tủy đột biến tạo thành tế bào bạch cầu chưa trưởng thành (nguyên bào tủy). Chúng tiếp tục phân chia mất kiểm soát làm gián đoạn quá trình hình thành tế bào bình thường. Các tế bào bất thường tích tụ ở xương, sau đó di chuyển vào máu rồi đi đến các bộ phận khác trên cơ thể.
Những yếu tố nguy cơ trên người lớn:
- Mắc bệnh về máu như bệnh đa hồng cầu, tăng tiểu cầu bản chất và loạn sản tủy
- Tiếp xúc nhiều với hóa chất độc hại (benzen)
- Hút thuốc lá
- Thuốc hóa trị liệu, bao gồm etoposide và thuốc có tác nhân alkyl hóa
- Hệ miễn dịch yếu do cấy ghép nội tạng
Những yếu tố nguy cơ trên trẻ nhỏ:
- Thai nhi tiếp xúc gián tiếp với rượu hoặc khói thuốc lá
- Tiền sử mắc bệnh về máu (thiếu máu Fanconi)
- Bệnh di truyền (hội chứng Down, hội chứng Klinefelter)
- Đã từng sử dụng thuốc điều trị ung thư hoặc xạ trị
Đối với người bệnh bạch cầu dòng tủy cấp tính APL, chuyển vị giữa nhiễm sắc thể 15 và nhiễm sắc thể 17 tạo ra gen đột biến PML-RARA. Gen này phát tín hiệu ngăn không cho promyelocyte (một loại tế bào bạch cầu) trưởng thành, dẫn đến chảy máu nghiêm trọng.
Chẩn đoán
Trước tiên, bác sĩ tiến hành kiểm tra các dấu hiệu sức khỏe chung như cục u hạch, vết bầm tím, nốt đỏ do xuất huyết, thói quen sinh hoạt hằng ngày, các phương pháp điều trị thực hiện trước đó.
Xét nghiệm máu
Công thức máu toàn phần (CBC): xét nghiệm đánh giá các tế bào lưu thông trong máu. Người bệnh bạch cầu dòng tủy cấp tính thường có bạch cầu tăng, hồng cầu đủ và tiểu cầu giảm.
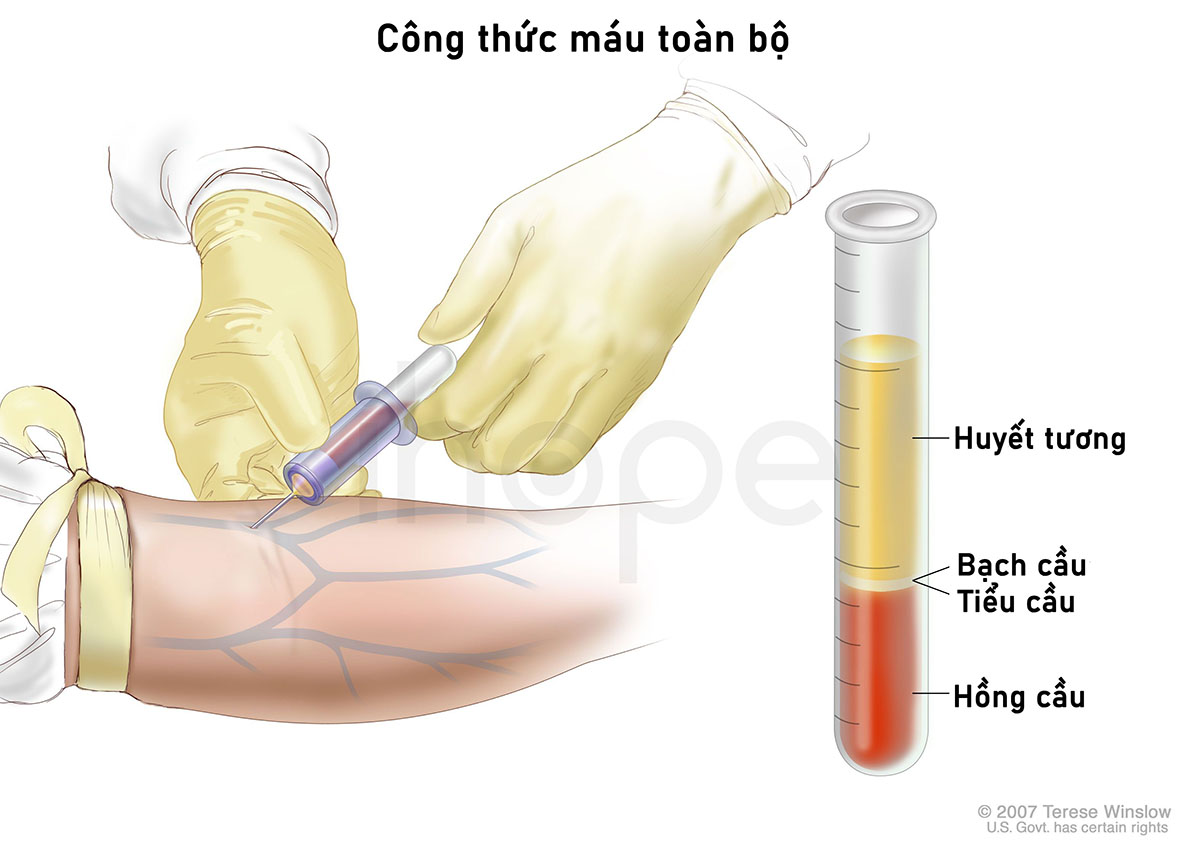
Nguồn: Terese Winslow
Dấu hiệu khác của bệnh bạch cầu cấp dòng tủy: bạch cầu giảm do tăng sinh tế bào máu non chưa trưởng thành trong tủy xương làm gián đoạn quá trình phát triển của tế bào máu bình thường (blast).
Phết máu ngoại vi: kiểm tra tế bào blast, số lượng và các loại bạch cầu, số lượng tiểu cầu, những thay đổi về hình dạng tế bào máu.
Xét nghiệm sinh hóa máu và đông máu: đo nồng độ hay hoạt độ của một số chất trong máu. Xét nghiệm này không dùng để chẩn đoán bệnh, mà dùng đánh giá chức năng của các cơ quan trong cơ thể (gan, thận), vấn đề đông máu.
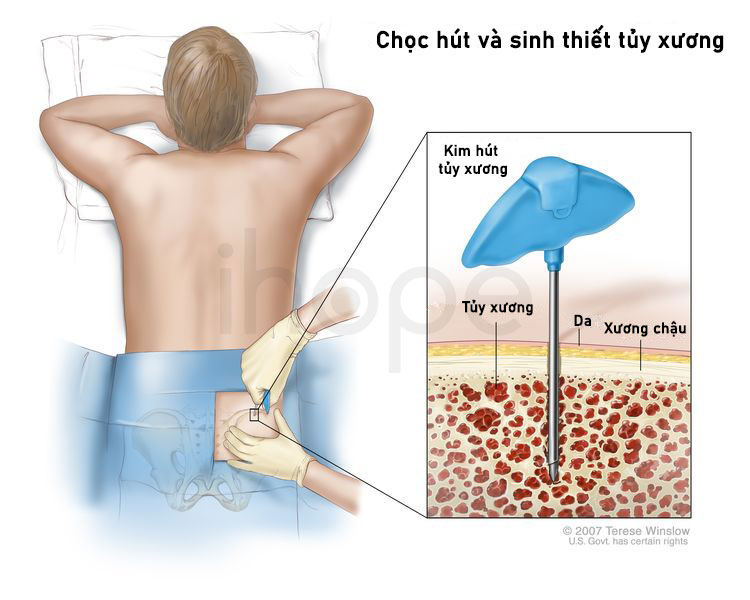
Chọc hút và sinh thiết tủy xương
Thông thường, hai xét nghiệm này được thực hiện cùng một lúc. Mẫu tủy xương lấy ở phần sau xương chậu. Nếu chỉ thực hiện chọc hút tủy xương thì có thể lấy ở xương ngực. Xét nghiệm chẩn đoán bệnh bạch cầu, có thể lập lại sau đó để theo dõi hiệu quả điều trị.
Nguồn: National Cancer Institute
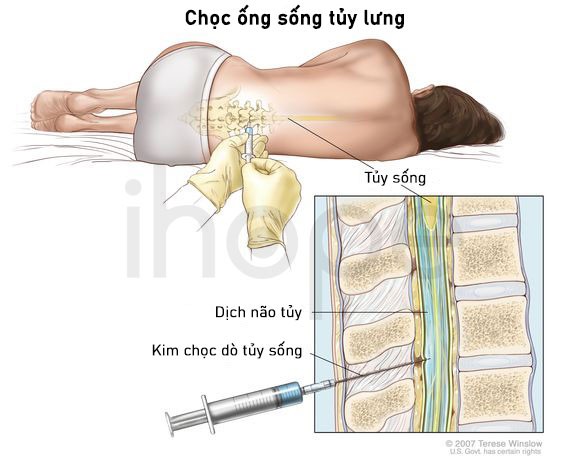
Chọc dò tủy sống
Chọc dò tủy sống để lấy dịch não tủy (một chất lỏng trong suốt, mang chất dinh dưỡng và “đệm” vào não cùng tủy sống) bằng một loại kim đặc biệt xuyên qua da vào trong ống tủy. Xét nghiệm nhằm mục đích xác định xem ung thư đã lan đến khu vực này hay chưa.
Nguồn: National Cancer Institute
Đếm tế bào dòng chảy và hóa mô miễn dịch
Xử lý mẫu máu hoặc mẫu dịch hút tủy xương bằng kháng thể. Sau đó mẫu được quan sát dưới kính hiển vi (đối với kỹ thuật hóa mô miễn dịch) hoặc sử dụng thiết bị chuyên dụng (đối với kỹ thuật đếm tế bào dòng chảy) để xem kháng thể có liên kết với chúng hay không, từ đó xác định kiểu miễn dịch - phân loại tế bào bệnh bạch cầu theo kháng nguyên trên bề mặt. Các tế bào bệnh bạch cầu có các kháng nguyên khác nhau tùy thuộc vào mức độ trưởng thành và loại tế bào gốc của chúng. Kết quả xét nghiệm này còn giúp phân loại bệnh bạch cầu dòng tủy cấp tính.
Điều trị
Bệnh bạch cầu dòng tủy cấp tính là bệnh ung thư phát triển nhanh. Nó có thể nhanh chóng lan ra khắp cơ thể (lá lách, da, hạch bạch huyết, gan, hệ thần kinh trung ương). Do đó, người bệnh cần được điều trị kịp thời nhằm giảm biến chứng bệnh. Điều trị bệnh bạch cầu dòng tủy cấp tính gồm hai giai đoạn:
- Điều trị cảm ứng: tiêu diệt tế bào bạch cầu đột biến trong máu và tủy xương
- Điều trị củng cố: tiêu diệt tế bào bạch cầu đột biến còn sót lại, không hoạt động nhưng có thể gây tái phát
Quá trình điều trị gây ra tác dụng phụ, như suy tủy (giảm số lượng tế bào máu), do đó bệnh nhân cần được hỗ trợ chăm sóc sau điều trị:
- Truyền hồng cầu và tiểu cầu
- Sử dụng thuốc kháng sinh và thuốc chống nấm điều trị nhiễm trùng
Năm phương pháp điều trị thường áp dụng:
Hóa trị
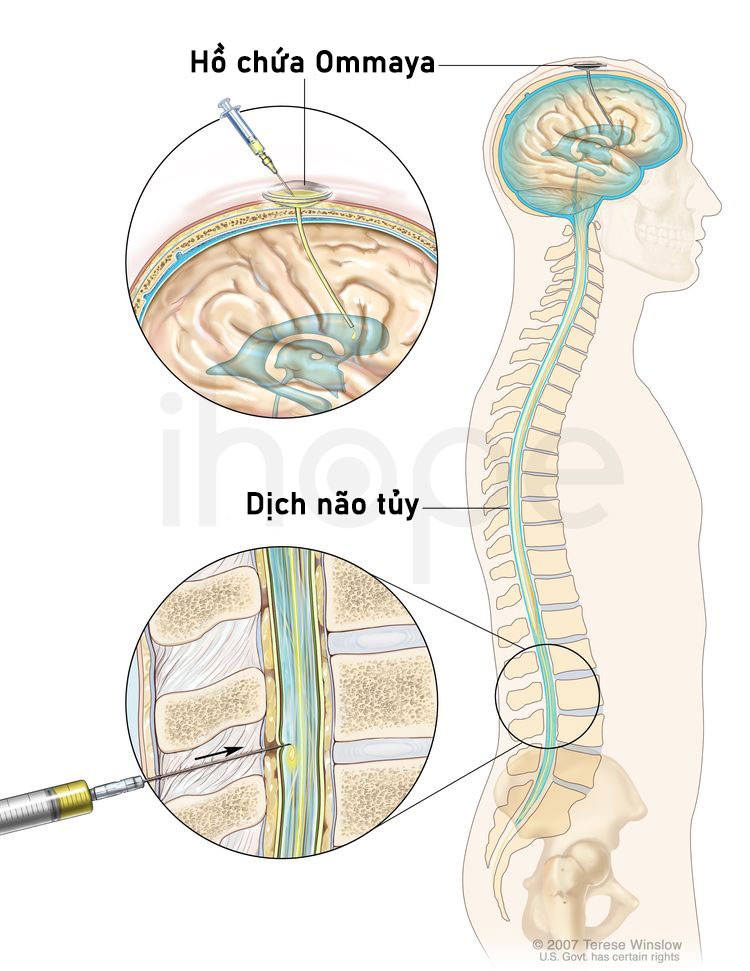
Hóa trị sử dụng thuốc ngăn chặn quá trình phát triển của tế bào ung thư, bằng cách giết chết tế bào hoặc ngăn chặn chúng phân chia. Thuốc được đưa vào cơ thể bằng đường uống hoặc tiêm vào tĩnh mạch hoặc cơ. Sau đó, thuốc đi vào máu, tiếp cận tế bào ung thư khắp cơ thể (hóa trị toàn thân). Khi thuốc được đưa trực tiếp vào dịch não tủy (hóa trị trong tủy) của một cơ quan hoặc một khoang cơ thể như bụng, thuốc chủ yếu ảnh hưởng đến tế bào ung thư tại khu vực đó (hóa trị vùng). Nếu ung thư ở người lớn đã di căn đến não và tủy sống, áp dụng phương pháo hóa trị trong da. Hóa trị kết hợp sử dụng nhiều hơn một loại thuốc chống ung thư.
Phương pháp hóa trị được thực hiện phụ thuộc vào loại bệnh và tiên lượng bệnh.
Nguồn: National Cancer Institute
Xạ trị
Xạ trị sử dụng tia X năng lượng cao hoặc các loại bức xạ khác để tiêu diệt tế bào ung thư hoặc ngăn không cho chúng phát triển. Xạ trị bên ngoài sử dụng một thiết bị bên ngoài cơ thể đưa bức xạ đến vùng cơ thể bị ung thư. Chiếu xạ toàn bộ cơ thể đưa bức xạ đến toàn bộ cơ thể. Xạ trị còn được sử dụng cho trường hợp chuẩn bị cấy ghép tế bào gốc khi bệnh bạch cầu tái phát
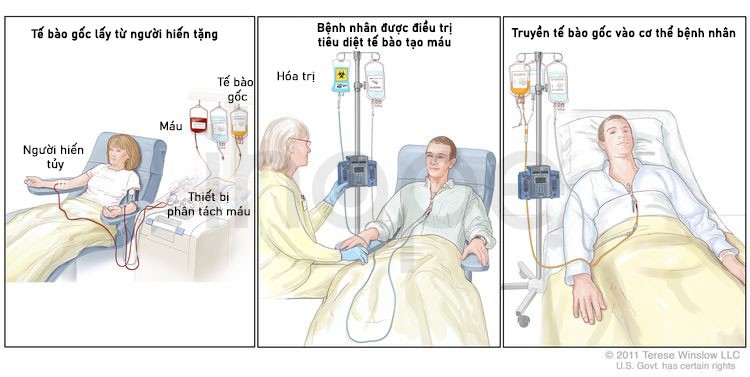
Hóa trị và cấy ghép tế bào gốc
Hóa trị tiêu diệt tế bào ung thư, đồng thời cũng loại trừ luôn các tế bào khỏe mạnh. Ghép tế bào gốc là phương pháp điều trị nhằm thay thế tế bào tạo máu. Tế bào gốc (tế bào máu chưa trưởng thành) lấy từ máu hoặc tủy xương của bệnh nhân hoặc người hiến tặng, sau đó được đông lạnh và lưu trữ. Sau khi bệnh nhân hoàn thành hóa trị hoặc xạ trị toàn bộ cơ thể, tế bào gốc lưu trữ được truyền lại cho bệnh nhân. Chúng sẽ phát triển thành các tế bào máu bình thường.
Nguồn: National Cancer Institute
Liệu pháp trúng đích
Liệu pháp trúng đích sử dụng thuốc hoặc các chất khác nhằm xác định và tấn công tế bào ung thư. Liệu pháp trúng đích thường ít gây hại cho các tế bào bình thường hơn so với hóa trị hoặc xạ trị.
Một số liệu pháp trúng đích như sau:
Kháng thể đơn dòng: là protein nhân tạo có trong hệ thống miễn dịch. Kháng thể này gắn vào mục tiêu cụ thể trên tế bào ung thư hoặc tế bào giúp tế bào ung thư phát triển. Chúng ngăn chặn quá trình phát triển và tiêu diệt tế bào ung thư hoặc ngăn tế bào ung thư lây lan. Kháng thể đơn dòng đưa vào cơ thể người bệnh bằng đường tiêm. Chúng có thể dùng đơn lẻ hoặc kết hợp với loại thuốc khác. Ví dụ như Gemtuzumab ozogamicin là thuốc kết hợp kháng thể sử dụng điều trị bệnh nhân mới được chẩn đoán hoặc tái phát. Nó chứa một kháng thể đơn dòng liên kết với CD33 có trên một số tế bào bệnh bạch cầu.
Liệu pháp trúng đích khác:
- Midostaurin: chất ức chế protein kinase sử dụng kết hợp hóa trị dùng cho bệnh nhân mới được chẩn đoán mắc bệnh bạch cầu dòng tủy cấp tính do đột biến gen FLT3.
- Gilteritinib: chất ức chế tyrosine kinase sử dụng cho bệnh nhân mang đột biến gen FLT3 tái phát hoặc không thuyên giảm.
- Glasdegib, ivosidenib, và allowsidenib: sử dụng điều trị không tăng liều trên bệnh nhân cao tuổi hoặc không đáp ứng điều trị tiêu chuẩn.
Các loại thuốc khác
Arsenic trioxide và all-trans retinoic acid (ATRA) là loại thuốc chống ung thư có tác dụng tiêu diệt, ngăn tế bào bệnh bạch cầu phân chia hoặc giúp tế bào bệnh bạch cầu trưởng thành thành tế bào bạch cầu. Chúng thường dùng điều trị cho bệnh nhân APL.
Dạng di truyền
Bệnh bạch cầu dòng tủy cấp tính không di truyền. Tuy nhiên, nếu tiền sử gia đình có người bệnh sẽ làm tăng nguy cơ mắc bệnh ở thế hệ sau.
Phòng ngừa
Hiện nay chưa có phương pháp phòng ngừa bệnh bạch cầu dòng tủy cấp tính. Những người có yếu tố nguy cơ cao gây bệnh nên thường xuyên tầm soát định kỳ hàng năm bằng xét nghiệm công thức máu toàn phần.
Các tên gọi khác
- Acute myelogenous leukemia
- Acute nonlymphocytic leukemia
- Acute myelocytic leukemia
- Acute granulocytic leukemia
- Acute promyelocytic leukemia
References
- U.S National Library of Medicine. Acute Myeloid Leukemia. Retrieved June 8, 2022 from https://medlineplus.gov/acutemyeloidleukemia.html
- Mayo Foundation for Medical Education and Research (MFMER). Acute Myeloid Leukemia. Retrieved June 8, 2022 from https://www.mayoclinic.org/diseases-conditions/acute-myelogenous-leukemia/symptoms-causes/syc-20369109
- National Cancer Institute. General Information about Adult Acute Myeloid Leukemia. Retrieved June 8, 2022 from https://www.cancer.gov/types/leukemia/patient/adult-aml-treatment-pdq
- American Cancer Society. What Is Acute Myeloid Leukemia? Retrieved June 8, 2022 from https://www.cancer.org/cancer/acute-myeloid-leukemia/about/what-is-aml.html
- American Cancer Society. How Is Acute Myeloid Leukemia Diagnosed? Retrieved June 8, 2022 from https://www.cancer.org/cancer/acute-myeloid-leukemia/detection-diagnosis-staging/how-diagnosed.html
- American Cancer Society. Can Acute Myeloid Leukemia Be Prevented? Retrieved June 8, 2022 from https://www.cancer.org/cancer/acute-myeloid-leukemia/causes-risks-prevention/prevention.html
- American Cancer Society. What Are the Risk Factors for Acute Myeloid Leukemia? Retrieved June 8, 2022 from https://www.cancer.org/cancer/acute-myeloid-leukemia/causes-risks-prevention/risk-factors.html
- U.S National Library of Medicine. Bone Marrow Transplantation. Retrieved June 8, 2022 from https://medlineplus.gov/bonemarrowtransplantation.html
- U.S National Library of Medicine. Acute myeloid leukemia - adult. Retrieved June 8, 2022 from https://medlineplus.gov/ency/article/000542.htm
- U.S National Library of Medicine. Acute myeloid leukemia (AML) - children. Retrieved June 8, 2022 from https://medlineplus.gov/ency/article/007656.htm
- Cleveland Clinic. Acute Myeloid Leukemia (AML). Retrieved June 8, 2022 from https://my.clevelandclinic.org/health/diseases/6212-acute-myeloid-leukemia-aml
- Leukemia & Lymphoma Society. Acute Promyelocytic Leukemia Facts. Retrieved June 8, 2022 from https://www.lls.org/sites/default/files/National/USA/Pdf/Publications/APL_FactSheet_10_15FINAL.pdf