Dị tật hở thành bụng sơ sinh
Hở thành bụng (gastroschisis) là dị tật bẩm sinh khiến nội tạng của trẻ sơ sinh (bao gồm dạ dày, ruột già hoặc ruột non) thoát ra khỏi cơ thể thông qua một lỗ nhỏ. Lỗ này có kích thước từ 2–5cm xuất hiện cạnh rốn của bé. Bất thường xảy ra trong giai đoạn sớm của thai kỳ.
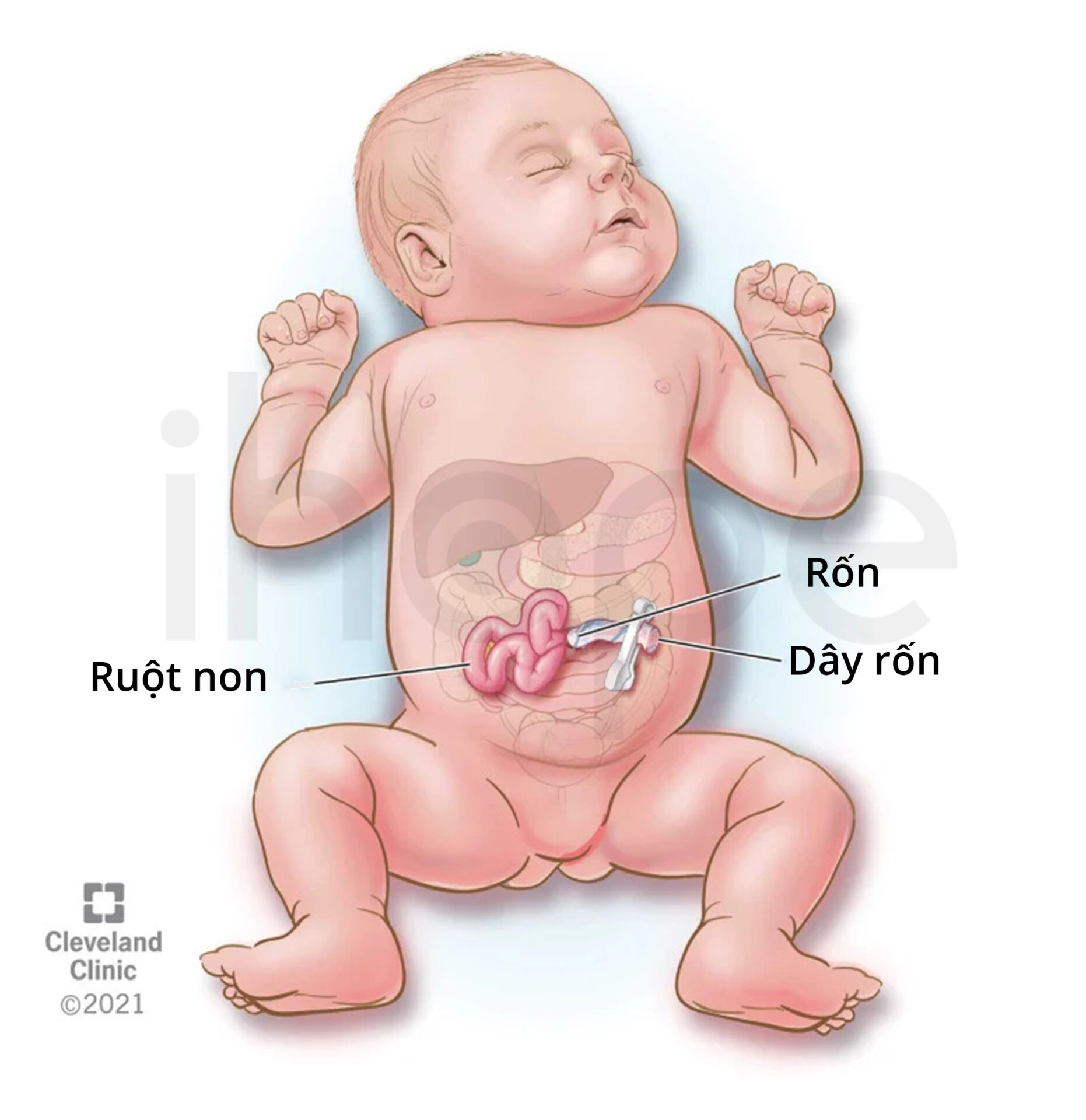
Nguồn: Cleveland Clinic
Khác với dị tật thoát vị cuống rốn (omphalocele), phần nội tạng bị lộ ra ngoài không có màng ngăn bao phủ. Do đó, chúng tiếp xúc trực tiếp với nước ối gây kích ứng và sưng.
Tỉ lệ bị hở thành bụng khoảng 1/4000 trẻ sơ sinh và đang có xu hướng gia tăng trên toàn thế giới. Đối với mang thai đơn, thai phụ dưới 20 tuổi, hoặc người gốc Tây Ban Nha, tỉ lệ mắc dị tật cao hơn.
Dị tật hở thành bụng có thể kèm theo một số vấn đề khác trong thai kỳ hoặc sức khỏe của bé như sau:
- Sinh non: tỉ lệ sinh non với thai nhi bình thường là khoảng 6%, tuy nhiên, tỉ lệ này tăng đến 28% khi thai nhi mắc chứng hở thành bụng.
- Teo ruột: khoảng 10% trẻ sơ sinh mắc hở thành bụng phát triển chứng hẹp (teo) đường tiêu hóa, đặc biệt là hẹp hỗng tràng hoặc hồi tràng. Bất thường này khiến thức ăn và phân không thể di chuyển trong ruột.
- Hội chứng ruột ngắn (short bowel syndrome): trong một số trường hợp, trẻ bị thiếu một đoạn ruột dẫn đến giảm hiệu quả hấp thu các chất dinh dưỡng từ thức ăn. Nguyên nhân có thể do hiện tượng đóng lỗ hở thành bụng (closing gastroschisis). Bất thường này xảy ra trong giai đoạn trước sinh, lỗ hở dần thu hẹp kích thước làm cắt giảm lưu lượng máu đến phần mô ruột bên ngoài. Từ đó, trẻ bị teo ruột hoặc mất ruột với nhiều mức độ khác nhau.
Nguyên nhân và biểu hiện
Nguyên nhân
Nguyên nhân gây ra hở thành bụng vẫn chưa được xác định. Dị tật này là hậu quả của những bất thường trong quá trình hình thành và phát triển thành bụng thuộc giai đoạn phôi.
Người ta nhận thấy một số yếu tố làm tăng nguy cơ khởi phát dị tật hở thành bụng bao gồm:
- Thai phụ tiếp xúc khói thuốc hoặc hút thuốc lá
- Sử dụng rượu bia, chất kích thích khi mang thai
- Phơi nhiễm với những chất độc hại như chất gây ung thư (nitrosamine), thuốc diệt cỏ (atrazine)
- Thuốc ức chế cyclooxygenase (aspirin và ibuprofen)
- Thuốc thông mũi (pseudoephedrine và phenylpropanolamine)
Biểu hiện
Dị tật này không gây bất kỳ biểu hiện nào cho mẹ. Tuy nhiên, bác sĩ có thể phát hiện một số bất thường khi siêu âm:
- Dạ dày, ruột già hoặc ruột non nằm ngoài cơ thể bé
- Sưng, xoắn ruột
- Thân nhiệt của bé thấp
Chẩn đoán
Hở thành bụng thường được phát hiện ngay sau sinh hoặc trong giai đoạn mang thai (từ tuần thứ 18 đến 20) bằng các xét nghiệm tiền sản định kỳ, bao gồm:
- Siêu âm: cung cấp hình ảnh chi tiết các mô mềm bên trong cơ thể giúp bác sĩ nhận thấy bất thường của bé
- Xét nghiệm máu: kiểm tra nồng độ các chất trong máu mẹ bao gồm cả alpha-fetoprotein (AFP). Nồng độ AFC cao trong giai đoạn 18 đến 22 tuần của thai kỳ là dấu hiệu của hở thành bụng
- Chụp cộng hưởng từ (MRI): xét nghiệm hình ảnh chi tiết và chính xác hơn nhằm nâng cao hiệu quả chẩn đoán
Chăm sóc và điều trị
Hở thành bụng có thể phát hiện trong thai kỳ bằng siêu âm, tuy nhiên, quá trình điều trị chỉ có thể thực hiện khi bé được sinh ra. Do đó, trẻ bị dị tật cần được theo dõi và kiểm soát từ trong bụng mẹ.
Theo dõi trong thai kỳ
Thai nhi hở thành bụng cần được theo dõi quá trình phát triển do khoảng 60% số trường hợp mắc dị tật bị hạn chế tăng trưởng. Tỉ lệ bất thường nhiễm sắc thể của những trẻ này không bị ảnh hưởng. Tuy nhiên, trường hợp xuất hiện các khiếm khuyết khác ngoài ruột làm tăng nguy cơ đột biến nhiễm sắc thể. Khi đó, chọc ối có thể được thực hiện.
Sau khi hở thành bụng được chẩn đoán, bác sĩ sẽ xây dựng biểu đồ phát triển thai nhi trong tử cung dựa vào lượng nước ối. Điều này được thực hiện từ tuần 24 của thai kỳ và kéo dài khoảng 3–4 tuần thông qua siêu âm. Trường hợp thai bị thiểu ối, đây là dấu hiệu của hạn chế tăng trưởng và có nguy cơ chèn ép dây rốn. Đa ối có thể là dấu hiệu của chứng teo ruột (bowel atresia).
Hỗ trợ sinh nở
Thai nhi bị hở thành bụng không chống chỉ định sinh thường qua ngã âm đạo. Thời điểm dự sinh được xác định dựa trên tuổi thai (mức độ phát triển của phổi), kết quả siêu âm (biểu đồ tăng trưởng thai nhi, hình dạng ruột) và kết quả các xét nghiệm khác. Ngoài ra, bác sĩ quyết định tiếp tục thai kỳ khi ruột của bé không giãn quá 25mm sau 37 tuần.
Chăm sóc trẻ sau sinh
Mức độ mất nước của trẻ mắc dị tật hở thành bụng cao hơn gấp 2,5 lần so với trẻ bình thường do bay hơi tại phần ruột bị lộ ra ngoài. Do đó, nửa thân dưới của trẻ được đặt trong túi đựng ruột (túi silo) giúp bảo vệ và theo dõi lưu lượng máu đến ruột. Ngoài ra, kháng sinh và dịch bổ sung được truyền qua đường tĩnh mạch ngoại vi. Trẻ cũng cần đặt ống thông dạ dày nhằm giảm áp lực cho đường tiêu hóa. Tuy nhiên, hồi sức quá mức có thể gây phù ruột và toàn thân, tăng nguy cơ mắc hội chứng chèn ép khoang bụng (abdominal compartment syndrome) và kéo dài thời gian hồi phục.
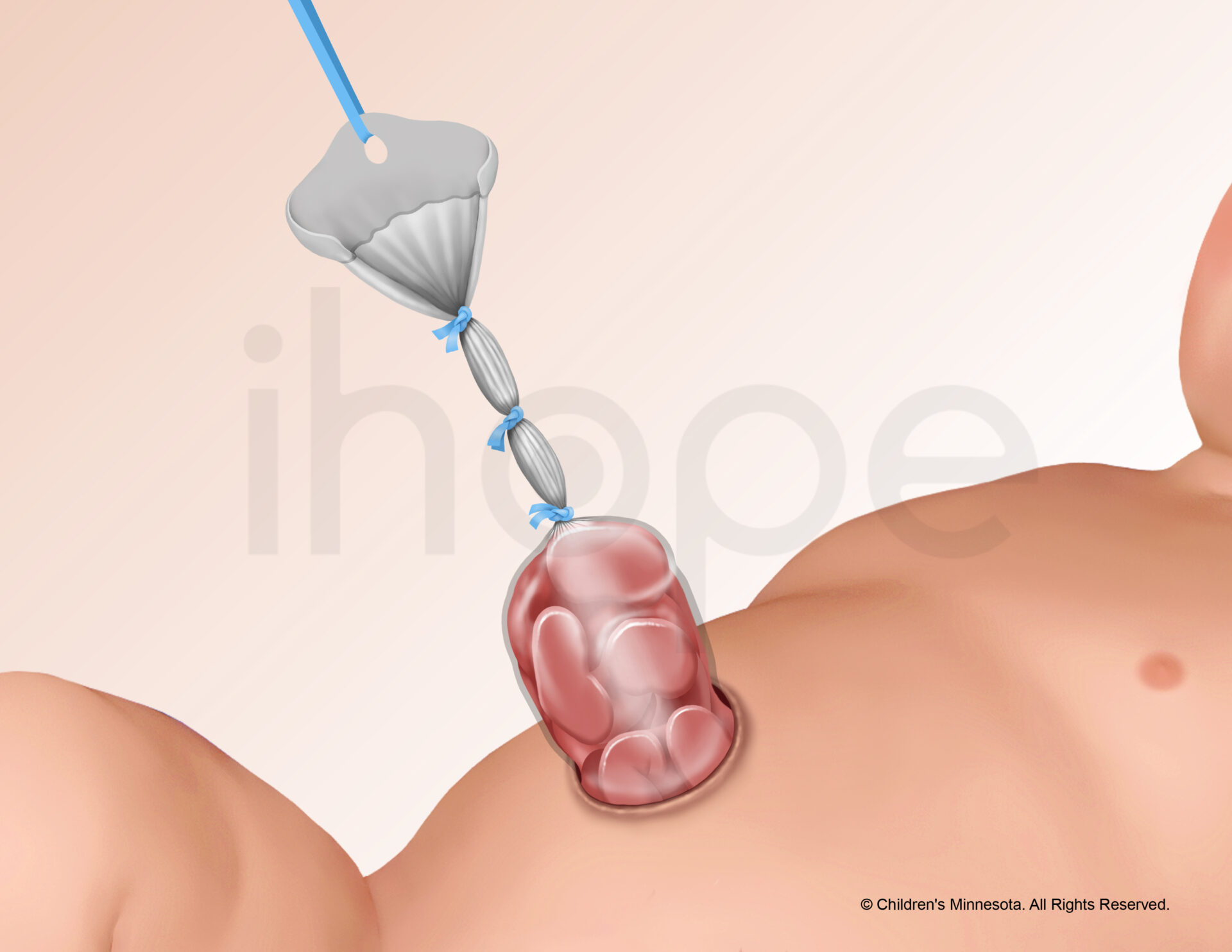
Nguồn: Children’s Minnesota
Phẫu thuật điều trị
Phẫu thuật là phương pháp điều trị chính cho dị tật hở thành bụng nhằm đưa phần ruột hoặc cơ quan lộ ra ngoài vào trong bụng và khắc phục lỗ hở trên thành bụng. Bác sĩ cần đảm bảo giảm thiểu tổn thương ruột, áp lực trong ổ bụng.
Bệnh nhi có thể được chỉ định 1 trong 2 lựa chọn phẫu thuật bao gồm:
- Phẫu thuật sơ bộ (primary repair): có thể được thực hiện ngay sau sinh nếu trẻ đáp ứng đủ các điều kiện. Cơ quan nội tạng bị lộ ra ngoài được đưa vào trong ổ bụng
- Phẫu thuật từng giai đoạn (staged repair): được chỉ định cho những trường hợp phức tạp, bé không đáp ứng đủ điều kiện để tiến hành hoặc khoang bụng không đủ lớn để chứa tất cả các cơ quan. Thủ thuật diễn ra theo từng giai đoạn cụ thể
Biến chứng hậu phẫu thuật
Một số biến chứng có thể xảy ra sau phẫu thuật khắc phục hở thành bụng bao gồm:
- Nhiễm trùng
- Khó ăn
- Bất thường ruột
Những trường hợp này có thể được chỉ định bổ sung dinh dưỡng thông qua tiêm tĩnh mạch hoặc ống thông mũi–dạ dày.
Tiên lượng
Tiên lượng cho dị tật hở thành bụng tương đối tốt hơn những bất thường liên quan đến thành bụng. Tỉ lệ sống sót trung bình khoảng hơn 90%.
Phân loại trẻ mắc dị tật hở thành bụng thuộc loại đơn giản hoặc phức tạp. Cơ sở phân loại dựa trên đánh giá các bất thường bao gồm chứng hẹp ruột, thủng ruột, hoại tử, ruột xoay bất toàn. Dựa vào đó, bác sĩ đưa ra tiên lượng chính xác hơn cho từng nhóm đối tượng.
Hở thành bụng dạng phức tạp (chiếm tới 25% số trường hợp) thường có biến chứng về đường tiêu hóa, hô hấp và nhiễm trùng trong giai đoạn sơ sinh. Người ta còn nhận thấy, trẻ mắc dạng này có tỉ lệ phát triển hội chứng ruột ngắn, viêm ruột hoại tử hoặc tử vong cao hơn.
Phần lớn trẻ mắc dị tật đề bị ruột xoay bất toàn và không thể khắc phục.
Những tiến triển lâu dài chưa được xác định rõ, tuy nhiên, trẻ có thể khỏe mạnh và phát triển bình thường. Đối với các bệnh nhân mặc cảm về ngoại hình do phẫu thuật dẫn đến bụng không có rốn, thủ thuật tạo hình thẩm mỹ có thể được thực hiện.
Kết luận
Hở thành bụng là dị tật bẩm sinh khiến thành bụng không đóng lại hoàn toàn dẫn đến ruột và một số cơ quan nội tạng thoát ra ngoài. Nguyên nhân gây ra vẫn chưa được xác định. Phẫu thuật có thể khắc phục bất thường và tiên lượng thường tốt. Tuy nhiên, dị tật dạng phức tạp có nguy cơ cao mắc các vấn đề tiêu hóa và tử vong.
References
- Cleveland Clinic. Gastroschisis. Retrieved November 03, 2023 from https://my.clevelandclinic.org/health/diseases/22290-gastroschisis
- National Library of Medicine. Gastroschisis. Retrieved November 03, 2023 from https://www.ncbi.nlm.nih.gov/books/NBK557894/
- Children's Hospital of Philadelphia. Gastroschisis. Retrieved November 03, 2023 from https://www.chop.edu/conditions-diseases/gastroschisis
- U.S National Library of Medicine. Gastroschisis. Retrieved November 03, 2023 from https://medlineplus.gov/ency/article/000992.htm
- Johns Hopkins Medicine. Gastroschisis. Retrieved November 03, 2023 from https://www.hopkinsmedicine.org/health/conditions-and-diseases/gastroschisis
- KidsHealth. Gastroschisis. Retrieved November 03, 2023 from https://kidshealth.org/en/parents/gastroschisis.html
- MSD Manuals. Gastroschisis. Retrieved November 03, 2023 from https://www.msdmanuals.com/professional/pediatrics/congenital-gastrointestinal-anomalies/gastroschisis
- National Organization for Rare Disorders. Gastroschisis. Retrieved November 03, 2023 from https://rarediseases.org/rare-diseases/gastroschisis/
- Orphanet. Gastroschisis. Retrieved November 03, 2023 from https://www.orpha.net/consor/cgi-bin/OC_Exp.php?lng=EN&Expert=2368
- Boston Children's Hospital. Gastroschisis. Retrieved November 03, 2023 from https://www.childrenshospital.org/conditions/gastroschisis