Tắc tĩnh mạch phổi
Tĩnh mạch phổi là những mạch máu mang máu giàu oxy từ phổi về tim. Ngược lại, động mạch phổi đưa máu từ bên phải của tim đến phổi để lấy oxy.
Hội chứng tắc tĩnh mạch phổi (pulmonary veno-occlusive disease) gây ra tình trạng tắc các tĩnh mạch phổi do tích tụ mô sợi bất thường làm hẹp mạch và cản trở lưu lượng máu. Máu chảy qua phổi khó khăn khiến áp lực trong các động mạch phổi tăng lên. Tăng áp lực trong các mạch này được gọi là tăng áp động mạch phổi.
Biểu hiện lâm sàng
Tắc nghẽn tĩnh mạch làm suy giảm lưu lượng máu giàu oxy đến các phần còn lại của cơ thể. Người bệnh có một số triệu chứng đặc trưng bao gồm:
- Khó thở khi nằm
- Mệt mỏi khi gắng sức
- Chóng mặt
- Hôn mê
- Ho dai dẳng
Trường hợp bệnh tiến triển nặng hơn, người bệnh có da tím tái, đau ngực, ngất xỉu và tích tụ chất lỏng trong phổi gây phù phổi.
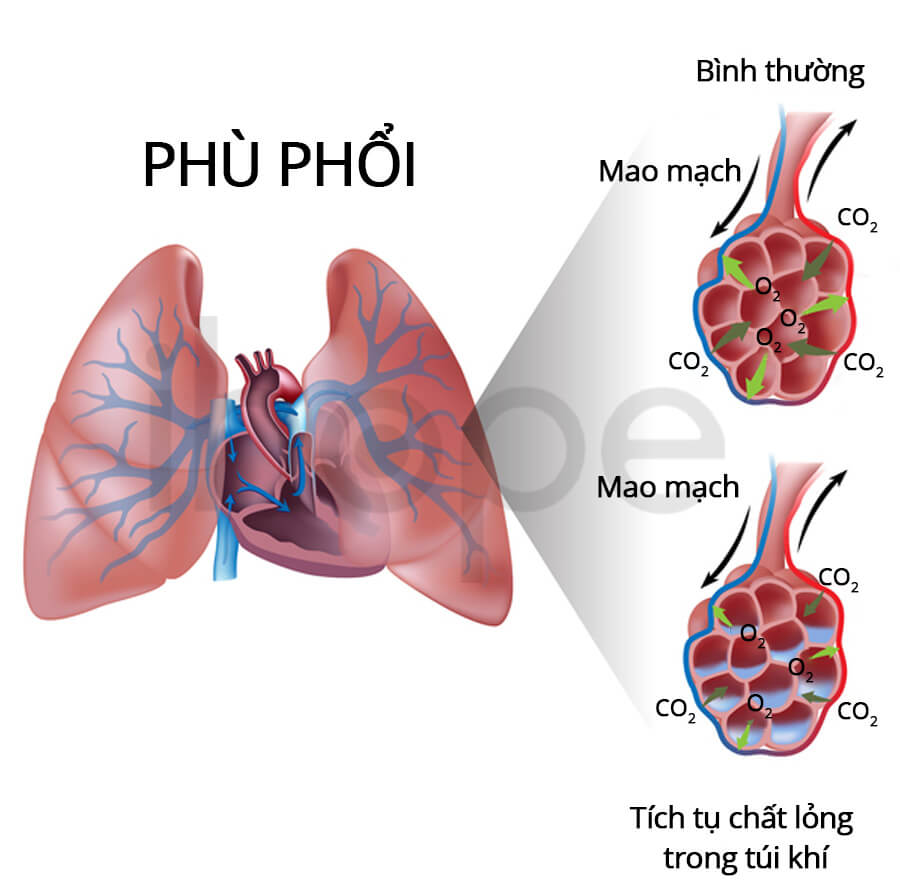
Nguồn :Alila Medical Media/Shutterstock.com
Bệnh có thể khởi pháp tại mọi lứa tuổi và tiến triển theo thời gian. Do huyết áp trong động mạch phổi tăng lên, tim phải làm việc nhiều hơn bình thường để bơm máu lên phổi, cuối cùng có thể dẫn đến suy tim gây tử vong. Hầu hết người bệnh không sống quá 2 năm sau khi được chẩn đoán.
Độ phổ biến
Số người mắc bệnh tắc tĩnh mạch phổi vẫn chưa được thống kê chính xác do nhiều trường hợp bị chẩn đoán nhầm tăng huyết áp động mạch phổi vô căn. Nghiên cứu cho thấy 5-25% người được chẩn đoán tăng huyết áp động mạch phổi vô căn có tắc tĩnh mạch phổi. Dựa trên số liệu đó, tỷ lệ mắc bệnh ước tính khoảng 1-2/1.000.000 người.
Nguyên nhân
Đột biến gen EIF2AK4 gây ra bệnh tắc tĩnh mạch phổi. Đột biến những gen khác chiếm một tỷ lệ nhỏ nguyên nhân gây bệnh.
Protein được tạo ra từ gen EIF2AK4 giúp tế bào phản ứng thích hợp với những thay đổi có thể làm tổn thương tế bào. Ví dụ, khi hàm lượng các axit amin trong tế bào giảm xuống quá thấp, protein EIF2AK4 kích hoạt cơ chế giảm sản xuất protein nhằm bảo tồn các axit amin. Các đột biến gen EIF2AK4 liên quan đến bệnh tắc tĩnh mạch phổi làm protein EIF2AK4 mất hoàn toàn chức năng. Tuy nhiên, người ta vẫn chưa hiểu vì sao thiếu protein EIF2AK4 dẫn đến những bất thường trong mạch máu phổi.
Những yếu tố nguy cơ gây bệnh như:
- Gia đình có tiền sử mắc bệnh
- Tiếp xúc với hóa chất độc hại
- Nhiễm virus
- Thuốc hóa trị
- Xơ cứng toàn thân (rối loạn da tự miễn)
Chẩn đoán
Người bệnh được khám sức khỏe và kiểm tra các dấu hiệu lâm sàng đặc trưng như da tím tái (do thiếu oxy), sưng chân, khoanh các đầu ngón tay và ngón chân. Xét nghiệm hình ảnh bằng phương pháp chụp CT cho thấy hình ảnh mô phổi bị tổn thương và dày lên bất thường. Bên cạnh đó, các hạch bạch huyết tại ngực (hạch bạch huyết trung thất) to lên.
Điều trị
Hiện tại chưa có phương pháp điều trị hoàn toàn bệnh tắc tĩnh mạch phổi. Người bệnh có thể sử dụng một số loại thuốc hỗ trợ thuyên giảm triệu chứng như:
- Thuốc giãn mạch máu (thuốc giãn mạch)
- Thuốc kiểm soát phản ứng của hệ thống miễn dịch (ví dụ như azathioprine hoặc steroid)
Trường hợp bệnh triến triển nghiêm trọng và không đáp ứng với thuốc, người bệnh cần thực hiện ghép phổi.
Dạng di truyền
Bệnh di truyền theo kiểu lặn trên nhiễm sắc thể thường. Do đó, bệnh chỉ biểu hiện khi có cả hai bản sao của gen đột biến trong mỗi tế bào. Bệnh nhân mắc bệnh lặn trên nhiễm sắc thể thường sẽ có bố và mẹ mang một bản sao của gen đột biến, nhưng bố mẹ ít khi biểu hiện triệu chứng bệnh.
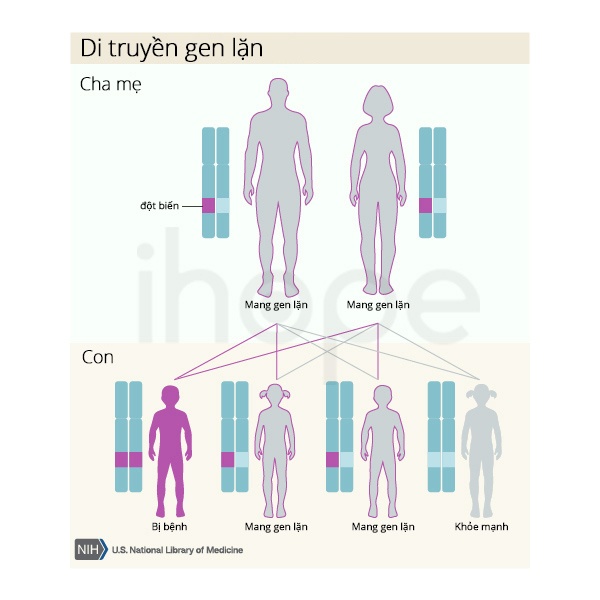
Nguồn: U.S. National Library of Medicine
Phòng ngừa
Hội chứng tắc tĩnh mạch phổi di truyền lặn trên nhiễm sắc thể thường, cha mẹ mang đột biến dị hợp nên gần như không có biểu hiện bệnh, do đó rất khó phát hiện cho đến khi sinh con. Để chủ động phòng ngừa, cha mẹ nên làm xét nghiệm sàng lọc gen lặn để chủ động cho tương lai của con.
Các thành viên trong gia đình nên khám sức khỏe và tầm soát bệnh định kỳ nếu có thành viên mắc bệnh. Các cặp vợ chồng trước khi mang thai cần tư vấn và xét nghiệm di truyền đảm bảo sinh con khỏe mạnh.
Các tên gọi khác
- Isolated pulmonary venous sclerosis
- Obstructive disease of the pulmonary veins
- Pulmonary venoocclusive disease
- PVOD
- Venous form of primary pulmonary hypertension
References
- Genetic Testing Information. Pulmonary venoocclusive disease 1. Retrieved October 24, 2022 from https://www.ncbi.nlm.nih.gov/gtr/conditions/C3887658/
- Genetic and Rare Diseases Information Center. Pulmonary venoocclusive disease. Retrieved October 24, 2022 from https://rarediseases.info.nih.gov/diseases/10153/pulmonary-venoocclusive-disease
- Catalog of Genes and Diseases from OMIM. PULMONARY VENOOCCLUSIVE DISEASE 1, AUTOSOMAL DOMINANT. Retrieved October 24, 2022 from https://omim.org/entry/265450
- Catalog of Genes and Diseases from OMIM. PULMONARY VENOOCCLUSIVE DISEASE 2, AUTOSOMAL RECESSIVE. Retrieved October 24, 2022 from https://omim.org/entry/234810
- U.S National Library of Medicine. Pulmonary veno-occlusive disease. Retrieved October 24, 2022 from https://medlineplus.gov/genetics/condition/pulmonary-veno-occlusive-disease/
- U.S National Library of Medicine. Pulmonary veno-occlusive disease. Retrieved October 24, 2022 from https://medlineplus.gov/ency/article/000075.htm
- Cleveland Clinic. Pulmonary Veins. Retrieved October 24, 2022 from https://my.clevelandclinic.org/health/body/23242-pulmonary-veins
- Cleveland Clinic. Pulmonary Arteries. Retrieved October 24, 2022 from https://my.clevelandclinic.org/health/articles/21486-pulmonary-arteries
- MalaCards. Pulmonary Venoocclusive Disease (PVOD). Retrieved October 24, 2022 from https://www.malacards.org/card/pulmonary_venoocclusive_disease
- Orphanet. Pulmonary venoocclusive disease. Retrieved October 24, 2022 from https://www.orpha.net/consor/cgi-bin/Disease_Search.php?lng=EN&data_id=9801
- Eyries M, Montani D, Girerd B, Perret C, Leroy A, Lonjou C, Chelghoum N, Coulet F, Bonnet D, Dorfmüller P, Fadel E, Sitbon O, Simonneau G, Tregouët DA, Humbert M, Soubrier F. EIF2AK4 mutations cause pulmonary veno-occlusive disease, a recessive form of pulmonary hypertension. Nat Genet. 2014 Jan;46(1):65-9. doi: 10.1038/ng.2844
- Montani D, Achouh L, Dorfmüller P, Le Pavec J, Sztrymf B, Tchérakian C, Rabiller A, Haque R, Sitbon O, Jaïs X, Dartevelle P, Maître S, Capron F, Musset D, Simonneau G, Humbert M. Pulmonary veno-occlusive disease: clinical, functional, radiologic, and hemodynamic characteristics and outcome of 24 cases confirmed by histology. Medicine (Baltimore). 2008 Jul;87(4):220-233. doi: 10.1097/MD.0b013e31818193bb.