Liệu pháp tế bào gốc trong điều trị ung thư máu
Tế bào gốc là các tế bào chưa biệt hóa (chưa có chức năng) và có khả năng biến đổi trở thành một hoặc nhiều loại tế bào khác. Do đó, tế bào gốc là nguồn cung cấp dồi dào các tế bào mới cho cơ thể. Khi cơ thể bị tổn thương hoặc mắc bệnh, các tế bào trưởng thành cũng chịu ảnh hưởng rồi chết đi. Lúc này, tế bào gốc được kích hoạt nhằm tạo ra tế bào mới thay thế các tế bào chết và tái tạo lại mô tổn thương hoặc mất chức năng.
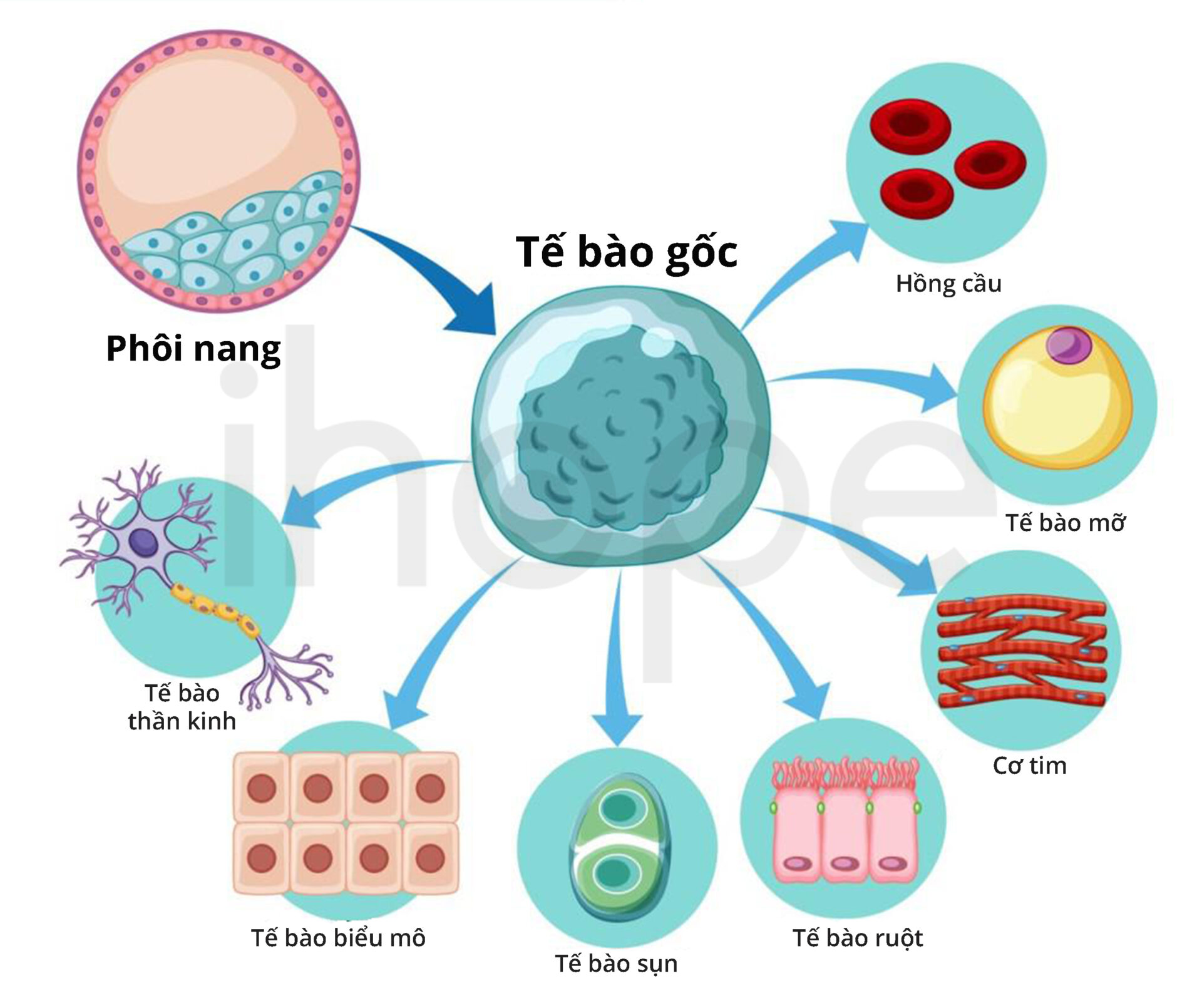
Nguồn: GeeksforGeeks
Trong y học hiện đại, tiềm năng của tế bào gốc được ứng dụng trong điều trị nhiều bệnh lý nguy hiểm, đặc biệt ung thư máu. Hiện nay, liệu pháp tế bào gốc đã trở thành một trong những phương pháp điều trị ung thư máu hữu hiệu với tỉ lệ thành công cao.
Cơ chế điều trị bệnh ung thư máu
Cấy ghép tế bào gốc thường không có tác dụng trực tiếp chống lại ung thư. Thay vào đó, tế bào gốc khôi phục khả năng sản xuất tế bào máu mới có chức năng.
Trong quá trình điều trị, bác sĩ sử dụng hóa trị liều cao hoặc xạ trị nhằm tiêu diệt triệt để các tế bào ung thư máu trong cơ thể. Tuy nhiên, những phương pháp này gây tổn hại nghiêm trọng đến tủy xương—nơi sản sinh ra các tế bào máu, từ đó hệ miễn dịch và quá trình tạo máu trở nên suy yếu trầm trọng. Tế bào gốc có khả năng phân chia và biệt hóa mạnh mẽ, chúng có thể dần tái tạo lại hệ thống sản xuất tế bào máu mới thay thế cho tủy xương đã bị tổn thương.
Tuy nhiên, đối với bệnh bạch cầu (leukemia), cấy ghép tế bào gốc có thể trực tiếp chống lại bệnh. Nguyên nhân do hiệu ứng mảnh ghép chống khối u (graft-versus-tumor) hoặc mảnh ghép chống bệnh bạch cầu (graft-versus-leukemia) gây nên. Hiệu ứng này xảy ra khi các tế bào miễn dịch từ người hiến tặng nhận diện và tấn công những tế bào ung thư máu còn sót lại trong cơ thể người bệnh, từ đó khả năng điều trị ung thư được nâng cao.
Các loại ung thư máu có thể điều trị bằng liệu pháp tế bào gốc
Bệnh bạch cầu (leukemia)
Ung thư tạo ra một loạt các tế bào máu non chưa trưởng thành (blast) trong tủy xương. Các tế bào này tăng sinh quá mức khiến chúng di chuyển tràn lan trong máu rồi xâm nhập vào nhiều cơ quan, từ đó gây xuất hiện hàng loạt triệu chứng trên nhiều cơ quan khác nhau. Ngoài ra, các tế bào bất thường ứ đọng nhiều trong tủy xương gây cản trở quá trình tạo ra các tế bào máu khỏe mạnh.
Ung thư hạch (lymphoma)
Đây là bệnh ung thư xảy ra với hệ bạch huyết. Trong cơ thể, mạng lưới bạch huyết bao gồm hạch bạch huyết, lá lách và tuyến ức. Chúng có chức năng lưu trữ và vận chuyển các tế bào bạch cầu đến những vị trí tổn thường nhằm hỗ trợ cơ thể chống lại nhiễm trùng. Khi các tế bào bạch cầu chuyển thành dạng ung thư, chúng tăng sinh nhanh chóng và tích tụ trong hạch bạch huyết làm hạch sưng lên và hình thành nên các khối u. Ung thư hạch có hai loại chính là ung thư hạch Hodgkin và ung thư hạch không Hodgkin.
Đa u tủy (multiple myeloma)
Một loại ung thư bắt đầu từ quá trình tăng sinh nhanh chóng của tương bào (plasma cell)—tế bào lympho B có khả năng tiết ra kháng thể. Các tương bào tăng sinh nhanh và tích tụ nhiều trong tủy xương, từ đó khối u hình thành trong xương. Khi số lượng tế bào đa u tủy tăng lên, chúng tạo ra nhiều kháng thể hơn khiến cho máu đặc lại và tủy xương không thể tạo ra đủ tế bào máu khỏe mạnh. Đa u tủy thường ảnh hưởng đến những vị trí có tủy xương còn hoạt động như hộp som cột sống, xương sường, khung chật và vùng xương vai.
Hội chứng rối loạn sinh tủy (myelodysplastic syndrome)
Đây là một nhóm bệnh lí mắc phải của tế bào gốc tạo máu. Bệnh do tủy xương không tạo đủ 3 loại tế bào máu (bạch cầu, hồng cầu và tiểu cầu) kèm theo những bất thường về hình thái và chức năng của những tế bào này. Khi cơ thể không đủ tế bào máu khỏe mạnh, các triệu chứng bệnh dễ xuất hiện như nhiễm trùng, thiếu máu hoặc chảy máu. Đôi khi, hội chứng rối loạn sinh tủy có thể tiến triển thành bệnh bạch cầu dòng tủy cấp tính (AML) với tiên lượng bệnh rất xấu.
Ngoài ra, cấy ghép tế bào gốc có thể dùng cho các rối loạn máu khác, chẳng hạn như thiếu máu bất sản và bệnh hồng cầu hình liềm.
Phương pháp cấy ghép tế bào gốc
- Tự thân (autologous): tế bào gốc thu từ chính người mắc bệnh ung thư máu.
- Dị sinh hoặc đồng loài (allogeneic): tế bào thu từ thân nhân hoặc người khác có tủy phù hợp.
- Đồng sinh (syngeneic): tế bào thu từ anh chị em song sinh của người bệnh.
- Ghép tế bào gốc giảm cường độ (mini-transplants): một loại cấy ghép đồng loại sử dụng với liều thấp hơn so với cấy ghép thông thường. Phương pháp này không tiêu diệt tất cả các tế bào gốc và giữ lại một phần tủy xương nhằm hạn chế tác dụng phụ. Bằng cách ức chế hệ miễn dịch của người bệnh và ngăn chặn vấn đề đào thải tế bào gốc của người hiến tặng, ghép tế bào gốc giảm cường độ có thể ứng dụng trong một số liệu pháp điều trị ung thư.
- Ghép tế bào gốc 2 lần (tandem transplants): Đây là một loại cấy ghép tế bào gốc tự thân. Trong quá trình điều trị, người bệnh nhận thực hiện đợt hóa trị liệu với liều cao và ghép tế bào gốc. Sau nhiều tuần hoặc nhiều tháng, bệnh nhân tiếp tục có một đợt hóa trị liệu liều cao kèm theo một đợt cấy ghép tế bào gốc khác.
Nguồn gốc tế bào cấy ghép
Tủy xương
Tủy xương là mô lỏng xốp nằm bên trong một số xương. Mô này là nguồn cung cấp tế bào gốc và có vai trò tạo ra các tế bào máu lưu thông trong cơ thể. Xương chậu (hông) là nơi chứa tủy cũng như tế bào gốc nhiều nhất.
Máu ngoại vi
Tế bào gốc hiện diện trong máu ngoại vi với số lượng ít. Do đó, bác sĩ thường tiêm các yếu tố tăng trưởng cho người hiến nhằm giúp tế bào gốc của họ phát triển nhanh hơn và di chuyển từ tủy xương vào máu. Mặc dù số lượng tế bào gốc thu được không nhiều, phương pháp này tiện lợi, nhanh chóng và có giá thành thấp hơn so với thu tủy xương.
Máu cuống rốn
Máu của trẻ sơ sinh thường chứa số lượng lớn tế bào gốc. Sau khi trẻ sinh ra, chuyên viên y tế thu thập máu còn sót lại trong nhau thai và dây rốn (gọi là máu cuống rốn). Quá trình này rất an toàn và không gây tổn hại cho em bé. Tiếp theo, mẫu máu được đông lạnh và bảo quản mẫu nhằm dự phòng cho các đợt cấy ghép tế bào gốc sau này. Mặc dù mỗi tế bào gốc máu cuống rốn có khả năng tạo ra nhiều tế bào máu hơn so với tế bào gốc trong tủy xương, chúng có lượng ít hơn và quá trình tạo tế bào mới cũng mất nhiều thời gian hơn.
Quá trình cấy ghép máu cuống rốn diễn ra tương tự như truyền máu thông thường. Máu cuống rốn được truyền trực tiếp vào cơ thể bệnh nhân, sau đó chúng di chuyển và định cư tại tủy xương rồi bắt đầu quá trình tạo máu.
Quy trình
Xét nghiệm và khám tổng quát
Trước khi thực hiện cấy ghép tế bào gốc, bệnh nhân cần trải qua một loạt các xét nghiệm nhằm đảm bảo đủ sức khỏe cho quy trình này. Cấy ghép tế bào gốc thường thành công hơn đối với những người có sức khỏe tổng quát tốt.
Các xét nghiệm người bệnh có thể phải trải qua bao gồm:
- Điện tâm đồ (ECG): kiểm tra nhịp tim và hoạt động điện của tim
- Siêu âm tim: quan sát tim và các mạch máu xung quanh
- X-quang và/hoặc chụp cắt lớp vi tính (CT): kiểm tra tình trạng của các cơ quan như phổi và gan
- Xét nghiệm máu: kiểm tra mức độ tế bào máu và đánh giá chức năng gan và thận
- Xét nghiệm virus corona (COVID-19): cả bệnh nhân và người hiến đều có thể được xét nghiệm COVID-19; nếu kết quả dương tính, quá trình cấy ghép có thể bị hoãn lại
Trong một số trường hợp, bệnh nhân cần sinh thiết mô ung thư. Xét nghiệm này có thể cho thấy ung thư có đang được kiểm soát và có nguy cơ cao tái phát sau cấy ghép hay không.
Thu nhận và cấy truyền tế bào gốc
Sau khi đã trải qua các xét nghiệm kiểm tra sức khỏe tổng thể, người ta tiến hành thu nhận tế bào gốc từ chính bệnh nhân hoặc người hiến tặng.
Trong quá trình thu nhận tủy xương, người hiến tặng được gây mê toàn thân. Chuyên viên y tế dùng một cây kim lớn xuyên qua da vùng lưng dưới và hướng kim đến sau xương hông nhằm hút lấy dịch tủy. Bước này được lặp đi lặp lại cho đến khi lấy đủ dịch tủy. Sau đó, họ tiến hành lọc dịch tủy và bảo quản trong dung dịch đặc biệt rồi đem đông lạnh. Khi cần sử dụng, tủy xương được rã đông rồi truyền vào máu bệnh nhân qua đường tĩnh mạch.
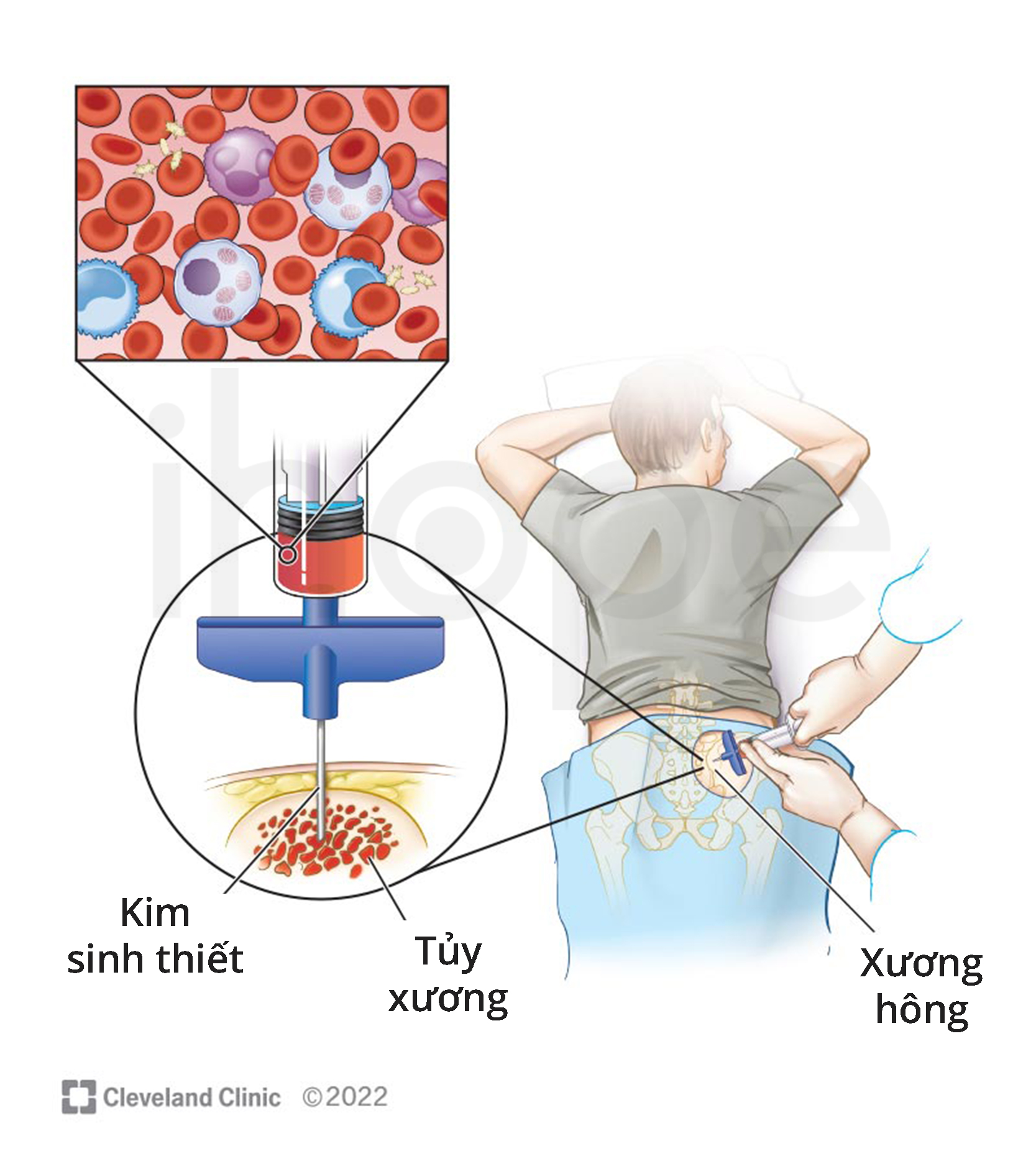
Nguồn: Cleveland Clinic
Đối với thu nhận tế bào gốc từ máu ngoại vi, người hiến tặng được tiêm yếu tố tăng trưởng tế bào gốc vài ngày trước đó. Khi đến ngày dự tính, chuyên viên y tế đưa một ống thông mềm, mỏng vào tĩnh mạch lớn của người hiến và gắn ống dẫn máu vào máy tách tế bào gốc. Máy này có thể tách tế bào gốc ra khỏi máu và trả máu lại cho người hiến trong cùng một quy trình. Quá trình này mất vài giờ và có thể cần phải lặp lại trong vài ngày nhằm thu đủ tế bào gốc. Sau đó, tế bào gốc được lọc, bảo quản trong túi và đông lạnh cho đến khi bệnh nhân sẵn sàng sử dụng.
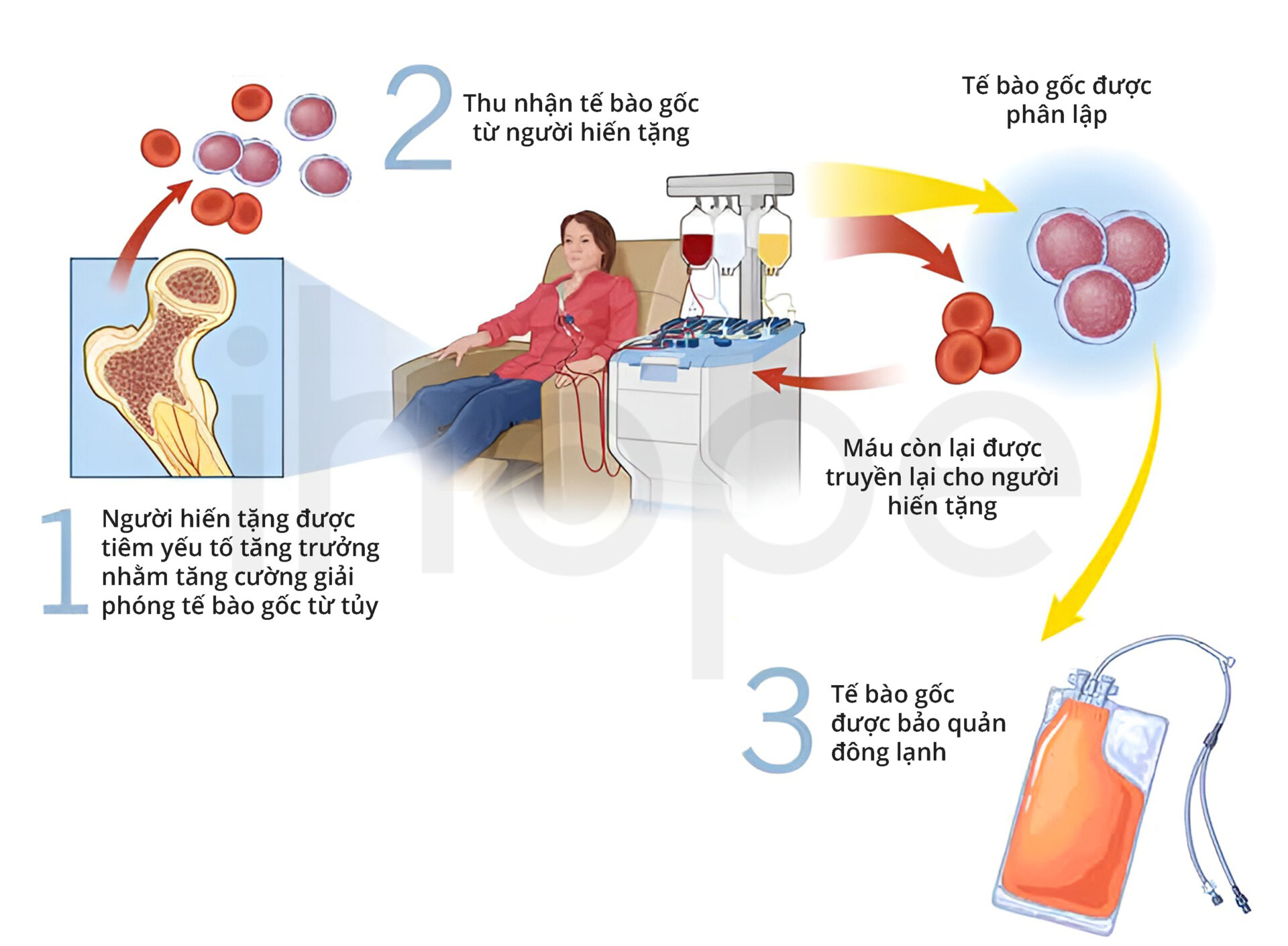
Nguồn: Cleveland Clinic
Điều trị hóa chất liều cao
Trước khi cấy ghép tế bào gốc, bệnh nhân được chỉ định hóa trị với liều cao nhằm tiêu diệt tế bào ung thư và phá hủy tế bào tủy xương không có chức năng. Bước này tạo chỗ cho mô cấy ghép và ngăn hệ miễn dịch thải loại tế bào ghép.
Trong quá trình điều trị, người bệnh cần sử dụng kết hợp nhiều loại thuốc. Vì vậy, bác sĩ thường đặt một ống dẫn vào tĩnh mạch lớn gần tim nhằm đưa thuốc vào cơ thể mà không cần thực hiện nhiều mũi tiêm. Quá trình điều trị thường kéo dài khoảng một hoặc hai tuần nên bệnh nhân có thể cần trú lại bệnh viện suốt thời gian điều trị. Điều trị hóa chất liều cao có thể gây ra một số tác dụng phụ khó chịu như buồn nôn, rụng tóc và mệt mỏi. Tuy nhiên, những tác dụng này thường chỉ tạm thời.
Cấy ghép
Sau khi hoàn tất điều trị hóa chất liều cao, quá trình cấy ghép tế bào gốc sẽ được tiến hành trong vòng một hoặc hai ngày tiếp theo. Tế bào gốc được truyền từ từ vào cơ thể bệnh nhân thông qua đường truyền tĩnh mạch. Quá trình cấy ghép thường kéo dài trong vài giờ đồng hồ.
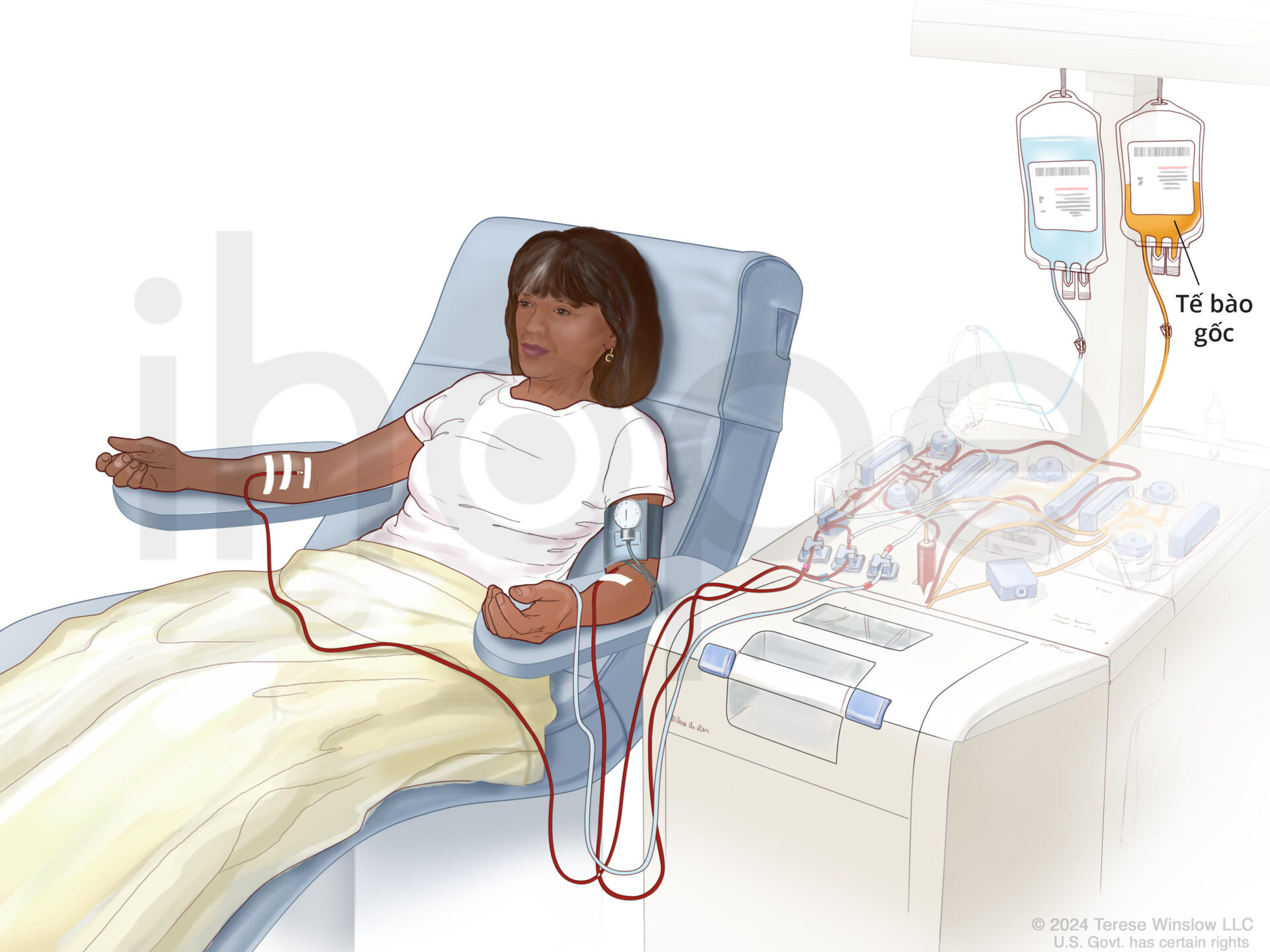
Nguồn: National Cancer Institute
Quá trình cấy ghép tế bào gốc này hoàn toàn không gây đau đớn cho bệnh nhân. Người bệnh duy trì trạng thái tỉnh táo và được theo dõi chặt chẽ suốt thời gian diễn ra quy trình cấy ghép.
Giai đoạn hồi phục
Sau khi hoàn tất quá trình cấy ghép tế bào gốc, bệnh nhân cần trú lại bệnh viện trong vài tuần nhằm đợi các tế bào gốc định cư trong tủy xương và bắt đầu sản xuất các tế bào máu mới. Trong giai đoạn này, bệnh nhân có thể gặp phải một số vấn đề sức khỏe như cảm thấy yếu sức, tiêu chảy, buồn nôn và mất ngon miệng.
Do cơ thể mất hệ miễn dịch, bệnh nhân cần được chăm sóc trong phòng vô trùng đặc biệt. Người nhà đến thăm phải mặc quần áo bảo hộ nhằm tránh gây nhiễm trùng cho người bệnh. Ngoài ra, người bệnh cần được truyền máu, tiểu cầu thường xuyên cũng như truyền dịch qua đường miệng hoặc đặt ống thông dạ dày nhằm tránh suy dinh dưỡng.
Đa số bệnh nhân đủ sức khỏe xuất viện từ 1—3 tháng sau cấy ghép. Tuy nhiên, nếu gặp biến chứng như nhiễm trùng, thời gian nằm viện có thể kéo dài hơn. Sau khi xuất viện, hệ miễn dịch của bệnh nhân cần thời gian hồi phục hoàn toàn nên họ vẫn có nguy cơ nhiễm trùng trong thời gian dài (có thể lên đến một năm hoặc lâu hơn).
Bệnh nhân được cấy ghép tế bào gốc từ người hiến tặng thường cần dùng thuốc ức chế miễn dịch nhằm ngăn hệ miễn dịch hoạt động quá mạnh, từ đó giảm nguy cơ cơ thể tấn công tế bào cấy ghép hoặc ngược lại.
Yêu cầu tương hợp HLA
Nhằm đảm bảo cấy ghép tế bào gốc từ người hiến tặng đạt thành công và giảm thiểu nguy cơ cơ thể người nhận đào thải tế bào gốc, bác sĩ tiến hành kiểm tra và so sánh kháng nguyên bạch cầu người (HLA) giữa người hiến tặng và người nhận. HLA là một nhóm protein đặc biệt hiện diện trên phần lớn các tế bào của cơ thể. Những phân tử này giúp hệ miễn dịch nhận biết và phân biệt tế bào của chính cơ thể với tế bào lạ xâm nhập. Điều quan trọng là mỗi người chỉ sở hữu một bộ HLA duy nhất được di truyền từ cha mẹ.
Nếu người cho và người nhận càng có nhiều kháng nguyên HLA giống nhau, khả năng cơ thể người nhận chấp nhận và không đào thải các tế bào gốc được cấy ghép càng cao. Do đó, ca ghép tăng cơ hội thành công, giảm nguy cơ các phản ứng đào thải hay tổn thương do hệ miễn dịch gây ra.
Thông thường, người phù hợp nhất hiến tặng tế bào gốc cho một bệnh nhân là anh chị em ruột do họ thường có nhiều kháng nguyên HLA giống nhau hơn so với người lạ.
Tác dụng phụ
Quá trình hóa trị liều cao hoặc xạ trị trước khi cấy ghép tế bào gốc có thể gây ra nhiều vấn đề sức khỏe cho bệnh nhân. Một số tác dụng phụ có thể bao gồm:
- Chảy máu
- Dễ nhiễm trùng
- Mệt mỏi và kiệt sức
Quá trình cấy ghép tế bào gốc có thể gây ra các tác dụng phụ trong ngắn hạn lẫn dài hạn cho người bệnh. Trong đó, các vấn đề ngắn hạn có thể bao gồm:
- Buồn nôn
- Ói mửa
- Mệt mỏi
- Ăn không ngon
- Loét miệng
- Rụng tóc
- Kích ứng da
Các vấn đề lâu dài có thể xảy ra sau cấy ghép tế bào gốc bao gồm:
- Vô sinh
- Đục thủy tinh thể (làm mờ thủy tinh thể của mắt, gây ra sụt giảm thị lực)
- Các bệnh ung thư thứ phát mới
- Tổn thương gan, thận, phổi hoặc tim
- Suy yếu xương và cơ bắp
Lời kết
Nghiên cứu và ứng dụng liệu pháp tế bào gốc đã mở ra nhiều triển vọng mới trong điều trị bệnh ung thư máu. Đây là một bước tiến lớn trong lĩnh vực y học, giúp cải thiện đáng kể quá trình điều trị và nâng cao khả năng sống sót cho những bệnh nhân ung thư máu. Hiện nay, người ta đã tìm ra nhiều loại tế bào gốc từ nhiều vị trí khác nhau trên cơ thể cũng như tìm cách áp dụng liệu pháp tế bào gốc trong điều trị nhiều bệnh khác. Chính vì vậy, các chuyên gia tin tưởng rằng liệu pháp tế bào gốc sẽ trở thành một công cụ đắc lực nhằm ngăn chặn nhiều bệnh nan y trong tương lai gần.
References
- American Cancer Society. How Stem Cell and Bone Marrow Transplants Are Used to Treat Cancer. Retrieved March 21, 2024 from https://www.cancer.org/cancer/managing-cancer/treatment-types/stem-cell-transplant/why-stem-cell-transplants-are-used.html
- Leukemia & Lymphoma Society. Stem Cell Transplantation. Retrieved March 21, 2024 from https://www.lls.org/treatment/types-treatment/stem-cell-transplantation
- National Cancer Institute. Stem Cell Transplants in Cancer Treatment. Retrieved March 21, 2024 from https://www.cancer.gov/about-cancer/treatment/types/stem-cell-transplant
- NHS. Stem cell and bone marrow transplants. Retrieved March 21, 2024 from https://www.nhs.uk/conditions/stem-cell-transplant/what-happens/
- The Niche What are stem cells? Definition & what they are used for. Retrieved March 21, 2024 from https://ipscell.com/what-are-stem-cells/