Tăng insulin bẩm sinh
Tăng insulin bẩm sinh là một bệnh di truyền, xảy ra khi các tế bào beta trong tuyến tụy tiết ra quá nhiều insulin. Insulin là một loại hormone, giúp vận chuyển glucose vào từ máu đi các tế bào và làm giảm lượng đường trong máu.
Thông thường, các tế bào beta tiết ra lượng insulin vừa đủ để giữ lượng đường trong máu ở mức bình thường. Ở trẻ em bị tăng insulin bẩm sinh, việc sản xuất insulin không được điều hòa đúng cách, gây tiết insulin dư thừa dẫn đến lượng đường trong máu bị giảm đáng kể.
<
Ảnh: Insulin
Nguồn: U.S. National Library of Medicine
Ảnh: Tuyến tụy
Nguồn: U.S. National Library of Medicine
Biểu hiện lâm sàng
Những người mắc bệnh tăng insulin bẩm sinh thường xuyên bị giảm lượng đường trong máu (hạ đường huyết). Ở trẻ sơ sinh và trẻ nhỏ, bệnh dẫn đến tình trạng thiếu năng lượng, cáu kỉnh hoặc khó bú. Các đợt hạ đường huyết lặp đi lặp lại làm tăng nguy cơ bị các biến chứng nghiêm trọng như khó thở, co giật, thiểu năng trí tuệ, giảm thị lực, tổn thương não và hôn mê.
Mức độ nghiêm trọng của chứng tăng insulin bẩm sinh rất khác nhau ở mỗi người, ngay cả giữa các thành viên trong cùng một gia đình. Khoảng 60% trẻ sơ sinh mắc chứng này bị hạ đường huyết trong tháng đầu tiên sau sinh. Những đứa trẻ mắc bệnh bị hạ đường huyết khi còn nhỏ. Thông thường, đường huyết giảm sau một thời gian nhịn ăn hoặc sau khi tập thể dục. Tuy nhiên đối với những trẻ mắc chứng tăng insulin bẩm sinh, hạ đường huyết có thể xảy ra ngay sau khi ăn.
Độ phổ biến
Bệnh tăng insulin bẩm sinh ảnh hưởng đến khoảng 1/50.000 trẻ sơ sinh. Tình trạng này phổ biến hơn ở một số khu vực nhất định, có thể ảnh hưởng đến 1/2.500 trẻ sơ sinh.
Nguyên nhân
Bệnh tăng insulin bẩm sinh là do đột biến gen quy định giải phóng insulin. Insulin được sản xuất bởi các tế bào beta trong tuyến tụy, làm giảm lượng đường trong máu bằng cách vận chuyển glucose vào các tế bào để sử dụng làm năng lượng.
Đột biến gen gây ra chứng tăng insulin bẩm sinh, dẫn đến tế bào beta tiết quá nhiều insulin. Thông thường, insulin được tiết ra để đáp ứng với lượng glucose trong máu: khi lượng glucose tăng lên thì insulin được tiết ra. Tuy nhiên, ở những người mắc chứng tăng insulin bẩm sinh, insulin vẫn được tiết ra cho dù lượng đường trong máu thấp. Quá nhiều insulin làm glucose nhanh chóng được vận chuyển từ máu vào các mô như cơ, gan và mỡ. Thiếu glucose trong máu dẫn đến tình trạng hạ đường huyết thường xuyên ở những người mắc chứng tăng insulin bẩm sinh. Lượng glucose trong máu không đủ cũng làm mất đi nguồn năng lượng chính của não.
Các đột biến trên ít nhất 9 gen được cho là nguyên nhân gây ra chứng tăng insulin bẩm sinh. Các đột biến trên gen ABCC8 là nguyên nhân phổ biến nhất, gây ra khoảng 40% trường hợp. Ít phổ biến hơn, đột biến trên gen KCNJ11 được tìm thấy ở những người mắc chứng tăng insulin bẩm sinh. Đột biến trên các gen khác cũng có liên quan đến tình trạng này nhưng chỉ chiếm một tỷ lệ nhỏ các trường hợp.
Nguyên nhân gây bệnh ở khoảng một nửa số người mắc chứng tăng insulin bẩm sinh chưa được nghiên cứu rõ.
Chẩn đoán
Chẩn đoán tăng insulin bẩm sinh dựa vào tiền sử bệnh, các xét nghiệm máu và xét nghiệm di truyền. Chẩn đoán kịp thời và thiết lập phương án điều trị hiệu quả là điều cần thiết để tránh các tổn thương liên quan đến thần kinh.
Tiền sử bệnh
Tiền sử bệnh của một đứa trẻ là một phần quan trong trong việc chẩn đoán bệnh tăng insulin bẩm sinh. Bao gồm các thông tin như thời điểm bắt đầu có lượng đường huyết thấp, lượng đường trong máu giảm trong bao lâu, trẻ sinh ra có lớn hơn sơ với tuổi thai và người thân trong gia đình có bệnh sử về lượng đường huyết thấp hay không.
Xét nghiệm máu
Kết quả xét nghiệm có lượng đường trong máu dưới 50mg/mL cho thấy trẻ có nguy cơ mắc bệnh tăng insulin bẩm sinh.
Xét nghiệm di truyền
ADN từ mẫu máu của trẻ bị tăng insulin bẩm sinh hoặc từ cha và mẹ có thể được phân tích để sàng lọc các đột biến gây ra các loại tăng insulin thường gặp nhất.
Điều trị
Thừa insulin làm lượng đường trong máu thấp, nên cần duy trì lượng đường trong máu lớn hơn 70 mg/dL. Có hai phương pháp phổ biến để điều trị tăng insulin bẩm sinh là liệu pháp y tế và can thiệp phẫu thuật. Khoảng 50% trẻ em đáp ứng với liệu pháp y tế, trong khi một nửa còn lại cần phải phẫu thuật để cắt một phần hoặc gần như toàn bộ tuyến tụy.
Liệu pháp y tế
Mục đích giữ cho mức đường huyết của trẻ ở mức ổn định, bằng cách thường xuyên ăn nhiều carbohydrate cùng với thuốc giảm tiết insulin.
Có nhiều loại thuốc khác nhau, mỗi loại sẽ được thử lần lượt cho đến khi tìm được loại thuốc mang lại kết quả tốt nhất. Thuốc được sử dụng để giảm tiết insulin bao gồm:
- Diazoxide
- Chlorothiazide
- Nifedipine (loại này hiếm khi được sử dụng vì nó không hiệu quả như các loại thuốc khác)
- Glucagon
- Octreotide
Điều trị phẫu thuật
Thực hiện khi các liệu pháp y tế không giữ được lượng đường trong máu ở mức có thể chấp nhận được. Nếu trẻ bị tăng insulin bẩm sinh dạng khu trú, chỉ cần phẩu thuật cắt bỏ khu vực tuyến tụy chứa các tế bào beta bị lỗi. Phẫu thuật các tổn thương dạng khu trú hiện nay có thể giúp chữa khỏi bệnh tăng insulin bẩm sinh.
Phẫu thuật cắt bỏ toàn bộ hoặc phần lớn tuyến tụy được lựa chọn cho trẻ mắc bệnh dạng lan tỏa khi các liệu pháp y tế không thành công. Sau phẫu thuật, hạ đường huyết vẫn có thể xảy ra nhưng ở tình trạng nhẹ hơn và có thể đáp ứng tốt với các liệu pháp y tế. Một số trường hợp khác, phẫu thuật gây ra các ảnh hưởng lâu dài như bệnh tiểu đường hoặc suy tuyến tụy.
Dạng di truyền
Tùy thuộc vào dạng tình trạng mà bệnh tăng insulin bẩm sinh có thể có các kiểu di truyền khác nhau. Có ít nhất hai dạng bệnh đã được xác định. Phổ biến nhất là dạng lan tỏa, xảy ra khi tất cả các tế bào beta trong tuyến tụy tiết ra quá nhiều insulin. Một dạng khác của bệnh là dạng khu trú, xảy ra khi chỉ một số tế bào beta tiết insulin quá mức .
Thông thường, dạng lan tỏa được di truyền theo kiểu lặn trên nhiễm sắc thể thường, nghĩa là cần phải có cả hai bản sao của gen đều mang đột biến. Bố mẹ của người bệnh mang một bản sao của gen đột biến, nhưng thường không biểu hiện các dấu hiệu và triệu chứng của tình trạng này.
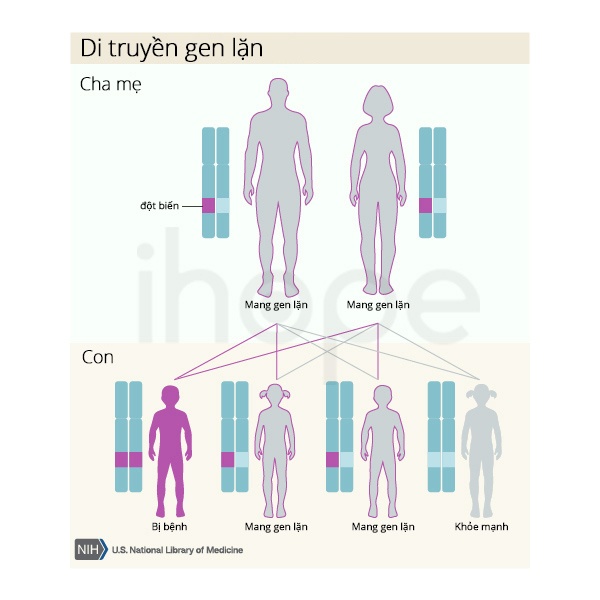
Nguồn: U.S. National Library of Medicine
Một số trường hợp ít phổ biến hơn, dạng lan tỏa cũng được di truyền theo kiểu trội trên nhiễm sắc thể thường, nghĩa là chỉ cần đột biến trên một bản sao của gen chịu trách nhiệm trong mỗi tế bào cũng đủ để gây ra biểu hiện bệnh. Khi một người mang đột biến trội sinh con thì mỗi người con có 50% khả năng kế thừa đột biến đó.
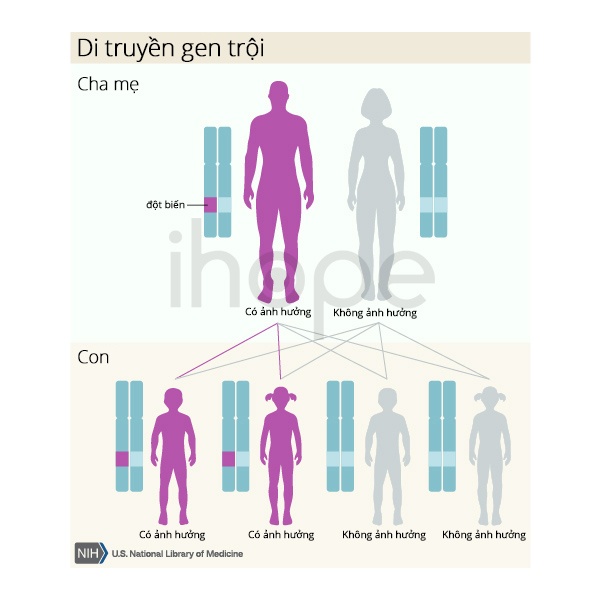
Nguồn: U.S. National Library of Medicine
Kiểu di truyền của dạng khu trú phức tạp hơn. Đối với hầu hết các gen, cả hai bản sao đều được kích hoạt trong tất cả các tế bào, nhưng đối với một số gen, một trong hai bản sao bị bất hoạt. Hầu hết những người có dạng khu trú thừa hưởng một bản sao đột biến bị bất hoạt. Trong quá trình phát triển phôi thai, một đột biến xảy lại ra trong quá trình sao chép ADN. Đột biến này chỉ được tìm thấy trong một số tế bào của tuyến tụy. Kết quả là một số tế bào beta của tuyến tụy tiết insulin bất thường, trong khi các tế bào beta khác vẫn hoạt động bình thường.
Phòng ngừa
Bệnh di truyền theo cơ chế gen lặn rất khó phát hiện ở những người thể mang vì gần như không có biểu hiện rõ ràng, đến khi có con mới biết được thì đã quá muộn. Do đó, các cặp vợ chồng trước khi mang thai cần làm xét nghiệm gen lặn để sàng lọc bệnh tăng insulin bẩm sinh, đảm bảo sinh con khỏe mạnh và lành lặn.
Các tên gọi khác
- Tăng insulin huyết hạ đường huyết ở trẻ sơ sinh
- Trẻ sơ sinh tăng insulin huyết hạ đường huyết
- Chứng tăng insulin ở trẻ sơ sinh
- Tăng insulin huyết kéo dài hạ đường huyết ở trẻ sơ sinh
- Hạ đường huyết tăng insulin liên tục
- PHHI hạ đường huyết
References
- Genetic Testing Information. Familial hyperinsulinism. Retrieved February 22, 2021 from https://www.ncbi.nlm.nih.gov/gtr/conditions/C3888018/
- Catalog of Genes and Diseases from OMIM. HYPERINSULINEMIC HYPOGLYCEMIA. Retrieved February 22, 2021 from https://omim.org/entry/256450
- Genetic and Rare Diseases Information Center. Congenital hyperinsulinism. Retrieved February 22, 2021 from https://rarediseases.info.nih.gov/diseases/3947/congenital-hyperinsulinism
- Great Ormond Street Hospital for Children. Congenital hyperinsulinism. Retrieved February 22, 2021 from https://www.gosh.nhs.uk/conditions-and-treatments/conditions-we-treat/hyperinsulinism/
- U.S. National Library of Medicine. Congenital hyperinsulinism. Retrieved February 22, 2021 from https://medlineplus.gov/genetics/condition/congenital-hyperinsulinism/
- Children' Hospital of Philadelphia. Congenital Hyperinsulinism. Retrieved February 22, 2021 from https://www.chop.edu/conditions-diseases/congenital-hyperinsulinism
- Hüseyin Demirbilek1 , Khalid Hussain2 (2017). Congenital Hyperinsulinism: Diagnosis and Treatment Update. J Clin Res Pediatr Endocrinol; 9(Suppl 2):69-87
- National Organization for Rare Disordres. Congenital Hyperinsulinism. Retrieved February 22, 2021 from https://rarediseases.org/rare-diseases/congenital-hyperinsulinism/






