Tiểu đường khởi phát tuổi trưởng thành (MODY)
Tiểu đường khởi phát tuổi trưởng thành (Maturity Onset Diabetes in the Young – MODY) là một dạng bệnh tiểu đường hiếm gặp. Bệnh khác với tiểu đường loại 1, tiểu đường loại 2 và có tính di truyền trong gia đình. Nếu một cá thể thừa hưởng đột biến từ bố hoặc mẹ, họ sẽ phát triển bệnh tiểu đường trước 25 tuổi bất kể cân nặng, lối sống hay chủng tộc.
Các đặc điểm chính của bệnh tiểu đường khởi phát tuổi trưởng thành bao gồm:
- Chẩn đoán mắc bệnh tiểu đường trước 25 tuổi
- Gia đình có tiền sử mắc bệnh tiểu đường từ hai thế hệ trở lên
- Không cần điều trị insulin
Tiểu đường khởi phát tuổi trưởng thành rất hiếm gặp so với tiểu đường loại 1 và loại 2. Do đó, khoảng 90% số ca bệnh ban đầu được chẩn đoán nhầm thành tiểu đường loại 1 hoặc loại 2.
Tiểu đường khởi phát tuổi trưởng thành có nhiều dạng khác nhau, chúng được phân loại dựa trên nguyên nhân di truyền bao gồm:
- HNF1A (còn gọi là MODY 3) do đột biến gen hepatocyte nuclear factor-1 alpha chiếm 30–60% trường hợp
- HNF4A (còn gọi là MODY 1) do đột biến gen hepatocyte nuclear factor 4 alpha chiếm 5–10% trường hợp
- GCK (còn gọi là MODY 2) do đột biến gen glucokinase chiếm 30%–60% trường hợp
- HNF1B (còn gọi là MODY 5) do đột biến gen hepatocyte nuclear factor 1 beta chiếm ít hơn 5% các trường hợp
Biểu hiện lâm sàng
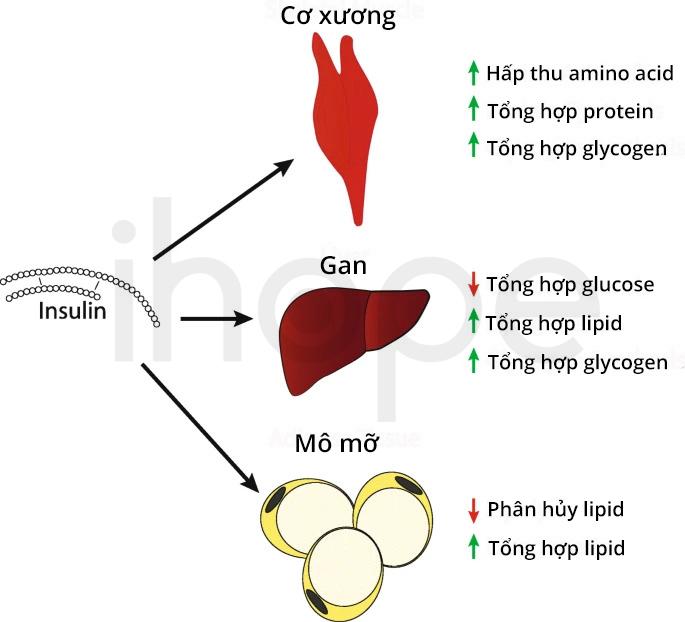
Insulin là một loại hormone có vai trò kiểm soát nồng độ glucose—một loại đường được vận chuyển từ máu vào tế bào nhằm chuyển hóa thành năng lượng cho cơ thể. Quá trình sản xuất insulin trong tuyến tụy thường suy giảm dẫn đến lượng đường trong máu bệnh nhân cao bất thường.
Nguồn: BMC
Các dấu hiệu và triệu chứng của bệnh tiểu đường khởi phát tuổi trưởng thành khác nhau giữa từng bệnh nhân và loại đột biến.
HNF1A và HNF4A
HNF1A và HNF4A có dấu hiệu bệnh tương tự nhau và phát triển chậm theo thời gian. Hai dạng này có những triệu chứng xuất hiện trong giai đoạn đầu bao gồm:
- Đi tiểu thường xuyên (đa niệu)
- Khát nước liên tục
- Mệt mỏi
- Mờ mắt
- Sụt cân
- Nhiễm trùng da tái phát
Lượng đường trong máu tăng cao và không được kiểm soát trong thời gian dài gây hỏng các mạch máu nhỏ vùng mắt và thận. Võng mạc tổn thương có thể tiến triển thành bệnh võng mạc đái tháo đường gây giảm thị lực và mù lòa. Thận tổn thương trong thời gian dài gây suy thận hoặc tiến triển thành bệnh suy thận mạn giai đoạn cuối (ESRD). Triệu chứng hai dạng bệnh thường giống nhau nhưng vẫn có một số đặc điểm riêng biệt. Vd trẻ sơ sinh mắc HNF4A có xu hướng phát triển bệnh nặng hoặc trẻ có lượng đường trong máu thấp bất thường khi mới sinh, các dấu hiệu khác bắt đầu xuất hiện khi trẻ trưởng thành. Trong khi, những người mắc HNF1A thường có nguy cơ phát triển các u tuyến tế bào gan ác tính.
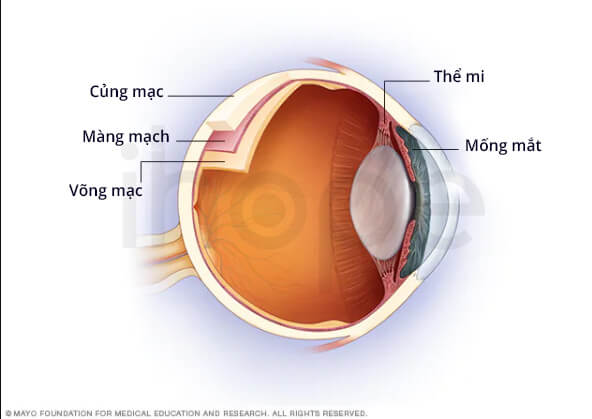
Ảnh: Màng bồ đào
Màng bồ đào bao gồm (1) mống mắt, (2) thể mi, cấu trúc tiết ra chất lỏng trong suốt phía trước mắt và (3) màng mạch, lớp mạch máu giữa củng mạc và võng mạc
Nguồn: Mayo Foundation for Medical Education and Research

Ảnh: Thận và tuyến thượng thận
Nguồn: National Cancer Institue
GCK
GCK là một loại bệnh nhẹ và không gây ra triệu chứng nghiêm trọng. Những người mắc dạng này có lượng đường trong máu tăng nhẹ, đặc biệt là vào buổi sáng trước khi ăn. Tuy nhiên, bệnh nhân thường không có triệu chứng hoặc biến chứng khác liên quan đến bệnh tiểu đường.
HNF1B
HNF1B là bệnh kết hợp giữa đái tháo đường và nang thận hoặc đường tiết niệu bất thường, tuy nhiên không phải bệnh nhân nào cũng có cả hai đặc điểm này. Dấu hiệu và triệu chứng của HNF1B khác nhau giữa các bệnh nhân và thành viên trong gia đình. Ngoài ra, người bệnh có thể xuất hiện các đặc điểm khác với bệnh tiểu đường như bất thường tuyến tụy, gan hoặc bệnh gút.
Độ phổ biến
Tiểu đường khởi phát tuổi trưởng thành chiếm 1–3% tổng số bệnh nhân tiểu đường. Bệnh xuất hiện chủ yếu trên những người da trắng, tuy nhiên một số báo cáo cho rằng các chủng tộc khác cũng có nguy cơ như người da đỏ châu Á tại Nam Phi.
Nguyên nhân
Tiểu đường khởi phát tuổi trưởng thành do đột biến một trong nhiều gen gây ra, trong đó đột biến gen HNF1A, GCK, HNF4A và HNF1B lần lượt gây ra dạng bệnh HNF1A, GCK, HNF4A và HNF1B. Tất cả các gen này cung cấp hướng dẫn tạo ra protein có chức năng quan trọng trong tế bào beta của đảo tụy, protein tham gia vào quá trình sản xuất insulin nhằm kiểm soát mức đường huyết. Những gen khác nhau sẽ quyết định độ tuổi khởi phát bệnh, triệu chứng và hiệu quả đáp ứng với liệu pháp điều trị khác nhau.
Protein được tạo ra từ gen HNF1A, HNF4A và HNF1B đều là yếu tố phiên mã, chúng kiểm soát hoạt động của những gen khác, đặc biệt các gen liên quan trực tiếp đến hoạt động và chức năng của tế bào beta. Đột biến gen HNF1A, HNF4A hoặc HNF1B tạo ra phiên bản protein bất thường, dẫn đến hình thành yếu tố phiên mã mất chức năng. Do đó, tế bào beta sản xuất insulin kém hơn bình thường so với lượng glucose trong máu. Cơ thể không thể kiểm soát lượng đường khiến mức đường huyết tăng, dẫn đến các dấu hiệu và triệu chứng của tiểu đường khởi phát tuổi trưởng thành. Một số gen liên quan còn tham gia hoạt động phát triển của mô và cơ quan khác ngoài tế bào beta. Quá trình phát triển của những hệ thống này gặp gián đoạn, từ đó các triệu chứng khác của từng dạng bệnh xuất hiện. Ví dụ, người ta phát hiện gen HNF1B liên quan đến quá trình phát triển của thận, do đó những đột biến gen này có thể gây ra nhiều bất thường thận trên bệnh nhân mắc HNF1B.
Protein được tạo ra từ gen GCK hoạt động như một thụ thể giúp nhận biết lượng glucose trong máu tăng lên. Khi mức đường huyết cao, protein này kích thích tế bào beta giải phóng insulin nhằm hấp thu glucose vào tế bào để tạo ra năng lượng. Ngoài ra, protein tạo ra từ gen GCK cũng phát tín hiệu chuyển glucose vào tế bào gan và lưu trữ glucose khi lượng đường trong máu tăng cao. Đột biến gen GCK tạo ra phiên bản protein bất thường khiến khả năng phát hiện nồng độ đường trong máu bị hạn chế, từ đó gây ra tình trạng tăng đường huyết.
Ngoài các đột biến gen HNF1A, HNF4A, HNF1B và GCK, người ta còn phát hiện một số đột biến gen khác liên quan đến kiểm soát mức đường trong máu, chúng gây ra những dạng tiểu đường khởi phát tuổi trưởng thành hiếm gặp. Người ta còn nghi ngờ nhiều gen có thể có liên quan nhưng chưa được xác định rõ.
Chẩn đoán
Một số phương pháp được sử dụng trong chẩn đoán bệnh tiểu đường khởi phát tuổi trưởng thành bao gồm:
- Xét nghiệm máu: nhằm đánh giá lượng kháng thể tuyến tụy hoặc C-peptide
- Xét nghiệm di truyền: nhằm phát hiện các đột biến gen liên quan
- Chẩn đoán phân biệt: loại trừ những bệnh có biểu hiện tương tự bao gồm tiểu đường loại 1, tiểu đường loại 2, viêm tụy mãn tính, xơ nang, nhiễm toan ceton, bệnh thận đái tháo đường, rối loạn nội tiết, kháng insulin, nhiễm glucose niệu, tăng glucose máu thứ phát
Một số triệu chứng chỉ xuất hiện trên bệnh nhân mắc tiểu đường khởi phát tuổi trưởng thành, nhưng không xuất hiện trên bệnh tiểu đường loại 1 và loại 2 bao gồm:
- Ngưỡng thận thấp
- Nồng độ CRP thấp
- Lượng đường máu trong xét nghiệm dung nạp glucose tăng mạnh
Xét nghiệm di truyền nên được thực hiện trong trường hợp nghi ngờ bệnh nhân không mắc tiểu đường loại 1 hoặc 2. Tuy nhiên xét nghiệm này tốn thời gian lâu và chi phí tốn kém, nên các dấu hiệu để chẩn đoán thường bao gồm:
- Nồng độ HDL-C thấp
- Độ nhạy insulin cao
- Cơ thể gầy ốm
- Bệnh nhân có tiền sử gia đình mắc tiểu đường xuất hiện trong độ tuổi 20-50
- Âm tính với tự kháng thể—kháng thể do hệ miễn dịch tạo ra nhằm chống lại chính protein của cá nhân đó
Điều trị
Các phương pháp điều trị bệnh tiểu đường khởi phát tuổi trưởng thành khác nhau và phụ thuộc vào loại đột biến gen, do đó bác sĩ thường phân nhóm di truyền trước khi tiến hành điều trị và tiên lượng. Tuy nhiên, hiện nay vẫn cho có liệu pháp điều trị cụ thể cho từng dạng bệnh do số ca bệnh ghi nhận ít và hiếm gặp.
GCK
Trong nhóm bệnh GCK, bệnh nhân có xu hướng tăng đường huyết lúc đói nhưng họ có khả năng tiết đủ insulin đáp ứng với lượng đường tăng cao, do đó đường huyết thường không tăng sau bữa ăn. Những bệnh nhân này không cần sử dụng liệu pháp điều trị nào, thay vào đó họ cần điều chỉnh lối sống và chế độ ăn uống cho thích hợp.
HNF1A và HNF4A
Trong nhóm bệnh HNF1A và HNF4A, bệnh nhân có thể được điều trị bằng cách kiểm soát chế độ ăn uống ngay từ đầu. Những bệnh nhân này thường tăng đường huyết sau bữa ăn và có xu hướng giảm tế bào beta, do đó họ cần được điều trị bằng một số liệu pháp thích hợp.
Người ta phát hiện những bệnh nhân mắc HNF1A và HNF4A có xu hướng đáp ứng tốt với sulfonylurea, do đó đây là liệu pháp hiệu quả trong kiểm soát đường huyết. Ngoài ra, một thử nghiệm đối chứng ngẫu nhiên giữa GLP-1RA với glimepiride trong điều trị bệnh nhân HNF1A cho thấy các thuốc có tác dụng hạ đường huyết tương đương nhau. Tuy nhiên, glimepiride có tác dụng hạ đường huyết tốt hơn GLP-1RA nhưng nó lại tăng nguy cơ hạ đường huyết.
HNF1B
Người ta nghi ngờ bệnh nhân mắc HNF1B có thận giảm tiết hormone insulin kết hợp với nồng độ kháng insulin gan cao nên họ không đáp ứng tốt với sulfonylurea. Do đó, người bệnh cần sử dụng liệu pháp thay thế khác nhằm kiểm soát đường huyết như bổ sung insulin.
Dạng di truyền
Bệnh tiểu đường khởi phát tuổi trưởng thành di truyền theo kiểu trội trên nhiễm sắc thể thường. Do đó, một bản sao của gen trong mỗi tế bào đủ để gây ra bệnh. Một số ít trường hợp là do đột biến mới (denovo) trong quá trình hình thành tế bào sinh sản (trứng, tinh trùng) hoặc quá trình phát triển phôi sớm.
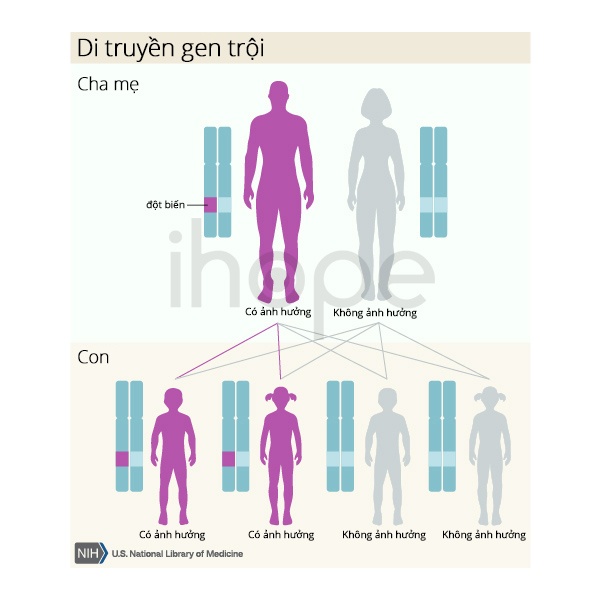
Nguồn: U.S. National Library of Medicine
Phòng ngừa
Bệnh tiểu đường khởi phát tuổi trưởng thành di truyền trội trên nhiễm sắc thể thường, nếu cha hoặc mẹ mắc bệnh, con sinh ra sẽ có 50% khả năng di truyền bệnh. Do đó, để bảo đảm 100% khả năng con không bị bệnh, cha mẹ có thể chọn phương pháp thụ tinh nhân tạo IVF và sàng lọc phôi PGS/PGD. Các thành viên trong gia đình nên khám sức khỏe và tầm soát bệnh định kỳ nếu có thành viên mắc bệnh. Các cặp vợ chồng trước khi mang thai cần tư vấn và xét nghiệm di truyền nhằm đảm bảo sinh con khỏe mạnh.
Các tên gọi khác
- MODY
References
- Catalog of Genes and Diseases from OMIM. MATURITY-ONSET DIABETES OF THE YOUNG, TYPE 1; MODY1. Retrieved October 24, 2023 from https://omim.org/entry/125850
- Catalog of Genes and Diseases from OMIM. MATURITY-ONSET DIABETES OF THE YOUNG, TYPE 2; MODY2. Retrieved October 24, 2023 from https://omim.org/entry/125851
- Catalog of Genes and Diseases from OMIM. RENAL CYSTS AND DIABETES SYNDROME; RCAD. Retrieved October 24, 2023 from https://omim.org/entry/137920
- Catalog of Genes and Diseases from OMIM. MATURITY-ONSET DIABETES OF THE YOUNG, TYPE 3; MODY3. Retrieved October 24, 2023 from https://omim.org/entry/600496
- Catalog of Genes and Diseases from OMIM. MATURITY-ONSET DIABETES OF THE YOUNG; MODY. Retrieved October 24, 2023 from https://omim.org/entry/606391
- U.S National Library of Medicine. Maturity Onset Diabetes in the Young. Retrieved October 24, 2023 from https://www.ncbi.nlm.nih.gov/books/NBK532900/
- Diabetes UK. maturity onset diabetes of the young (mody). Retrieved 45223 from https://www.elsevier.es/en-revista-medicina-universitaria-304-articulo-roberts-syndrome-an-isolated-S1665579617300601
- DiabetesGenes What Is Maturity-Onset Diabetes Of The Young?. Retrieved 45223 from https://europepmc.org/article/med/865946
- Harvard Health Publishing. Maturity onset diabetes of the young (MODY). Retrieved 45223 from https://kidshealth.org/en/parents/campomelic-dysplasia.html
- MedlinePlus. Maturity-onset diabetes of the young. Retrieved October 24, 2023 from https://www.mda.org/disease/inclusion-body-myositis