U cận hạch
U cận hạch là một loại khối u lành tính (không phải ung thư) xảy ra trong nhóm tế bào gần các chùm tế bào thần kinh (hạch thần kinh). U cận hạch thường xảy ra ở đầu, cổ hoặc thân mình. Một dạng của u cận hạch gọi là u tủy thượng thận phát triển trong tuyến thượng thận. Các tuyến thượng thận nằm trên đầu mỗi quả thận và sản xuất ra các hormone để phản ứng với căng thẳng. Hầu hết những người bị u cận hạch chỉ phát triển duy nhất một khối u trong cuộc đời.
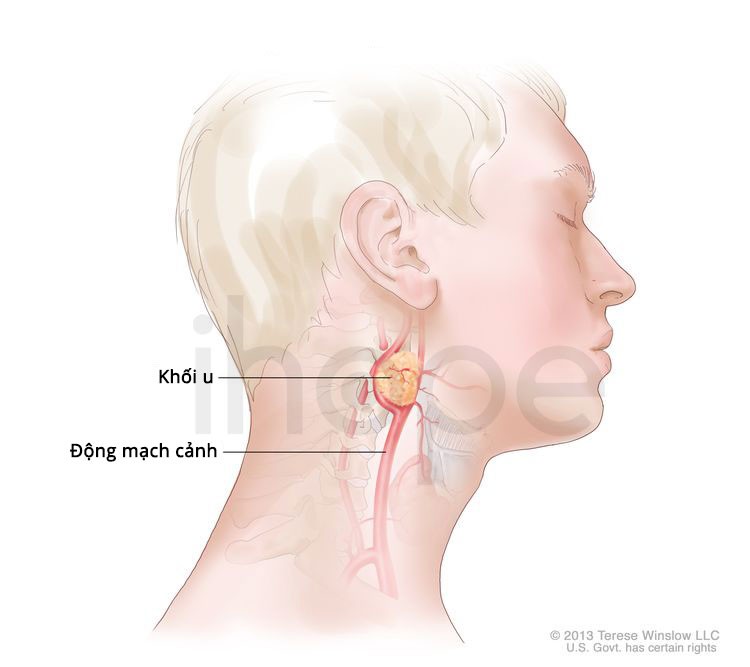
Nguồn: Terese Winslow LLC
Biểu hiện lâm sàng
U tủy thượng thận và một số loại u cận hạch khác có liên quan đến hạch của hệ thần kinh giao cảm. Hệ thống thần kinh giao cảm kiểm soát các thay đổi trong cơ thể bằng cách tiết ra hormone phản ứng với căng thẳng. Mặc dù hầu hết các loại u cận hạch có liên quan đến hệ thần kinh giao cảm là u tủy thượng thận, một số khác xảy ra bên ngoài tuyến thượng thận (thường ở bụng), gọi là u cận hạch ngoài thượng thận. Các khối u cận hạch thần kinh giao cảm (bao gồm cả u tủy thượng thận) sản xuất các hormone gọi là catecholamine, chẳng hạn như epinephrine (adrenaline) hoặc norepinephrine. Những catecholamine dư thừa này có thể gây ra các dấu hiệu và triệu chứng như cao huyết áp, tim đập nhanh, đau đầu hoặc đổ mồ hôi.
Hầu hết những loại u cận hạch liên quan đến các hạch của hệ thần kinh phó giao cảm, hệ thống kiểm soát các chức năng không tự chủ của cơ thể như tiêu hóa và hình thành nước bọt. Các khối u tuyến phó giao cảm thường xuất hiện ở đầu và cổ, chúng không sản xuất hormone. Tuy nhiên, các khối u lớn có thể gây ra các dấu hiệu và triệu chứng như ho, giảm thính lực ở một bên tai hoặc khó nuốt.
Mặc dù hầu hết các loại u cận hạch và u tủy thượng thận không phải là ung thư, nhưng một số có thể trở thành ung thư (ác tính) và lây lan sang các bộ phận khác của cơ thể (di căn). Các khối u cận hạch ngoài thượng thận có khả năng trở thành ung thư cao hơn các khối u tuyến phó giao cảm hoặc u tủy thượng thận.
Độ phổ biến
Người ta ước tính rằng tỷ lệ hiện mắc bệnh u tủy thượng thận là 1/500.000 người và các loại u cận hạch khác là 1/1.000.000 người.
Nguyên nhân
Các đột biến gen VHL, RET, SDHB và SDHD được tìm thấy ở những người mắc bênh u cận hạch và u tủy thượng thận. Ít nhất ba đột biến gen bổ sung bao gồm TMEM127, SDHA và KIF1B được xác định ở những người có triệu chứng đơn lẻ của căn bệnh này. Đột biến gen làm thay đổi quá trình trình kiểm soát phát triển và phân chia của tế bào, dẫn đến tăng nguy cơ phát triển u cận hạch và u tủy thượng thận.
Các đột biến gen VHL, SDHA, SDHB và SDHD làm tăng nguy cơ phát triển khối u cận hạch. Protein tạo ra từ gen VHL phá vỡ các protein không cần thiết, bao gồm protein HIF kích thích phân chia tế bào và hình thành mạch máu trong một số điều kiện nhất định. Protein tạo ra từ gen SDHA, SDHB và SDHD là các tiểu đơn vị của một loại enzyme quan trọng giúp sản xuất năng lượng trong tế bào. Enzyme này cũng tham gia quá trình phân hủy protein HIF. Các đột biến gen VHL, SDHA, SDHB và SDHD không có chức năng phân hủy protein HIF, khiến chúng tích tụ trong tế bào. Protein HIF dư thừa sẽ kích thích các tế bào phân chia và tạo mạch máu mới. Tế bào phân chia nhanh chóng không kiểm soát cùng với các mạch máu mới hình thành tạo điều kiện cho các khối u phát triển.
Đột biến gen RET đã được tìm thấy ở bệnh nhân u tủy thượng thận. Protein tạo ra từ gen RET liên quan đến đường truyền tín hiệu bên trong tế bào, kích thích sự phân chia hoặc trưởng thành của tế bào. Đột biến gen RET kích hoạt quá mức đường tín hiệu của protein, khiến tế bào phân chia ngay cả khi không có tín hiệu từ bên ngoài. Cuối cùng, tế bào phát triển và phân chia không kiểm soát rồi hình thành khối u trong tuyến thượng thận.
Đột biến gen TMEM127 xảy ra phổ biến nhất ở bệnh nhân u tủy thượng thận và đôi khi các trường hợp u cận hạch khác. Protein TMEM127 kiểm soát đường tín hiệu kích thích sự phát triển và tồn tại của tế bào. Các nghiên cứu cho rằng đột biến gen TMEM127 kích hoạt tế bào phát triển và hình thành khối u.
Đột biến gen KIF1B được xác định ở bệnh nhân u tủy thượng thận. Protein KIF1B kích hoạt tế bào tự hủy theo chu trình gọi là quá trình apoptosis
Chẩn đoán
Khám sức khỏe
Khám sức khỏe tổng quát kiểm tra các dấu hiệu chung, như cục u hoặc bất kỳ biểu hiện bất thường. Các thói quen sức khỏe của bệnh nhân, các bệnh đã mắc phải và các phương pháp điều trị trước đó cũng được quan tâm
Xét nghiệm sinh hóa
- Xét nghiệm nước tiểu 24 giờ. Mẫu nước tiểu thu trong 24 giờ để đo lượng catecholamine. Các chất tạo ra do phân hủy catecholamine cũng được kiểm tra. Lượng catecholamine cao hơn bình thường có thể là dấu hiệu của u cận hạch.
- Kiểm tra catecholamine trong máu. Phương pháp đo lượng catecholamine được giải phóng vào máu. Các chất tạo ra do phân hủy catecholamine cũng được kiểm tra. Lượng catecholamine cao hơn bình thường có thể là dấu hiệu của u cận hạch.
Chẩn đoán hình ảnh
- Chụp CT. Kỹ thuật tạo ra một loạt các hình ảnh chi tiết các khu vực bên trong cơ thể từ nhiều góc độ khác nhau như cổ, ngực, bụng và xương chậu. Hình ảnh sẽ hiển thị trên máy tính liên kết với một máy x-quang. Để các cơ quan hoặc mô hiển thị rõ ràng hơn, bác sĩ có thể sẽ tiêm thêm thuốc nhuộm vào tĩnh mạch của bệnh nhân. Kỹ thuật này còn gọi là chụp cắt lớp vi tính.
- Chụp cộng hưởng từ (MRI). Kỹ thuật sử dụng nam châm, sóng vô tuyến và máy tính để tạo ra một loạt hình ảnh chi tiết về các khu vực bên trong cơ thể như cổ, ngực, bụng và xương chậu. Kỹ thuật này còn gọi là chụp cộng hưởng từ hạt nhân (NMRI).
Xét nghiệm di truyền
U cận hạch đôi khi gây ra bởi đột biến gen được truyền từ cha mẹ sang con cái. Xét nghiệm di truyền có thể giúp xác định căn bệnh mắc phải có phải do đột biến gen gây ra hay không.
Điều trị
Phẫu thuật
Phẫu thuật loại bỏ u tủy thượng thận bằng cách cắt bỏ một hoặc cả hai tuyến thượng thận. Nếu khối u đã lan rộng, các mô và hạch bạch huyết bên trong bụng cũng có thể được loại bỏ. Có thể dùng thuốc trước, trong và sau khi phẫu thuật để giữ huyết áp và nhịp tim bình thường.
Sau cuộc phẫu thuật, lượng catecholamine trong máu hoặc nước tiểu sẽ được kiểm tra. Mức catecholamine bình thường cho thấy tế bào ung thư đã bị loại bỏ.
Nếu cả hai tuyến thượng thận bị cắt bỏ, bệnh nhân cần điều trị liệu pháp hormone để bổ sung các hormone do tuyến thượng thận tạo ra.
Xạ trị
Xạ trị sử dụng tia X năng lượng cao hoặc các loại bức xạ khác để tiêu diệt hoặc ngăn không cho tế bào ung thư phát triển. Có hai loại xạ trị:
- Xạ trị bên ngoài sử dụng một thiết bị chiếu bức xạ đến tế bào ung thư từ bên ngoài cơ thể.
- Xạ trị bên trong đưa trực tiếp chất phóng xạ được gói trong các hạt, dây điện hoặc ống thông vào vị trí gần khối ung thư.
Hình thức xạ trị được thực hiện tùy thuộc vào loại ung thư đang được điều trị, ung thư đã di căn hay tái phát hay không. Xạ trị bên ngoài và liệu pháp 131I-MIBG được sử dụng để điều trị u tủy thượng thận.
Hóa trị
Hóa trị sử dụng thuốc nhằm ngăn chặn sự phát triển của tế bào ung thư, bằng cách giết chết tế bào hoặc ngăn chúng phân chia. Khi đưa vào cơ thể bằng đường uống hoặc tiêm vào tĩnh mạch, thuốc sẽ đi vào máu và có thể tiếp cận các tế bào ung thư khắp cơ thể (hóa trị toàn thân). Khi thuốc được đặt trực tiếp vào dịch não tủy, một cơ quan hoặc khoang cơ thể như bụng, thuốc chủ yếu ảnh hưởng đến các tế bào ung thư ở những khu vực đó (hóa trị khu vực). Hóa trị kết hợp sử dụng nhiều hơn một loại thuốc chống ung thư. Cách thức hóa trị được thực hiện tùy thuộc vào loại ung thư đang được điều trị, ung thư đã di căn hay tái phát.
Liệu pháp loại bỏ
Phương pháp điều trị loại bỏ hoặc phá hủy mô, một bộ phận cơ thể. Các liệu pháp loại bỏ được sử dụng để tiêu diệt tế bào ung thư bao gồm:
- Đốt sóng cao tần (RFA - Radiofrequency ablation). Phương pháp sử dụng dòng điện của sóng cao tần để làm nóng và phá hủy các tế bào bất thường. Đốt sóng cao tần có thể được sử dụng để điều trị ung thư và các bệnh khác.
- Áp đông. Phương pháp làm đông lạnh mô nhằm tiêu diệt các tế bào bất thường. Nitơ lỏng hoặc carbon dioxide lỏng được sử dụng để làm đông lạnh mô.
Liệu pháp thuyên tắc mạch
Phương pháp điều trị sử dụng các hạt nhỏ làm tắc nghẽn động mạch dẫn đến tuyến thượng thận. Chặn dòng chảy của máu đến tuyến thượng thận giúp tiêu diệt các tế bào ung thư phát triển ở đó.
Liệu pháp trúng đích
Liệu pháp trúng đích sử dụng thuốc hoặc các chất khác có thể nhắm và tấn công các tế bào ung thư mà không gây hại cho các tế bào bình thường. Các liệu pháp nhắm mục tiêu được sử dụng để điều trị u tủy thượng thận di căn và tái phát.
Sunitinib (một loại chất ức chế tyrosine kinase) là một phương pháp điều trị mới đang được nghiên cứu cho bệnh u tủy thượng thận di căn. Liệu pháp ức chế tyrosine kinase là một loại liệu pháp trúng đích ngăn chặn các tín hiệu cần thiết giúp khối u phát triển.
Dạng di truyền
U cận hạch có thể được di truyền theo kiểu trội của nhiễm sắc thể thường, nghĩa là một bản sao của gen bị thay đổi trong mỗi tế bào cũng đủ để làm tăng nguy cơ phát triển bệnh u cận hạch hoặc u tủy thượng thận. Tuy nhiên, không phải tất cả những người mắc bệnh đều có đột biến gen và không phải tất cả những người mang đột biến gen sẽ phát bệnh.
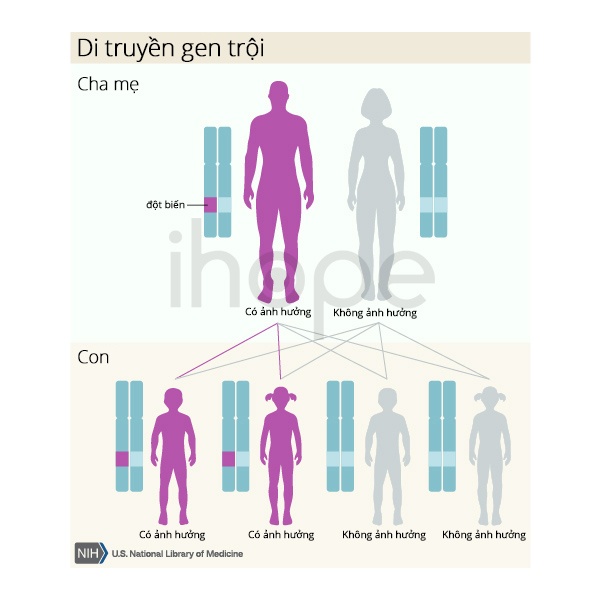
Nguồn: U.S. National Library of Medicine
Hầu hết các trường hợp u cân hạch xảy ra ở những người không có tiền sử mắc bệnh trong gia đình.
Phòng ngừa
Chưa có phương pháp ngăn ngừa hoàn toàn u cận hạch. Tuy nhiên có thể làm giảm nguy cơ ung thư bằng một lối sống lành mạnh, cẩn thận nếu làm việc với hóa chất và kiểm tra sức khỏe nếu có bất kỳ triệu chứng nào.
Các tên gọi khác
- Chemodectoma
- U tế bào cận hạch thần kinh
References
- U.S. National Library of Medicine. Nonsyndromic paraganglioma. Retrieved December 16, 2021 from https://medlineplus.gov/genetics/condition/nonsyndromic-paraganglioma/
- National Cancer Institue. Paraganglioma. Retrieved December 16, 2021 from https://www.cancer.gov/pediatric-adult-rare-tumor/rare-tumors/rare-endocrine-tumor/paraganglioma
- National Cancer Institue. Pheochromocytoma and Paraganglioma Treatment (PDQ®)–Patient Version. Retrieved December 16, 2021 from https://www.cancer.gov/types/pheochromocytoma/patient/pheochromocytoma-treatment-pdq
- Mayo Foundation for Medical Education and Research. Neuroendocrine tumors. Retrieved December 16, 2021 from https://www.mayoclinic.org/diseases-conditions/paraganglioma/cdc-20352970
- Comlumbia Surgery. Paraganglioma. Retrieved December 16, 2021 from https://columbiasurgery.org/conditions-and-treatments/paraganglioma
- Mount Sinai. Paragangliomas. Retrieved December 16, 2021 from https://www.mountsinai.org/locations/cerebrovascular-center/conditions/tumors/paragangliomas
- Health University of UTAH. WHAT IS A PARAGANGLIOMA TUMOR? Retrieved December 16, 2021 from https://healthcare.utah.edu/skull-base-tumors/paraganglioma.php
- Boston Children's Hospital. Paraganglioma/Pheochromocytoma. Retrieved December 16, 2021 from https://www.childrenshospital.org/conditions-and-treatments/conditions/p/paraganglioma-pheochromocytoma
- Cleveland Clinic. Paraganglioma & Pheochromocytoma Clinic. Retrieved December 16, 2021 from https://my.clevelandclinic.org/departments/genomics/specialties/paraganglioma-pheochromocytoma
- National Organization for Rare Disorders. Pheochromocytoma/Paraganglioma. Retrieved December 16, 2021 from https://rarediseases.org/rare-diseases/pheochromocytoma/