Tăng tyrosine máu loại III
Tăng tyrosine máu loại III (tyrosinemia type 3) thuộc nhóm bệnh rối loạn chuyển hóa axit amin, người bệnh không thể phân giải tyrosine—một loại axit amin có nguồn gốc từ thực phẩm. Quá trình phân hủy tyrosine trải qua nhiều bước, trong mỗi bước cần một enzyme đặc hiệu. Dựa vào loại enzyme bị thiếu, bệnh được phân thành ba dạng gồm tăng tyrosine máu loại I, tăng tyrosine máu loại II và tăng tyrosine máu loại III.
Nguồn: Darryl Leja, NHGRI
Đối với người bệnh tăng tyrosine máu loại III, enzyme 4-hydroxyphenylpyruvate dioxygenase (HPD) hoạt động bất thường. Điều này dẫn đến tyrosine tích tụ với nồng độ cao bất thường, từ đó gây tổn thương cơ thể, nhất là não và hệ thần kinh .
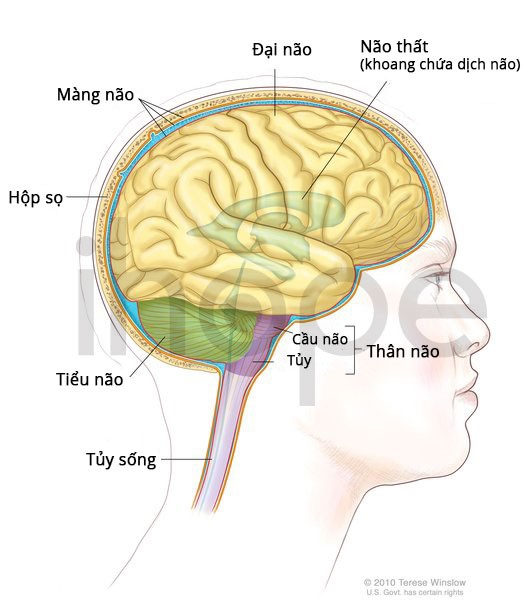
Ảnh: Cấu trúc bên trong của não
Nguồn: Terese Winslow
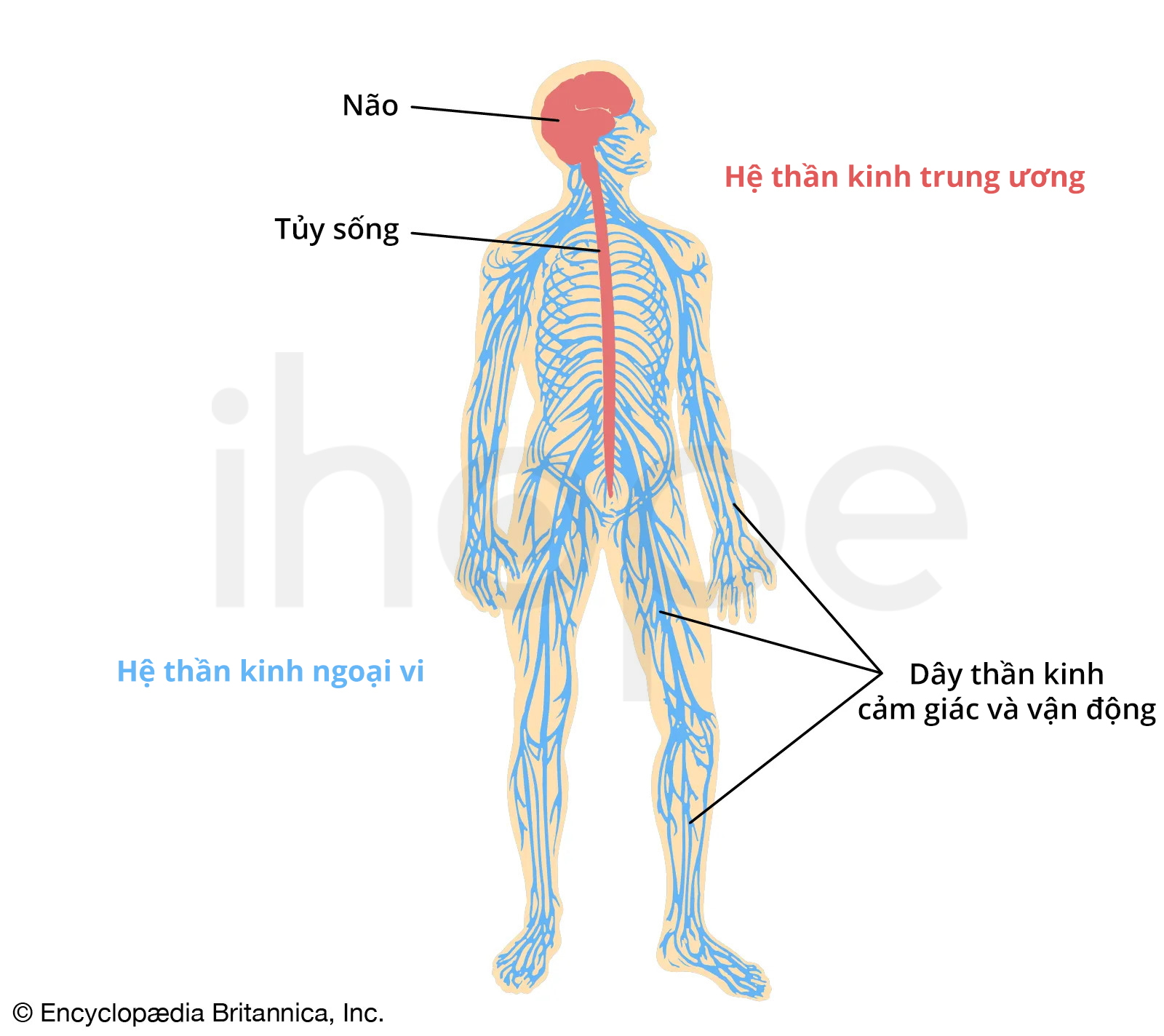
Ảnh: Hệ thần kinh người
Nguồn: Encyclopædia Britannica, Inc.
Biểu hiện lâm sàng
Tăng tyrosine máu loại III thường khởi phát khi trẻ tiêu thụ sữa và thực phẩm mà cơ thể không phân giải được hoặc trẻ nhịn ăn trong thời gian dài. Bên cạnh đó, bệnh cũng xảy ra nếu trẻ bị cảm sốt hay nhiễm trùng.
Người bệnh có thể xuất hiện nhiều triệu chứng khác nhau, tuy nhiên, các biểu hiện chung bao gồm:
- Co giật
- Động kinh
- Chậm phát triển trí tuệ
- Phối hợp cơ và giữ thăng bằng kém (thất điều)
Tăng tyrosine máu loại III không ảnh hưởng đến tuổi thọ người bệnh, trẻ chỉ chậm phát triển trí tuệ với mức độ từ nhẹ đến trung bình. Do đó, trẻ có thể luyện tập và thích nghi với cuộc sống bình thường.
Độ phổ biến
Tăng tyrosine máu loại III là bệnh hiếm gặp nhất trong ba dạng tăng tyrosine máu. Hiện nay, mới chỉ có khoảng 20 trường hợp được báo cáo.
Nguyên nhân
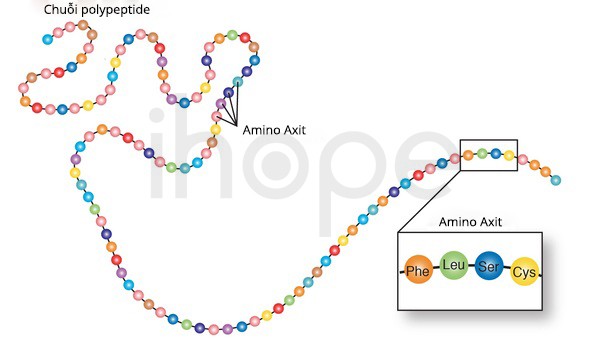
Đột biến gen HPD gây ra bệnh tyrosine máu loại III. Gen này cung cấp hướng dẫn tạp ra enzyme 4-hydrocyphenylpyruvate dioxygenase. Enzyme này tồn tại nhiều nhất trong gan cùng một lượng nhỏ hơn tại thận . 4-hydrocyphenylpyruvate dioxygenase là enzyme thứ hai trong nhóm 5 enzyme tham gia chuỗi phản ứng để phân giải tyrosine—một loại axit amin có trong nhiều loại thực phẩm như sữa, thịt, trứng và cá. Cơ thể hấp thụ protein từ thực phẩm bằng cách phân giải protein thành phân tử nhỏ hơn là axit amin. Sau đó, enzyme đặc hiệu sẽ chuyển hóa axit amin thành dạng cơ thể sử dụng được.
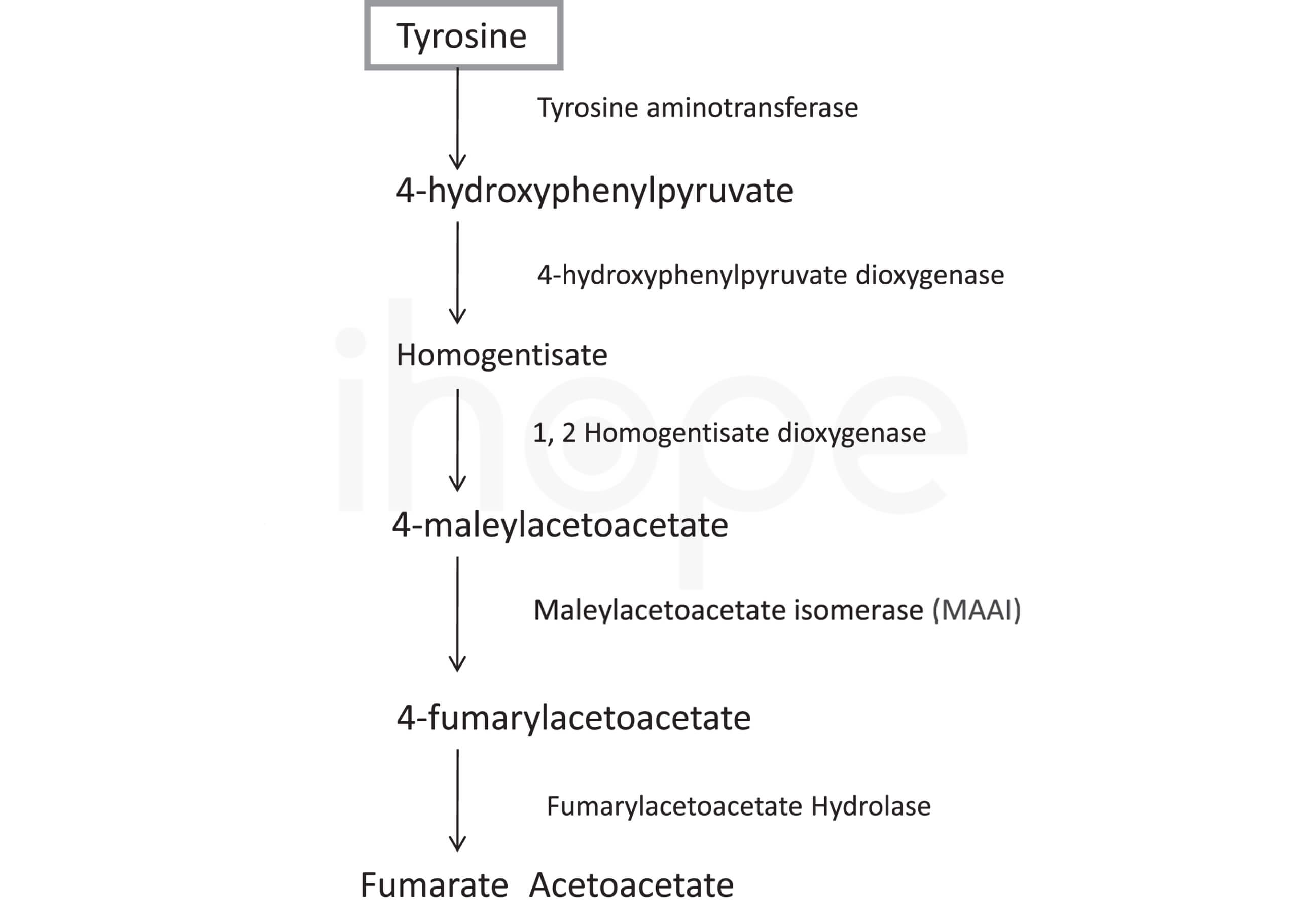
Nguồn: IOS Press
Cụ thể hơn, 4-hydroxyphenylpyruvate dioxygenase chuyển đổi một sản phẩm phụ của tyrosine là 4-hydroxyphenylpyruvate thành homogentisate. Sau đó, enzyme khác tiếp tục chuỗi phản ứng để cuối cùng tạo ra các phân tử nhỏ hơn. Những phân tử này được bài tiết qua thận hoặc được sử dụng làm năng lượng cũng như tạo ra nhiều chất khác.
Nguồn: Mr.High Sky/Shutterstock.com
Gen HPD đột biến khiến cơ thể sản xuất ít enzyme hơn bình thường hoặc enzyme tạo ra bị mất chức năng nên chuỗi phản ứng phân giải tyrosine bị gián đoạn. Do đó, tyrosine và nhiều axit amin khác như methionine hay phenylalanine tích tụ trong cơ thể. Ngoài ra, tyrosine còn chuyển hóa thành axit homogentisic có hại, từ đó não và hệ thần kinh bị tổn thương.
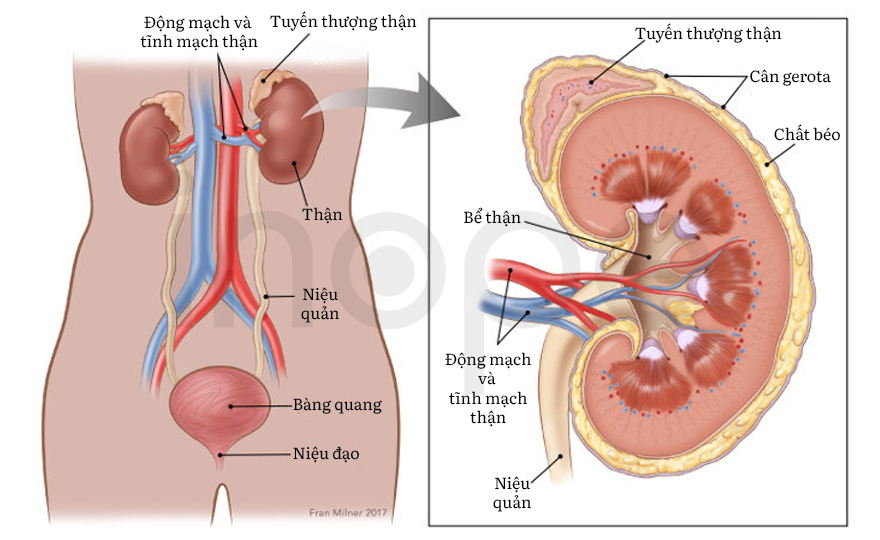
Ảnh: Thận và tuyến thượng thận
Nguồn: National Cancer Institue
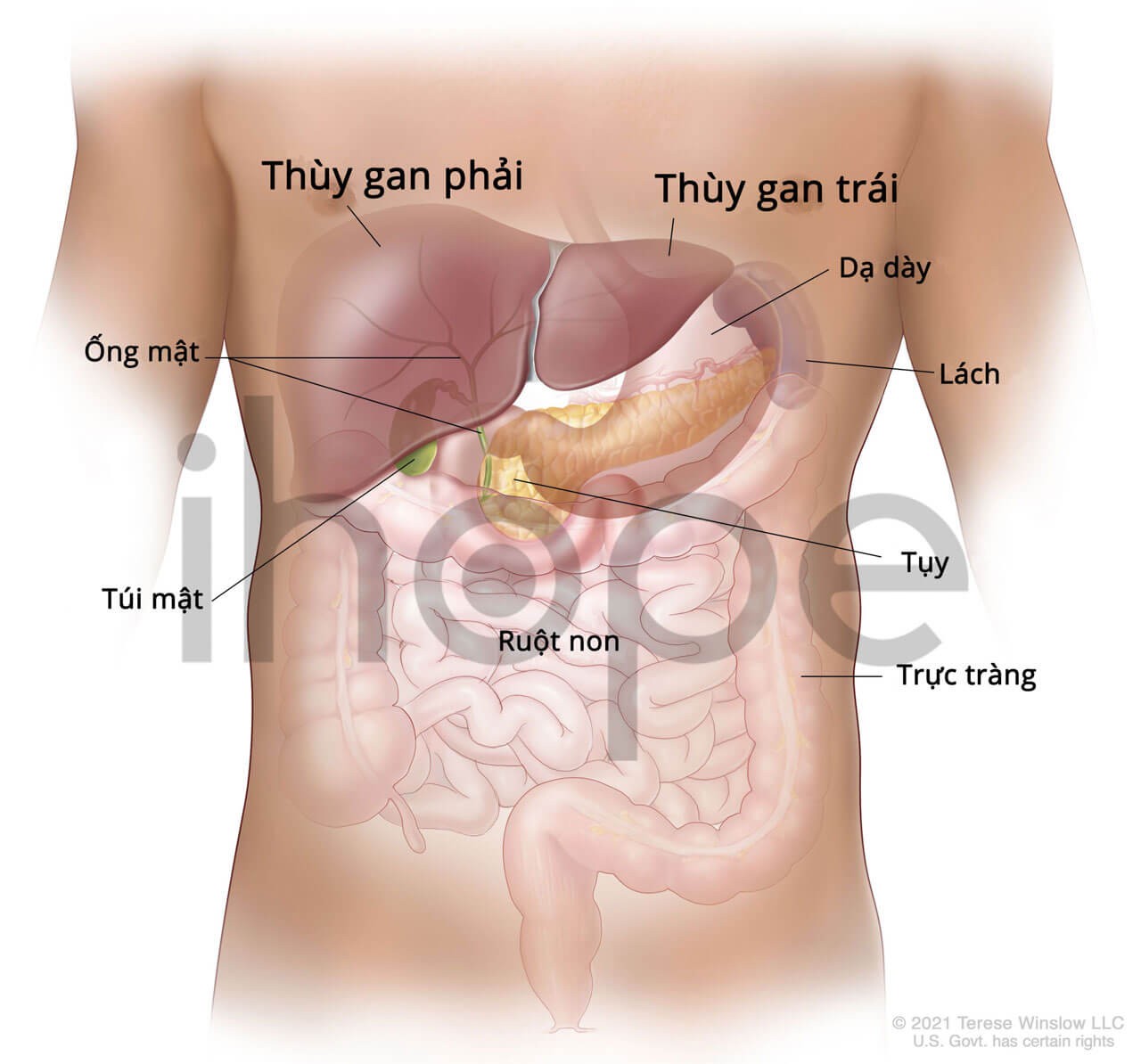
Ảnh: Giải phẫu gan người
Nguồn: Terese Winslow LLC
Chẩn đoán
Trong vòng 24–48 giờ sau khi sinh, trẻ được lấy máu gót chân để thực hiện sàng lọc sơ sinh nhằm phát hiện tăng tyrosine máu loại III và các bệnh lý khác.
Nếu kết quả sàng lọc sơ sinh cho thấy nguy cơ cao mắc bệnh, bác sĩ sẽ cho trẻ thực hiện thêm những xét nghiệm khác để làm rõ. Điều quan trọng cần lưu ý là kết quả sàng lọc nguy cơ cao không đồng nghĩa với kết luận em bé mắc bệnh. Kết quả nguy cơ cao có thể do mẫu máu ban đầu được thu quá ít hoặc quá sớm. Tuy nhiên, cha mẹ nên đưa trẻ tái khám theo đúng lịch hẹn để làm thêm các xét nghiệm xác nhận. Nếu không được điều trị kịp thời, tăng tyrosine máu loại III có thể ảnh hưởng đến khả năng vận động và trí thông minh của trẻ. Xét nghiệm tiếp theo phải được tiến hành càng sớm càng tốt để xác định xem liệu trẻ có mắc bệnh hay không.
Xét nghiệm tiếp theo bao gồm kiểm tra mẫu nước tiểu và máu của bé để đo nồng độ axit và chất độc có hại. Một số axit và độc tố tích tụ trong cơ thể khi trẻ bị rối loạn axit amin, do đó bác sĩ có thể dựa vào nồng độ các chất này để xác định em bé có mắc bệnh hay không. Trẻ mắc bệnh sẽ có hàm lượng tyrosine tăng cao trong máu và các chất chuyển hóa tyrosine trong nước tiểu. Ngoài ra, bác sĩ có thể chỉ định người bệnh thực hiện xét nghiệm di truyền để xác nhận kết quả chẩn đoán.
Ngoài ra, cần lưu ý trường hợp tăng nồng độ tyrosine tạm thời với tỉ lệ khoảng 1/10 trẻ sơ sinh. Nồng độ tyrosine tăng tạm thời không phải là bệnh di truyền. Nguyên nhân dẫn đến hiện tượng này có thể do trẻ thiếu vitamin C hoặc trẻ sinh non nên gan chưa phát triển toàn diện.
Điều trị
Hiện nay, chưa có phương pháp điều trị hoàn toàn tăng tyrosine máu loại III. Các liệu pháp chủ yếu nhằm giảm nhẹ triệu chứng và cải thiện chất lượng đời sống bệnh nhân.
Một số triệu chứng có thể được kiểm soát bằng chế độ ăn hạn chế phenylalanine, tyrosine và methionine. Hiện nay, trên thị trường có sẵn các loại thực phẩm và sữa công thức đặc biệt dành cho trẻ em mắc bệnh tăng tyrosine máu loại III. Trẻ cần duy trì chế độ ăn này suốt đời.
Bên cạnh đó, bác sĩ có thể cho người bệnh sử dụng thuốc NTBC để giảm nồng độ axit amin trong máu. Nếu được phát hiện sớm và điều trị kịp thời, trẻ vẫn có thể tăng trưởng và phát triển khỏe mạnh.
Dạng di truyền
Tăng tyrosine máu loại III di truyền theo kiểu lặn trên nhiễm sắc thể thường. Do đó, bệnh chỉ biểu hiện khi có cả hai bản sao của gen đột biến trong mỗi tế bào. Bệnh nhân mắc bệnh lặn trên nhiễm sắc thể thường sẽ có bố và mẹ mang một bản sao của gen đột biến, nhưng họ ít khi biểu hiện triệu chứng bệnh.
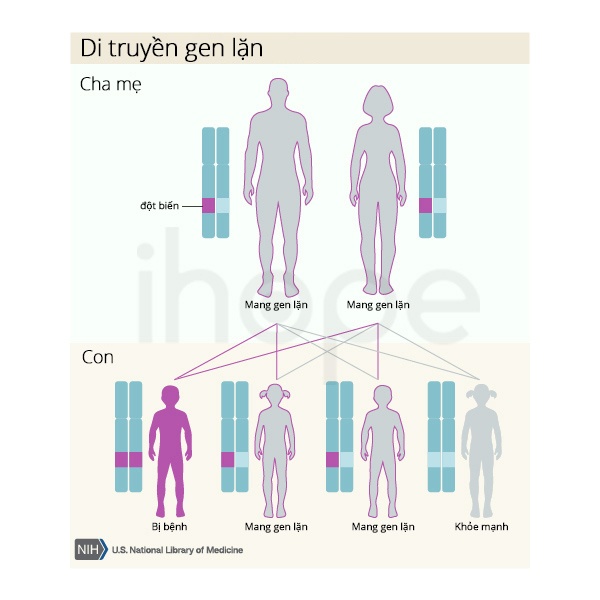
Nguồn: U.S. National Library of Medicine
Phòng ngừa
Tăng tyrosine máu loại III di truyền lặn do đột biến gen HPD, cha mẹ mang đột biến dị hợp nên gần như không có biểu hiện bệnh, do đó rất khó phát hiện cho đến khi sinh con. Để chủ động phòng ngừa, cha mẹ nên làm xét nghiệm sàng lọc gen lặn để chủ động cho tương lai của con. Các cặp vợ chồng trước khi mang thai cần tư vấn và xét nghiệm di truyền nhằmđảm bảo sinh con khỏe mạnh. Người thuộc nhóm nguy cơ mắc bệnh cần khám sức khỏe và tầm soát bệnh định kỳ.
Các tên gọi khác
- TYR III
- Tyrosinemia
- Tyrosinemia III
- Tyrosinemia due to HPD deficiency
- 4-hydroxyphenylpyruvic acid oxidase deficiency
- 4-hydroxyphenylpyruvate dioxygenase deficiency
- 4-alpha hydroxyphenylpyruvate dioxygenase deficiency
- 4-alpha hydroxyphenylpyruvic acid oxidase deficiency
- Tyrosinemia due to 4-hydroxyphenylpyruvate dioxygenase deficiency
- Tyrosinemia due to 4-hydroxyphenylpyruvic acid oxidase deficiency
References
- Genetic Testing Information. Tyrosinemia type III. Retrieved January 24, 2024 from https://www.ncbi.nlm.nih.gov/gtr/conditions/C0268623/
- Genetic and Rare Diseases Information Center. TYROSINEMIA, TYPE III; TYRSN3. Retrieved January 24, 2024 from https://omim.org/entry/276710
- Catalog of Genes and Diseases from OMIM. Tyrosinemia type 3. Retrieved January 24, 2024 from https://rarediseases.info.nih.gov/diseases/10332/tyrosinemia-type-3
- U.S National Library of Medicine. Tyrosinemia. Retrieved January 24, 2024 from https://medlineplus.gov/genetics/condition/tyrosinemia/
- Baby's First Test Tyrosinemia, Type III. Retrieved January 24, 2024 from https://www.babysfirsttest.org/newborn-screening/conditions/tyrosinemia-type-iii
- Health Resources and Services Administration Tyrosinemia, type III. Retrieved January 24, 2024 from https://newbornscreening.hrsa.gov/conditions/tyrosinemia-type-iii
- National Institute of Health. TYROSINEMIA TYPE III: A CASE REPORT OF SIBLINGS AND LITERATURE REVIEW. Retrieved January 24, 2024 from https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7274528/
- National Organization for Rare Disorders. Tyrosinemia type 3. Retrieved January 24, 2024 from https://rarediseases.org/gard-rare-disease/tyrosinemia-type-3/
- Orphanet. Tyrosinemia type 3. Retrieved January 24, 2024 from https://www.orpha.net/consor/cgi-bin/OC_Exp.php?lng=EN&Expert=69723