Tăng axit methylmalonic máu kèm homocystin niệu
Tăng axit methylmalonic máu (Methylmalonic acidemia) là bệnh di truyền hiếm gặp, bệnh thuộc nhóm các rối loạn chuyển hoá khiến cơ thể không thể phân hủy axit amin, chất béo và protein đúng cách.
Dựa vào nguyên nhân di truyền, bệnh được chia thành nhiều nhóm, bao gồm:
- Tăng axit methylmalonic máu do thiếu cobalamin A hoặc cobalamin B (cblA, cblB)
- Tăng axit methylmalonic máu kèm theo homocystin niệu (cblC, cblD, cblF, cblJ, cblX, epi-cblC)
- Các loại khác
Bên cạnh đó, người tăng axit methylmalonic máu kèm theo homocystin niệu (methylmalonic acidemia with homocystinuria) cũng không thể chuyển hóa axit amin homocysteine thành axit methionine. Họ biểu hiện triệu chứng của cả 2 bệnh riêng biệt, bao gồm nồng độ axit methylmalonic trong máu cao và homocystin niệu.
Biểu hiện lâm sàng
Các dấu hiệu và triệu chứng của bệnh có thể bắt đầu tại mọi lứa tuổi, nhưng phần lớn trường hợp khởi phát trong giai đoạn trẻ nhỏ.
Một số triệu chứng có thể gặp, bao gồm:
- Chậm phát triển trong thai kỳ hoặc sau sinh
- Khó bú
- Da nhợt nhạt, xanh xao
- Các bất thường mắt
- Yếu cơ, co giật
- Thiểu năng trí tuệ
- Dị tật đầu nhỏ
Một số người bệnh có số lượng hồng cầu thấp (thiếu máu) nhưng kích thước lớn hơn bình thường (megaloblastic). Bất thường này là chứng thiếu máu hồng cầu khổng lồ. Nếu người bệnh không được điều trị kịp thời, các triệu chứng tiến triển nghiêm trọng hơn và tăng nguy cơ tử vong.
Bệnh tái phát vào giai đoạn đầu tuổi thiếu niên hoặc trưởng thành có thể làm thay đổi hành vi và tính cách của người bệnh bao gồm:
- Ít giao tiếp xã hội, mệt mỏi
- Ảo giác, mê sảng và rối loạn tâm thần
- Mất các khả năng thể chất và tinh thần đã có trước đó
- Suy giảm hiệu suất học tập hoặc làm việc
- Khó kiểm soát cử động, khó nói
- Thiếu khả năng nhận thức
Một số trường hợp khởi phát bệnh sau tuổi trưởng thành sẽ thoái hóa tủy sống kết hợp bán cấp, dẫn đến tê và yếu chi dưới, đi lại khó khăn, thường xuyên té ngã.
Độ phổ biến
Phần lớn người bệnh tăng axit methylmalonic máu kèm theo homocystin niệu, loại cblC. Tỉ lệ mắc bệnh ước tính 1/200.000 trẻ sơ sinh trên toàn thế giới. Theo một số nghiên cứu, loại cblC có thể còn phổ biến hơn trong một số quần thể, vd 1/100.000 trẻ tại New York có 1/60.000 trẻ tại California.
Các loại bệnh tăng axit methylmalonic máu kèm theo homocystin niệu khác hiếm gặp. Khoảng 20 trường hợp thuộc các loại khác đã được ghi nhận trên toàn thế giới.
Nguyên nhân
Dựa vào nguyên nhân di truyền, bệnh được chia thành nhiều loại khác nhau, bao gồm:
- Đột biến gen MMACHC gây ra loại cblC (chiếm khoảng 80% trường hợp mắc bệnh)
- Đột biến gen MMADHC gây ra loại cblD
- Đột biến gen LMBRD1 gây ra loại cblF
- Đột biến gen ABCD4 gây ra loại cblJ
- Đột biến gen HCFC1 gây ra loại cblX
- Đột biến gen PRDX1 kết hợp đột biến gen MMACHC gây ra loại epi-cblC
Gen MMACHC, MMADHC, LMBRD1 và ABCD4 đều tham gia vào quá trình sản xuất vitamin B12 (cobalamin hoặc Cbl). Gen PRDX1 không tham gia trực tiếp vào quá trình xử lý axit amin, lipid hoặc cholesterol nhưng nó nằm gần gen MMACHC. Do đó, một số thay đổi di truyền trong gen PRDX1 có thể ảnh hưởng đến hoạt động của gen MMACHC.
Trong quá trình sản xuất, vitamin B12 được chuyển hóa thành đồng yếu tố (cofactor) adenosylcobalamin (AdoCbl) hoặc methylcobalamin (MeCbl). Trong đó, MeCbl kết hợp với enzyme khác để chuyển homocysteine thành methionine. Cơ thể sử dụng methionine để tạo ra protein và các hợp chất quan trọng khác.
Đột biến gen MMACHC, MMADHC, LMBRD1, ABCD4 hoặc PRDX1 ảnh hưởng đến bước đầu của quá trình xử lý vitamin B12, dẫn đến thiếu AdoCbl và MeCbl. Từ đó, các bất thường xảy ra bao gồm:
- Không có AdoCbl: protein và lipid sẽ không được phân hủy đúng cách. Do đó, các hợp chất độc hại tích tụ trong nhiều cơ quan và mô đến mức làm tăng axit methylmalonic trong máu.
- Không có MeCbl: homocysteine không được chuyển thành methionine. Homocysteine tích tụ trong máu, đồng thời cơ thể thiếu methionine. Homocysteine dư thừa được bài tiết qua nước tiểu.
Các biến thể gen HCFC1 là nguyên nhân phổ biến nhất gây ra tăng axit methylmalonic máu kèm homocystin niệu, loại cblX. Gen HCFC1 cung cấp hướng dẫn tạo ra một loại protein có chức năng điều hoà hoạt động của các gen khác, bao gồm gen MMACHC. Các biến thể trong gen HCFC1 có khả năng phá vỡ hoạt động bình thường của gen MMACHC, từ đó quá trình xử lý vitamin B12 bị suy yếu, rồi dẫn đến tăng axit methylmalonic máu hoặc homocystin niệu. Tuy nhiên, đột biến gen HCFC1 cũng có thể làm gián đoạn hoạt động bình thường của các gen khác, dẫn đến các dấu hiệu và triệu chứng khác nghiêm trọng hơn. Nhiều nhà nghiên cứu cho rằng cblX là bất thường riêng biệt với tăng axit methylmalonic máu kèm theo homocystin niệu.
Các biến thể tại những gen khác liên quan đến quá trình xử lý vitamin B12 có thể gây ra nhiều bệnh liên quan. Các đột biến làm giảm sản xuất AdoCbl dẫn đến tăng axit methylmalonic máu, trong khi đột biến làm giảm sản xuất MeCbl gây ra homocystin niệu.
Chẩn đoán
Trong vòng 48 giờ sau khi sinh, trẻ được lấy máu gót chân để thực hiện sàng lọc sơ sinh nhằm phát hiện tăng axit methylmalonic máu kèm theo homocystin niệu và các bệnh lý khác.
Nếu kết quả sàng lọc sơ sinh cho thấy nguy cơ cao mắc bệnh, bác sĩ sẽ cho em bé làm thêm xét nghiệm để làm rõ. Điều quan trọng cần lưu ý là kết quả sàng lọc nguy cơ cao không đồng nghĩa với kết luận em bé mắc bệnh. Kết quả nguy cơ cao có thể do mẫu máu ban đầu được thu quá ít hoặc quá sớm. Tuy nhiên, cha mẹ nên nhớ đưa trẻ tái khám theo đúng lịch hẹn để làm xét nghiệm xác nhận. Nếu không được điều trị, bệnh có thể ảnh hưởng sức khỏe của trẻ rõ rệt ngay sau khi sinh, xét nghiệm tiếp theo phải được tiến hành càng sớm càng tốt để xác định xem liệu trẻ có mắc bệnh hay không.
Với trường hợp nghi ngờ mắc bệnh, bác sĩ sẽ chỉ định một số xét nghiệm như:
- Xét nghiệm máu và nước tiểu nhằm kiểm tra nồng độ MMA, homocysteine
- Xét nghiệm di truyền nhằm phát hiện đột biến các gen liên quan đến quá trình chuyển hóa MMA và homocysteine, bao gồm MMACHC, MMADHC, LMBRD1, ABCD4, HCFC1, PRDX1
- Kiểm tra chức năng tim và hệ tuần hoàn
- Chụp cắt lớp vi tính (CT) hoặc cộng hưởng từ (MRI) nhằm xem xét cấu trúc và chức năng của cơ thể như não và gan
- Xét nghiệm chức năng gan và thận đánh giá mức độ tổn thương
Điều trị
Hiện nay, chưa có phương pháp điều trị hoàn toàn tăng axit methylmalonic máu kèm homocystin niệu. Người bệnh thường được bổ sung vitamin B12 (cobalamin) định kỳ nhằm thúc đẩy chuyển hóa MMA và homocysteine thành các chất khác, từ đó triệu chứng bệnh có thể được cải thiện. Bác sĩ có thể chỉ định bổ sung các axit amin mà cơ thể không sản xuất đủ hoặc không thể chuyển hóa.
Bên cạnh đó, người bệnh cần áp dụng chế độ ăn phù hợp, giảm lượng thực phẩm chứa axit methylmalonic (MMA) và các chất có thể tạo ra MMA trong cơ thể, bao gồm:
- Các loại thịt, cá, trứng và sản phẩm từ sữa
- Thực phẩm giàu valine, isoleucine và threonine như đậu, hạt
- Thực phẩm giàu axit methylmalonic gồm các món muối chua, dưa leo, nho
Trong quá trình điều trị, người bệnh cần thăm khám đinh kỳ nhằm kiểm tra nồng độ MMA và homocysteine trong máu, từ đó bác sĩ có thể đánh giá hiệu quả điều trị và điều chỉnh liều lượng vitamin B12 cùng các chất bổ sung cần thiết.
Dạng di truyền
Tăng axit methylmalonic máu kèm theo homocystin niệu di truyền theo kiểu lặn trên nhiễm sắc thể thường. Do đó, bệnh chỉ biểu hiện khi có cả hai bản sao của gen đột biến trong mỗi tế bào. Bệnh nhân mắc bệnh lặn trên nhiễm sắc thể thường sẽ có bố và mẹ mang một bản sao của gen đột biến, nhưng bố mẹ ít khi biểu hiện triệu chứng bệnh.
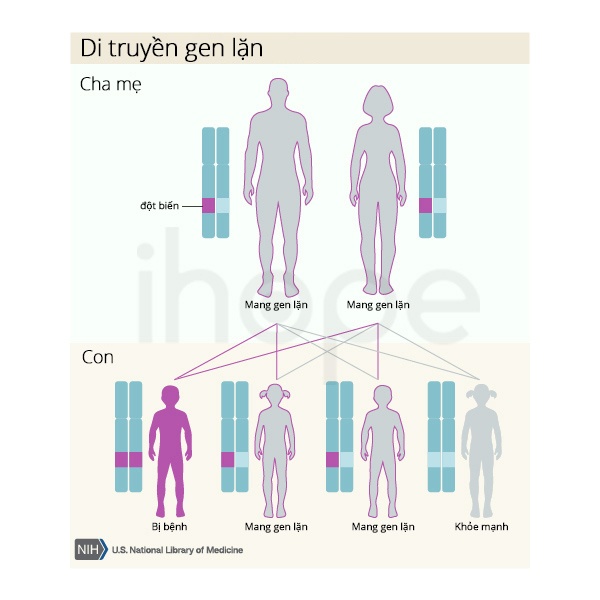
Nguồn: U.S. National Library of Medicine
Bệnh gây ra bởi đột biến gen HCFC1 di truyền theo kiểu lặn liên kết với nhiễm sắc thể giới tính X. Nguyên nhân do gen HCFC1 đột biến gây bệnh nằm trên nhiễm sắc thể giới tính X. Nam giới chỉ có một nhiễm sắc thể X nên một bản sao gen đột biến trong mỗi tế bào đủ gây ra bệnh. Nữ giới mang đột biến trong một bản sao của gen thường không bị ảnh hưởng. Một đặc điểm của bệnh di truyền liên kết X là người cha không thể truyền các đặc điểm này cho con trai của họ.
Phòng ngừa
Tăng axit methylmalonic máu kèm theo homocystin niệu di truyền lặn, cha mẹ mang đột biến dị hợp nên gần như không có biểu hiện bệnh, do đó rất khó phát hiện cho đến khi sinh con. Để chủ động phòng ngừa, cha mẹ nên làm xét nghiệm sàng lọc gen lặn để chủ động cho tương lai của con. Các cặp vợ chồng trước khi mang thai cần tư vấn và xét nghiệm di truyền nhằm đảm bảo sinh con khỏe mạnh. Người thuộc nhóm nguy cơ mắc bệnh cần khám sức khỏe và tầm soát bệnh định kỳ.
Các tên gọi khác
- Methylmalonic acidemia and homocystinemia
- Methylmalonic acidemia and homocystinuria
- Methylmalonic aciduria and homocystinuria
- Vitamin B12 metabolic defect with combined deficiency of methylmalonyl-coA mutase and homocysteine:methyltetrahydrofolate methyltransferase
- Vitamin B12 metabolic defect with combined deficiency of methylmalonyl-coA mutase and methionine synthase activities
References
- Genetic Testing Information. Cobalamin C disease. Retrieved October 12, 2023 from https://www.ncbi.nlm.nih.gov/gtr/conditions/C1848561/
- Genetic and Rare Diseases Information Center. Methylmalonic acidemia with homocystinuria. Retrieved October 12, 2023 from https://rarediseases.info.nih.gov/diseases/3579/methylmalonic-acidemia-with-homocystinuria
- Catalog of Genes and Diseases from OMIM. METHYLMALONIC ACIDURIA AND HOMOCYSTINURIA, cblF TYPE; MAHCF. Retrieved October 12, 2023 from https://omim.org/entry/277380
- U.S National Library of Medicine. Methylmalonic acidemia with homocystinuria. Retrieved October 12, 2023 from https://medlineplus.gov/genetics/condition/methylmalonic-acidemia-with-homocystinuria/
- Orphanet. Methylmalonic acidemia with homocystinuria, type cblC. Retrieved October 12, 2023 from https://www.orpha.net/consor/cgi-bin/OC_Exp.php?Expert=79282&lng=EN
- Orphanet. Methylmalonic acidemia with homocystinuria. Retrieved October 12, 2023 from https://www.orpha.net/consor/cgi-bin/OC_Exp.php?lng=EN&Expert=26
- Baby's First Test. Methylmalonic Acidemia with Homocystinuria. Retrieved October 12, 2023 from https://www.babysfirsttest.org/newborn-screening/conditions/methylmalonic-acidemia-with-homocystinuria
- National Library of Medicine. Combined methylmalonic acidemia and homocystinuria, cblC type. I. Clinical presentations, diagnosis and management. Retrieved October 12, 2023 from https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4219318/






