Bệnh nhão da
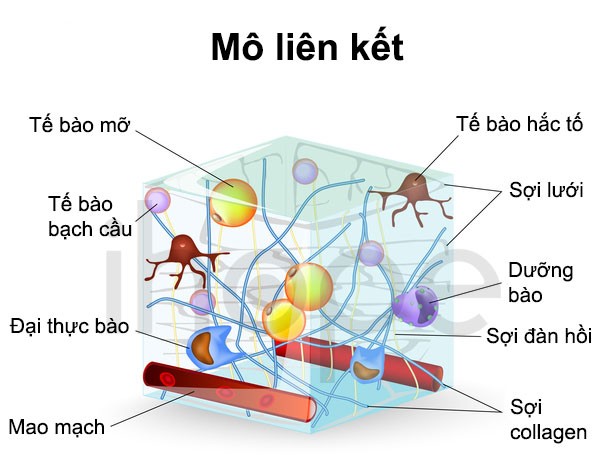
Bệnh nhão da do rối loạn trong mô liên kết, loại mô giúp liên kết các cấu trúc và tạo sức bền cho cơ, khớp, da. Hầu hết, các trường hợp mắc bệnh do di truyền và biểu hiện bệnh ngay sau sinh. Người bệnh cần được theo dõi và can thiệp y tế kịp thời nhằm hạn chế các biến chứng nghiêm trọng về sau.
Nguồn: U.S. National Library of Medicine
Biểu hiện lâm sàng
Bệnh dễ nhận biết trong thời kỳ sơ sinh và thơ ấu. Tùy vào loại mô và cơ quan bị ảnh hưởng, các triệu chứng biểu hiện từ mức nhẹ đến đe dọa tính mạng. Dấu hiệu đặc trưng của bệnh là yếu cơ và thừa da.
Trẻ sơ sinh mắc bệnh có mái tóc dày và thô, vẻ bề ngoài già hơn so với tuổi thật. Phần lớn trẻ gặp các vấn đề về tim, phồng hoặc rách mạch máu, dị dạng vỏ não, tiểu não, thoát vị bẹn hoặc thoát vị rốn. Người bệnh có thể phát triển các túi thừa trong thành bàng quang và ruột. Trẻ nhỏ mắc bệnh bị khí phế thũng gây khó thở.
Người ta đã mô tả 3 dạng bệnh nhão da khác nhau dựa trên nguyên nhân và kiểu di truyền. Trong đó, bệnh nhão da di truyền theo kiểu lặn liên-kết-X thường gọi là hội chứng sừng chẩm (occipital horn syndrome) có một số đặc điểm khác như vết thâm tím trên da, thiểu năng trí tuệ, rối loạn chuyển hóa máu, biến dạng xương và lỏng, giãn khớp, lắng đọng canxi ở đáy hộp sọ (xương chẩm). Dạng này được cho là thể nhẹ của hội chứng Menkes.
Độ phổ biến
Nhão da là bệnh di truyền hiếm gặp. Người ta đã xác định có hơn 450 gia đình mắc bệnh trên toàn thế giới. Tỷ lệ mắc bệnh khoảng 1/1.000.000 người phân bố đều cả nam và nữ.
Nguyên nhân
Bệnh nhão da được chia thành các dạng khác nhau dựa vào nguyên nhân và kiểu di truyền.
Dạng di truyền trội hoặc lặn trên nhiễm sắc thể thường
Đây là dạng thường gặp. Bệnh do đột biến gen ELN (chiếm 90%), FBLN5, ALDH18A1, EFEMP2, LTBP4, ATP6V0A2, PYCR1. Những gen này mã hóa các protein tham gia vào quá trình hình thành và chức năng của các sợi đàn hồi. Sợi đàn hồi được cấu tạo từ những bó protein mảnh tạo nên sức bền và tính linh hoạt cho mô liên kết khắp cơ thể. Các sợi đàn hồi cho phép da căng ra, phổi mở rộng và co lại cũng như các cử động trong động mạch để xử lý máu chảy qua khi áp suất thay đổi.
Thành phần chính của sợi đàn hồi là protein elastin được tạo ra từ gen ELN. Các protein lắp ráp những sợi đàn hồi do gen EFEMP2, FBLN5, LTBP4 và ATP6V0A2 tạo ra. Đột biến bất kỳ gen nào trong số này sẽ phá vỡ quá trình hình thành, lắp ráp hoặc chức năng của các sợi đàn hồi. Do đó, mô liên kết dưới da, động mạch, phổi và các cơ quan khác suy yếu, từ đó hình thành các đặc điểm của bệnh nhão da.
Gen ALDH18A1 và PYCR1 cung cấp hướng dẫn tạo ra những protein tham gia cấu thành axit amin proline. Proline hiện diện nhiều trong các mô liên kết. Người ta vẫn chưa hiểu rõ cơ chế đột biến gen ALDH18A1 và PYCR1 dẫn đến triệu chứng của bệnh nhão da.
Dạng di truyền lặn liên-kết-X
Đột biến gen ATP7A gây ra bệnh nhão da theo dạng di truyền liên-kết-X. Gen ATP7A cung cấp hướng dẫn tạo ra một loại protein điều chỉnh nồng độ đồng trong cơ thể. Đột biến gen ATP7A khiến quá trình vận chuyển đồng đến các tế bào của cơ thể kém hơn bình thường. Nguồn cung cấp đồng giảm làm suy yếu hoạt động của nhiều enzyme chứa đồng cần thiết cho cấu trúc và chức năng của xương, da, tóc, mạch máu và hệ thần kinh.
Các trường hợp khác
Khoảng 20% số người mắc bệnh nhão da không phát hiện bất thường tại các gen đã được biết. Những dấu hiệu của bệnh nhão da có thể xảy ra khi bị nhiễm trùng, viêm da (ví dụ như chàm hoặc phát ban) hoặc tác dụng phụ của các loại thuốc loại thải đồng ra khỏi cơ thể.
Chẩn đoán
Trẻ mắc bệnh thường được phát hiện sớm do các dấu hiệu dễ nhận biết như yếu cơ và thừa da. Bệnh có cơ chế di truyền phức tạp, người thân cần cung cấp thêm thông tin tiền sử bệnh gia đình nhằm hỗ trợ quá trình chẩn đoán.
Bác sĩ có thể thực hiện một số xét nghiệm chuyên biệt như:
- Phẫu thuật và sinh thiết vùng da bị ảnh hưởng nhằm kiểm tra cấu trúc các sợi đàn hồi.
- Xét nghiệm hình ảnh (chụp X-quang, MRI) kiểm tra vùng xương chẩm.
- Xét nghiệm di truyền tìm đột biến gen gây bệnh.
Điều trị
Bệnh nhão da chưa có phương pháp điều trị hoàn toàn. Hiện nay, các liệu pháp y tế hướng đến điều trị triệu chứng cụ thể của mỗi bệnh nhân, bao gồm:
- Phẫu thuật điều trị chứng thoát vị, dị dạng xương, túi thừa ruột
- Phẫu thuật thẩm mỹ cải thiện tình trạng da chảy xệ
Tuy nhiên, tình trạng da chảy xệ thường tái phát. Người bệnh cần theo dõi tim và phổi thường xuyên nhằm phát hiện biến chứng, sử dụng thuốc chẹn beta ngăn ngừa chứng phình động mạch chủ. Bệnh nhân cần tránh môi trường có khói thuốc lá (làm tăng mức độ nghiêm trọng của bệnh khí phế thũng), hạn chế tiếp xúc trực tiếp với ánh nắng mặt trời.
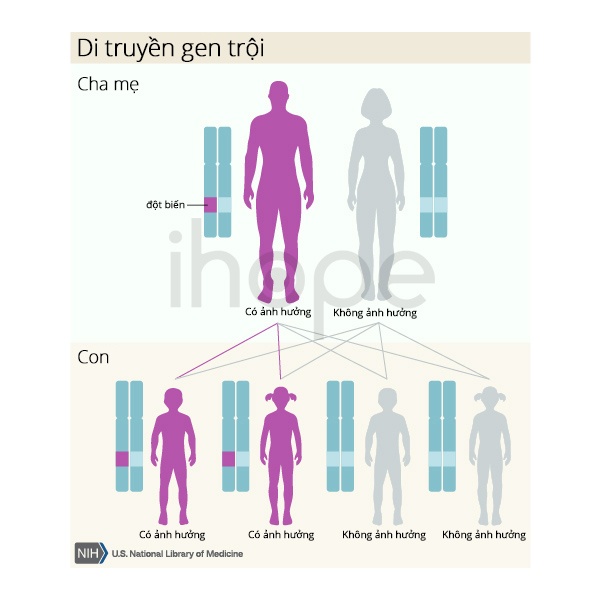
Dạng di truyền
Những trường hợp mắc bệnh do đột biến gen ELN chủ yếu di truyền theo kiểu trội trên nhiễm sắc thể thường. Do đó, một bản sao của gen trong mỗi tế bào đủ để gây ra bệnh.
Nguồn: U.S. National Library of Medicine
Các đột biến gen FBLN5, EFEMP2, LTBP4, ATP6V0A2, PYCR1 và ALDH18A1 gây ra bệnh nhão da di truyền theo kiểu lặn trên nhiễm sắc thể thường. Bệnh chỉ biểu hiện khi có cả hai bản sao của gen đột biến trong mỗi tế bào. Bệnh nhân mắc bệnh thể lặn có bố và mẹ mang một bản sao của gen đột biến, nhưng bố mẹ ít khi biểu hiện triệu chứng.
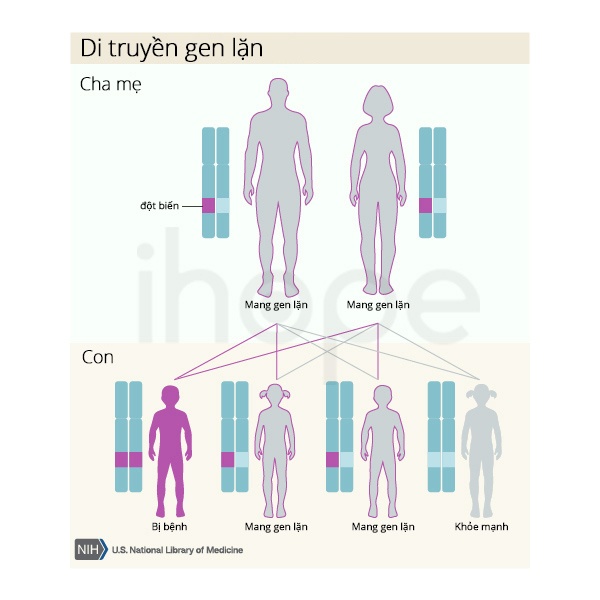
Nguồn: U.S. National Library of Medicine
Bệnh nhão da do đột biến gen ATP7A di truyền theo kiểu lặn liên kết với nhiễm sắc thể giới tính X. Nam giới chỉ có một nhiễm sắc thể X, do đó một bản sao của gen ATP7A đột biến trong mỗi tế bào đủ gây ra bệnh và các triệu chứng nghiêm trọng khác. Người cha bị bệnh không truyền tính trạng này cho con trai. Phụ nữ mang hai nhiễm sắc thể X, do đó đột biến tại một bản sao của gen ATP7A thường chỉ gây ra các triệu chứng nhẹ.
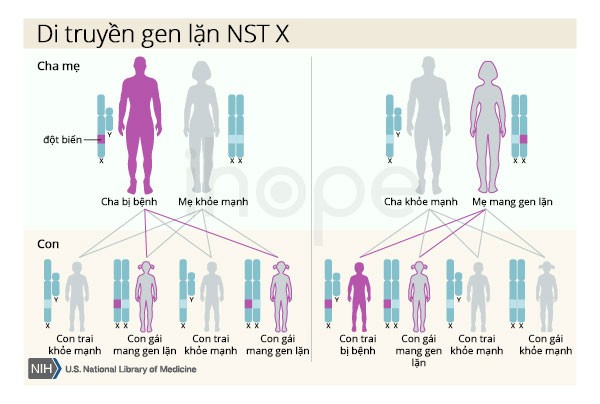
Nguồn: U.S. National Library of Medicine
Phòng ngừa
Bệnh có cơ chế di truyền phức tạp. Trường hợp bệnh di truyền lặn trên nhiễm sắc thể thường, cha mẹ mang đột biến dị hợp nên gần như không có biểu hiện bệnh. Hoặc bệnh di truyền liên-kết-X khó phát hiện ở những người phụ nữ mang gen bệnh cho đến khi sinh con. Để chủ động phòng ngừa, cha mẹ nên làm xét nghiệm sàng lọc gen lặn để chủ động cho tương lai của con.
Nếu một người mắc bệnh nhão da di truyền theo kiểu trội, khi sinh con sẽ có 50% khả năng di truyền bệnh. Do đó, để bảo đảm 100% khả năng con không bị bệnh, cha mẹ có thể chọn phương pháp thụ tinh nhân tạo IVF và sàng lọc phôi PGS/PGD.
Các cặp vợ chồng trước khi mang thai cần tư vấn và xét nghiệm di truyền đảm bảo sinh con khỏe mạnh. Người thuộc nhóm nguy cơ mắc bệnh cần khám sức khỏe và tầm soát bệnh định kỳ.
Các tên gọi khác
- Dermatolysis
- Dermatomegaly
- Elastolysis
References
- Genetic Testing Information. Cutis laxa with osteodystrophy. Retrieved October 18, 2022 from https://www.ncbi.nlm.nih.gov/gtr/conditions/C0268355/
- Genetic Testing Information. Cutis laxa, autosomal dominant. Retrieved October 18, 2022 from https://www.ncbi.nlm.nih.gov/gtr/conditions/C0268350/
- Genetic Testing Information. Cutis laxa, autosomal recessive. Retrieved October 18, 2022 from https://www.ncbi.nlm.nih.gov/gtr/conditions/C3665335/
- Genetic Testing Information. Cutis laxa, X-linked. Retrieved October 18, 2022 from https://www.ncbi.nlm.nih.gov/gtr/conditions/C0268353/
- Genetic and Rare Diseases Information Center. Cutis laxa. Retrieved October 18, 2022 from https://rarediseases.info.nih.gov/diseases/6227/cutis-laxa
- Genetic and Rare Diseases Information Center. Occipital horn syndrome. Retrieved October 18, 2022 from https://rarediseases.info.nih.gov/diseases/4017/occipital-horn-syndrome
- Catalog of Genes and Diseases from OMIM. CUTIS LAXA, AUTOSOMAL DOMINANT 1. Retrieved October 18, 2022 from https://omim.org/entry/123700
- Catalog of Genes and Diseases from OMIM. OCCIPITAL HORN SYNDROME. Retrieved October 18, 2022 from https://omim.org/entry/304150
- U.S National Library of Medicine. Cutis laxa. Retrieved October 18, 2022 from https://medlineplus.gov/genetics/condition/cutis-laxa/
- National Organization for Rare Disorders. Cutis laxa. Retrieved October 18, 2022 from https://rarediseases.org/rare-diseases/cutis-laxa/